3205
30 Июня 2021
Авторские права © 2021, StatPearls Publishing LLC. (
www.ncbi.nlm.nih.gov)
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) (Creative Commons — Attribution 4.0 International — CC BY 4.0
Prashanth Rawla; Sandeep A. Padala; Dipesh Ludhwani
Введение
Постстрептококковый гломерулонефрит (ПСГН) характеризуется стремительным ухудшением функции почек вследствие воспалительного ответа (реакции гиперчувствительности III типа) после перенесенной стрептококковой инфекции. Это состояние является следс...
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) (Creative Commons — Attribution 4.0 International — CC BY 4.0
Prashanth Rawla; Sandeep A. Padala; Dipesh Ludhwani
Введение
Постстрептококковый гломерулонефрит (ПСГН) характеризуется стремительным ухудшением функции почек вследствие воспалительного ответа (реакции гиперчувствительности III типа) после перенесенной стрептококковой инфекции. Это состояние является следс...
Авторские права © 2021, StatPearls Publishing LLC. (
www.ncbi.nlm.nih.gov)
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) (Creative Commons — Attribution 4.0 International — CC BY 4.0
Prashanth Rawla; Sandeep A. Padala; Dipesh Ludhwani
Введение
Постстрептококковый гломерулонефрит (ПСГН) характеризуется стремительным ухудшением функции почек вследствие воспалительного ответа (реакции гиперчувствительности III типа) после перенесенной стрептококковой инфекции. Это состояние является следствием воздействия на организм специфических штаммов бета-гемолитического стрептококка группы А, называемого нефрогенным стрептококком. Заболевание поражает клубочки и мелкие кровеносные сосуды почек.
ПСГН чаще всего проявляется у детей через 1–2 недели после перенесенной ангины или через 6 недель после кожной инфекции (импетиго) [1].
Симптоматика ПСГН обычно представлена признаками нефритического синдрома, такими как гематурия, олигурия, гипертония и отек. Реже заболевание может протекать в виде нефротического синдрома со значительной протеинурией.
Этиология
Нефрогенная стрептококковая инфекция, предшествующая ПСГН, первоначально поражает кожу или ротоглотку. В последнее время ПСГН чаще ассоциируется с кожными инфекциями (импетиго), чем с инфекциями глотки (фарингитом) [2, 3].
Редкие причины постинфекционного гломерулонефрита включают другие бактериальные или вирусные инфекции, а также малярию.
Плохая гигиена, перенаселенность и низкий социально-экономический статус являются важными факторами риска вспышек стрептококковой инфекции, что объясняет более высокую распространенность ПСГН в бедных странах.
Вероятно, генетические факторы также предрасполагают к этому состоянию, так как почти 40% пациентов с ПСГН имеют отягощенный семейный анамнез. Специфический ген, вызывающий ПСГН, пока не обнаружен.
Эпидемиология
За последние три десятилетия заболеваемость ПСГН значительно снизилась в развитых странах, таких как США, Великобритания, Центральная Европа и Япония. Причиной данного прогресса является использование антибиотикопрофилактики и улучшение гигиенических условий жизни населения. В этих развитых странах ПСНГ стал чаще наблюдаться у взрослых пациентов, страдающих хроническими изнурительными заболеваниями [4].
С другой стороны, ПСГН по-прежнему является наиболее распространенной причиной повреждения почек у детей на Ближнем Востоке, в Африке, Австралии и многих других странах. Ежегодная частота новых случаев заболевания ПСГН в развивающихся странах колеблется от 8,5 до 28,5 на 100 000 человек [5]. В 97% случаев, связанных с ПСГН, заболевшие проживают в неблагополучных условиях.
Клинические проявления ПСГН чаще встречаются у мужчин, чем у женщин, в соотношении 2:1. Тем не менее, частота возникновения субклинического ПСГН практически одинакова у обоих полов. Таким образом, гендерные факторы не играют значимой роли в развитии заболевания.
Заболевание чаще всего поражает детей в возрасте от 3 до 12 лет (пиковая заболеваемость приходится на возраст от 5 до 6 лет) и пожилых людей старше 60 лет.
Патофизиология
Данное заболевание является иммунологическим и представляет собой реакцию гиперчувствительности III типа. Точный механизм, посредством которого происходит развитие ПСГН, до конца не изучен. Организм реагирует на нефрогенную стрептококковую инфекцию, образуя иммунные комплексы, содержащие стрептококковый антиген с антителами человека [6]. Некоторые теории предполагают, что эти иммунные комплексы откладываются в клубочках почек, достигая их посредством кровотока. Другие утверждают, что это состояние является результатом образования комплекса «антиген-антитело» в клубочках почки in situ. Данное образование иммунного комплекса in situ происходит либо из-за реакции на антигены стрептококков, оседающих на базальной мембране клубочков, либо, согласно иным теориям, из-за реакции антител против гломерулярных компонентов, которые перекрестно реагируют со стрептококковым антигеном [7].
Формирование иммунных комплексов активирует запуск системы комплемента, завершающийся разрушением почечных клубочков.
Анамнез и физикальное обследование
Приблизительно 50% детей с ПСГН являются бессимптомными носителями, заболевание обнаруживается случайно во время проведения общего анализа мочи.
Как правило, пациенты имеют в анамнезе недавно перенесенную стрептококковую инфекцию, такую как фарингит, тонзиллит или импетиго. Тем не менее, у некоторых пациентов ПСГН развивается без симптомов инфекции дыхательных путей или пиодермии, что может привести к запоздалой диагностике ПСГН [8].
Наиболее распространенным симптомом является макрогематурия, она встречается в 30–50% случаев острого ПСГН; пациенты часто описывают свою мочу как темную, ржавого оттенка, цвета колы или чая.
Иногда для ПСГН характерная олигоурия (обычно проходит самопроизвольно через 1–2 недели).
Отечность век (периорбитальный отек) характерна для нефритического синдрома. Она наиболее заметна по утрам и имеет тенденцию к разрешению в конце дня. Генерализованный отек также является характерной чертой. Кроме того, в тяжелых случаях у пациентов может развиться респираторный дистресс-синдром в результате отека легких.
Пациенты могут испытывать другие неспецифические симптомы, такие как недомогание, тошнота, рвота, анорексия и т. д.
При осмотре обычно выявляются признаки нефритического синдрома, такие как гипертония и отек.
Обследование
Наличие ПСГН следует подозревать у всех детей с артериальной гипертензией и сердечной недостаточностью, даже если отсутствует гематурия или предшествующая ангина и пиодермия в анамнезе.
Лабораторные исследования являются наиболее ценными при оценке ПСГН.
Биопсия почки не рекомендуется для диагностики пациентов с ПСГН и проводится только при подозрении на другие гломерулярные патологии.
В большинстве случаев ПСГН имеет самоограничивающееся течение и требует лишь симптоматического лечения. Поддерживающая терапия направлена на борьбу с осложнениями перегрузки объемом жидкости, такими как гипертония и отеки, которые характерны для острой фазы заболевания [7].
Общие меры
Петлевые диуретики: фуросемид в дозировке 1 мг/кг массы тела (максимум 40 мг) в/в назначают для контроля отеков при недостаточном эффекте диетических ограничений.
Антигипертензивные препараты: ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина (БРА) или блокаторы кальциевых каналов (БКК) назначают для контроля гипертонии, если показатели артериального давления не возвращаются к нормальным значениям после приема диуретиков. Препараты первых двух групп следует назначать с осторожностью пациентам с нарушениями функции почек из-за риска развития гиперкалиемии.
Антибиотики: пациентам с признаками персистирующей стрептококковой инфекции следует пройти курс лечения антибиотиками.
Иммуносупрессивная терапия: доказательства о пользе иммуносупрессивной терапии при лечении пациентов с ПСГН отсутствуют [10].
Диализ
Диализ проводится при критически высоком уровне калия и креатинина.
Дифференциальная диагностика
Прогноз при заболевании ПСГН положительный, особенно у детей, с полным выздоровлением, обычно наступающим в течение 6–8 недель. В случаях со взрослыми примерно у 50% пациентов по-прежнему наблюдается снижение почечной функции, гипертония или персистирующая протеинурия [11, 12].
Осложнения
Осложнения чаще встречаются у взрослых. В острой фазе вероятными осложнениями могут стать застойная сердечная недостаточность и азотемия, которые при отсутствии должного лечения могут привести к смерти.
Нефротический синдром, возникающий из-за повреждения гломерулярного фильтрационного барьера, и хроническая почечная недостаточность относятся к возможным поздним осложнениям.
Консультации
Соблюдение пациентами правил личной гигиены и избегание пребывания в перенаселенных местах – важные меры по снижению риска заражения стрептококковыми инфекциями.
Пациентам с инфекциями глотки или кожи в случае подтверждения наличия бактериальной инфекции следует обратиться к врачу с целью получения надлежащей антибиотикотерапии.
Совершенствование результатов системы здравоохранения
Надлежащий контроль за ПСГН предполагает совместное сотрудничество терапевтов, нефрологов, инфекционистов, провизоров и медсестринского персонала для обеспечения должного ухода за пациентом. Потребление жидкости и соли пациентом с ПСГН, а также диурез следует тщательно контролировать. Данным пациентам необходим мониторинг водного баланса и уровня электролитов при каждом посещении. Прогноз у детей отличный, но у взрослых, как правило, существует тенденция к затяжному течению: по меньшей мере у 30–50% из них развивается почечная дисфункция и гипертония [13, 14].
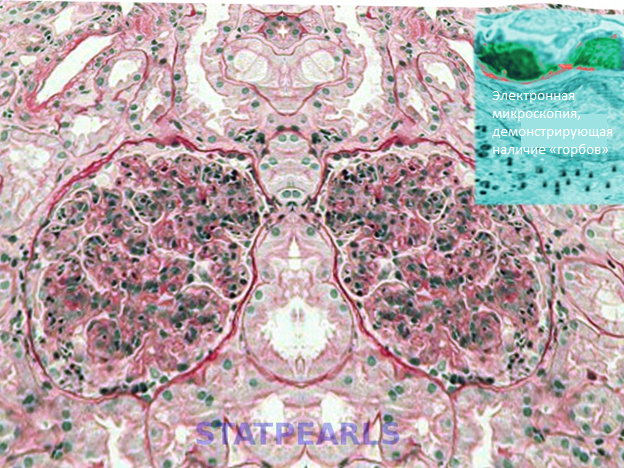 Рисунок 1. Постстрептококковый гломерулонефрит. Изображение предоставлено S Bhimji MD
Рисунок 1. Постстрептококковый гломерулонефрит. Изображение предоставлено S Bhimji MD
Список использованной литературы
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) (Creative Commons — Attribution 4.0 International — CC BY 4.0
Prashanth Rawla; Sandeep A. Padala; Dipesh Ludhwani
Введение
Постстрептококковый гломерулонефрит (ПСГН) характеризуется стремительным ухудшением функции почек вследствие воспалительного ответа (реакции гиперчувствительности III типа) после перенесенной стрептококковой инфекции. Это состояние является следствием воздействия на организм специфических штаммов бета-гемолитического стрептококка группы А, называемого нефрогенным стрептококком. Заболевание поражает клубочки и мелкие кровеносные сосуды почек.
ПСГН чаще всего проявляется у детей через 1–2 недели после перенесенной ангины или через 6 недель после кожной инфекции (импетиго) [1].
Симптоматика ПСГН обычно представлена признаками нефритического синдрома, такими как гематурия, олигурия, гипертония и отек. Реже заболевание может протекать в виде нефротического синдрома со значительной протеинурией.
Этиология
Нефрогенная стрептококковая инфекция, предшествующая ПСГН, первоначально поражает кожу или ротоглотку. В последнее время ПСГН чаще ассоциируется с кожными инфекциями (импетиго), чем с инфекциями глотки (фарингитом) [2, 3].
Редкие причины постинфекционного гломерулонефрита включают другие бактериальные или вирусные инфекции, а также малярию.
Плохая гигиена, перенаселенность и низкий социально-экономический статус являются важными факторами риска вспышек стрептококковой инфекции, что объясняет более высокую распространенность ПСГН в бедных странах.
Вероятно, генетические факторы также предрасполагают к этому состоянию, так как почти 40% пациентов с ПСГН имеют отягощенный семейный анамнез. Специфический ген, вызывающий ПСГН, пока не обнаружен.
Эпидемиология
За последние три десятилетия заболеваемость ПСГН значительно снизилась в развитых странах, таких как США, Великобритания, Центральная Европа и Япония. Причиной данного прогресса является использование антибиотикопрофилактики и улучшение гигиенических условий жизни населения. В этих развитых странах ПСНГ стал чаще наблюдаться у взрослых пациентов, страдающих хроническими изнурительными заболеваниями [4].
С другой стороны, ПСГН по-прежнему является наиболее распространенной причиной повреждения почек у детей на Ближнем Востоке, в Африке, Австралии и многих других странах. Ежегодная частота новых случаев заболевания ПСГН в развивающихся странах колеблется от 8,5 до 28,5 на 100 000 человек [5]. В 97% случаев, связанных с ПСГН, заболевшие проживают в неблагополучных условиях.
Клинические проявления ПСГН чаще встречаются у мужчин, чем у женщин, в соотношении 2:1. Тем не менее, частота возникновения субклинического ПСГН практически одинакова у обоих полов. Таким образом, гендерные факторы не играют значимой роли в развитии заболевания.
Заболевание чаще всего поражает детей в возрасте от 3 до 12 лет (пиковая заболеваемость приходится на возраст от 5 до 6 лет) и пожилых людей старше 60 лет.
Патофизиология
Данное заболевание является иммунологическим и представляет собой реакцию гиперчувствительности III типа. Точный механизм, посредством которого происходит развитие ПСГН, до конца не изучен. Организм реагирует на нефрогенную стрептококковую инфекцию, образуя иммунные комплексы, содержащие стрептококковый антиген с антителами человека [6]. Некоторые теории предполагают, что эти иммунные комплексы откладываются в клубочках почек, достигая их посредством кровотока. Другие утверждают, что это состояние является результатом образования комплекса «антиген-антитело» в клубочках почки in situ. Данное образование иммунного комплекса in situ происходит либо из-за реакции на антигены стрептококков, оседающих на базальной мембране клубочков, либо, согласно иным теориям, из-за реакции антител против гломерулярных компонентов, которые перекрестно реагируют со стрептококковым антигеном [7].
Формирование иммунных комплексов активирует запуск системы комплемента, завершающийся разрушением почечных клубочков.
Анамнез и физикальное обследование
Приблизительно 50% детей с ПСГН являются бессимптомными носителями, заболевание обнаруживается случайно во время проведения общего анализа мочи.
Как правило, пациенты имеют в анамнезе недавно перенесенную стрептококковую инфекцию, такую как фарингит, тонзиллит или импетиго. Тем не менее, у некоторых пациентов ПСГН развивается без симптомов инфекции дыхательных путей или пиодермии, что может привести к запоздалой диагностике ПСГН [8].
Наиболее распространенным симптомом является макрогематурия, она встречается в 30–50% случаев острого ПСГН; пациенты часто описывают свою мочу как темную, ржавого оттенка, цвета колы или чая.
Иногда для ПСГН характерная олигоурия (обычно проходит самопроизвольно через 1–2 недели).
Отечность век (периорбитальный отек) характерна для нефритического синдрома. Она наиболее заметна по утрам и имеет тенденцию к разрешению в конце дня. Генерализованный отек также является характерной чертой. Кроме того, в тяжелых случаях у пациентов может развиться респираторный дистресс-синдром в результате отека легких.
Пациенты могут испытывать другие неспецифические симптомы, такие как недомогание, тошнота, рвота, анорексия и т. д.
При осмотре обычно выявляются признаки нефритического синдрома, такие как гипертония и отек.
Обследование
Наличие ПСГН следует подозревать у всех детей с артериальной гипертензией и сердечной недостаточностью, даже если отсутствует гематурия или предшествующая ангина и пиодермия в анамнезе.
Лабораторные исследования являются наиболее ценными при оценке ПСГН.
- Доказательства предшествующей стрептококковой инфекции получали путем измерения титра анти-стрептолизина (АСЛО) и анти-никотинамид-аденин динуклеотидазы (анти-НАД), которые имеют тенденцию к повышению после фарингита. Другие антитела, такие как анти-ДНКаза B и антигиалуронидаза, обычно повышаются после перенесенного фарингита и кожных инфекций. Измерение титра АСЛО является наиболее часто используемым диагностическим тестом, в то время как наиболее чувствительным методом является стрептозимовая проба, которая включает измерение титров всех антител, упомянутых выше.
- Уровень компонентов системы комплемента в сыворотке (C3) обычно низок из-за его потребления в воспалительной реакции. В основном, снижение концентрации C3 происходит до того, как повышается титр АСЛО в сыворотке крови [7]. В неосложненных случаях уровни комплемента обычно возвращаются к нормальным значениям через 6–8 недель.
- Анализ мочи: показывает макро- или микрогематурию, следы эритроцитов, легкую протеинурию. Только 5% пациентов с ПСГН имеют массивную протеинурию, что указывает на нефротический синдром. Лейкоциты, гиалиновые и клеточные цилиндры обычно присутствуют в анализе мочи.
- Почечные функциональные тесты: азот мочевины крови (АМК) и креатинин сыворотки обычно повышаются во время острой фазы. Позже эти показатели обычно возвращаются к нормальным значениям.
Биопсия почки не рекомендуется для диагностики пациентов с ПСГН и проводится только при подозрении на другие гломерулярные патологии.
- Световая микроскопия: все клубочки демонстрируют гиперцеллюлярность (эндотелиальные, мезангиальные и воспалительные клетки). Результаты неспецифичны и присутствуют при других гломерулярных патологиях.
- Электронная микроскопия: наиболее характерным признаком электронной микроскопии является наличие «горбов», которые представляют собой электронно-плотные отложения в субэпителиальном пространстве вблизи базальной мембраны почечных клубочков [9].
- Иммунофлуоресцентная микроскопия: показывает отложения IgG и C3, если образец ткани был взят в первые 2–3 недели заболевания.
- Ультрасонография: почки увеличены лишь у некоторых пациентов.
В большинстве случаев ПСГН имеет самоограничивающееся течение и требует лишь симптоматического лечения. Поддерживающая терапия направлена на борьбу с осложнениями перегрузки объемом жидкости, такими как гипертония и отеки, которые характерны для острой фазы заболевания [7].
Общие меры
- Ограничение потребления соли и жидкости является первым шагом к контролю отеков.
- В первые дни болезни рекомендуется постельный режим и покой.
Петлевые диуретики: фуросемид в дозировке 1 мг/кг массы тела (максимум 40 мг) в/в назначают для контроля отеков при недостаточном эффекте диетических ограничений.
Антигипертензивные препараты: ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина (БРА) или блокаторы кальциевых каналов (БКК) назначают для контроля гипертонии, если показатели артериального давления не возвращаются к нормальным значениям после приема диуретиков. Препараты первых двух групп следует назначать с осторожностью пациентам с нарушениями функции почек из-за риска развития гиперкалиемии.
Антибиотики: пациентам с признаками персистирующей стрептококковой инфекции следует пройти курс лечения антибиотиками.
Иммуносупрессивная терапия: доказательства о пользе иммуносупрессивной терапии при лечении пациентов с ПСГН отсутствуют [10].
Диализ
Диализ проводится при критически высоком уровне калия и креатинина.
Дифференциальная диагностика
- IgA нефропатия: обычно возникает после инфекции верхних дыхательных путей, но отличается от ПСГН более коротким латентным периодом, который требуется для проявления заболевания после перенесенной инфекции.
- Мембранопролиферативный гломерулонефрит: также проявляется картиной нефритического синдрома и гипокомплементемией и развивается после перенесенной инфекции дыхательных путей. Возвращение уровня комплемента к нормальному состоянию занимает более длительное время, чем при ПСГН.
- Волчаночный нефрит: иногда симптоматика при ПСГН схожа с таковой при волчаночном нефрите. Лабораторное тестирование на антитела, специфичные для каждого из заболеваний, может помочь в постановке диагноза.
- Нефротический синдром.
Прогноз при заболевании ПСГН положительный, особенно у детей, с полным выздоровлением, обычно наступающим в течение 6–8 недель. В случаях со взрослыми примерно у 50% пациентов по-прежнему наблюдается снижение почечной функции, гипертония или персистирующая протеинурия [11, 12].
Осложнения
Осложнения чаще встречаются у взрослых. В острой фазе вероятными осложнениями могут стать застойная сердечная недостаточность и азотемия, которые при отсутствии должного лечения могут привести к смерти.
Нефротический синдром, возникающий из-за повреждения гломерулярного фильтрационного барьера, и хроническая почечная недостаточность относятся к возможным поздним осложнениям.
Консультации
- Нефролога.
- Врача лучевой диагностики с целью проведения интервенционной радиологии для почечной биопсии.
Соблюдение пациентами правил личной гигиены и избегание пребывания в перенаселенных местах – важные меры по снижению риска заражения стрептококковыми инфекциями.
Пациентам с инфекциями глотки или кожи в случае подтверждения наличия бактериальной инфекции следует обратиться к врачу с целью получения надлежащей антибиотикотерапии.
Совершенствование результатов системы здравоохранения
Надлежащий контроль за ПСГН предполагает совместное сотрудничество терапевтов, нефрологов, инфекционистов, провизоров и медсестринского персонала для обеспечения должного ухода за пациентом. Потребление жидкости и соли пациентом с ПСГН, а также диурез следует тщательно контролировать. Данным пациентам необходим мониторинг водного баланса и уровня электролитов при каждом посещении. Прогноз у детей отличный, но у взрослых, как правило, существует тенденция к затяжному течению: по меньшей мере у 30–50% из них развивается почечная дисфункция и гипертония [13, 14].
 Рисунок 1. Постстрептококковый гломерулонефрит. Изображение предоставлено S Bhimji MD
Рисунок 1. Постстрептококковый гломерулонефрит. Изображение предоставлено S Bhimji MDСписок использованной литературы
- Blyth CC, Robertson PW, Rosenberg AR. Post-streptococcal glomerulonephritis in Sydney: a 16-year retrospective review. J Paediatr Child Health. 2007 Jun;43(6):446-50. [ PubMed]
- Ilyas M, Tolaymat A. Changing epidemiology of acute post-streptococcal glomerulonephritis in Northeast Florida: a comparative study. Pediatr. Nephrol. 2008 Jul;23(7):1101-6. [ PubMed]
- Rodriguez-Iturbe B, Haas M. Post-Streptococcal Glomerulonephritis. In: Ferretti JJ, Stevens DL, Fischetti VA, editors. Streptococcus pyogenes : Basic Biology to Clinical Manifestations [Internet]. University of Oklahoma Health Sciences Center; Oklahoma City (OK): Feb 10, 2016. [ PubMed]
- Rodriguez-Iturbe B, Musser JM. The current state of poststreptococcal glomerulonephritis. J. Am. Soc. Nephrol. 2008 Oct;19(10):1855-64. [ PubMed]
- Pais PJ, Kump T, Greenbaum LA. Delay in diagnosis in poststreptococcal glomerulonephritis. J. Pediatr. 2008 Oct;153(4):560-4. [ PubMed]
- VanDeVoorde RG. Acute poststreptococcal glomerulonephritis: the most common acute glomerulonephritis. Pediatr Rev. 2015 Jan;36(1):3-12; quiz 13. [ PubMed]
- "Humps" in acute nephritis. Br Med J. 1967 Apr 01;2(5543):4. [ PMC free article] [ PubMed]
- Roy S, Murphy WM, Arant BS. Poststreptococcal crescenteric glomerulonephritis in children: comparison of quintuple therapy versus supportive care. J. Pediatr. 1981 Mar;98(3):403-10. [ PubMed]
- Lien JW, Mathew TH, Meadows R. Acute post-streptococcal glomerulonephritis in adults: a long-term study. Q. J. Med. 1979 Jan;48(189):99-111. [ PubMed]
- Hunt EAK, Somers MJG. Infection-Related Glomerulonephritis. Pediatr. Clin. North Am. 2019 Feb;66(1):59-72.[ PubMed]
- Kasahara T, Hayakawa H, Okubo S, Okugawa T, Kabuki N, Tomizawa S, Uchiyama M. Prognosis of acute poststreptococcal glomerulonephritis (APSGN) is excellent in children, when adequately diagnosed. Pediatr Int. 2001 Aug;43(4):364-7. [ PubMed]
- Balasubramanian R, Marks SD. Post-infectious glomerulonephritis. Paediatr Int Child Health. 2017 Nov;37(4):240-247. [ PubMed]
- Vachvanichsanong P, Dissaneewate P, Lim A, McNeil E. Childhood acute renal failure: 22-year experience in a university hospital in southern Thailand. Pediatrics. 2006 Sep;118(3):e786-91. [ PubMed]
- Zaffanello M, Cataldi L, Franchini M, Fanos V. Evidence-based treatment limitations prevent any therapeutic recommendation for acute poststreptococcal glomerulonephritis in children. Med. Sci. Monit. 2010 Apr;16(4):RA79-84. [ PubMed]





