122
11 Ноября 2020
Статья опубликована в журнале European Urology:
www.europeanurology.com
0302-2838/© 2016 European Association of Urology. Published by Elsevier B.V. All rights reserved.
Jakob Damsgaard, Ulla N.Joensen, Elisabeth Carlsen, Juris Erenpreiss, Martin Blomberg Jensen, Valentinas Matulevicius, Birute Zilaitiene, Inge A. Olesen, Antti Perheentupa, Margus Punab, Andrea Salzbrunn, Jorma Toppar, Helena E. Virtanen, Anders Juul, Niels E. Skakkebxk, Niels J0rgensen
Ключевые слова: варикоцеле, качество семенной жидкости, фертильность, половые гормоны
Реферат
Предпосылки: Сов...
0302-2838/© 2016 European Association of Urology. Published by Elsevier B.V. All rights reserved.
Jakob Damsgaard, Ulla N.Joensen, Elisabeth Carlsen, Juris Erenpreiss, Martin Blomberg Jensen, Valentinas Matulevicius, Birute Zilaitiene, Inge A. Olesen, Antti Perheentupa, Margus Punab, Andrea Salzbrunn, Jorma Toppar, Helena E. Virtanen, Anders Juul, Niels E. Skakkebxk, Niels J0rgensen
Ключевые слова: варикоцеле, качество семенной жидкости, фертильность, половые гормоны
Реферат
Предпосылки: Сов...
Статья опубликована в журнале European Urology:
www.europeanurology.com
0302-2838/© 2016 European Association of Urology. Published by Elsevier B.V. All rights reserved.
Jakob Damsgaard, Ulla N.Joensen, Elisabeth Carlsen, Juris Erenpreiss, Martin Blomberg Jensen, Valentinas Matulevicius, Birute Zilaitiene, Inge A. Olesen, Antti Perheentupa, Margus Punab, Andrea Salzbrunn, Jorma Toppar, Helena E. Virtanen, Anders Juul, Niels E. Skakkebxk, Niels J0rgensen
Ключевые слова: варикоцеле, качество семенной жидкости, фертильность, половые гормоны
Реферат
Предпосылки: Современные знания о влиянии варикоцеле на функцию яичек в значительной степени основаны на исследованиях субфертильных и бесплодных мужчин, что затрудняет экстраполяцию влияния варикоцеле на общую популяцию.
Задача: Описать ассоциации между варикоцеле и функцией яичек на основании анализа семенной жидкости и половых гормонов у мужчин из общей популяции.
Дизайн, условия и участники: В поперечном многоцентровом исследовании с 1996 по 2010 годы были изучены 7035 молодых мужчин (средний возраст – 19 лет) из общей популяции из шести европейских стран (Дании, Финляндии, Германии, Эстонии, Латвии и Литвы).
Результаты измерений и статистический анализ: Мы анализировали результаты медицинского осмотра, общепринятые показатели семенной жидкости и уровни половых гормонов в сыворотке с использованием многопараметрического регрессионного анализа.
Результаты и ограничения: В общей сложности у 1102 мужчин (15,7%) было варикоцеле 1-3-й степени. Увеличение степени варикоцеле было ассоциировано с худшим качеством семенной жидкости, даже при варикоцеле 1-й степени. При варикоцеле 3-й степени концентрация сперматозоидов была более чем вполовину ниже, чем у мужчин без варикоцеле. Наличие варикоцеле было также ассоциировано с более высоким сывороточным уровнем фолликулостимулирующего гормона, более низким уровнем ингибина B и более высоким уровнем лютеинизирующего гормона; уровни тестостерона и свободного тестостерона значимо не отличались у мужчин с наличием и отсутствием варикоцеле. В этом исследовании мы не можем сделать выводы о прогрессировании варикоцеле или влиянии лечения.
Выводы: Мы продемонстрировали неблагоприятное воздействие увеличения степени варикоцеле на функцию яичек у мужчин, отобранных не по фертильному статусу.
Краткие выводы по пациентам: Наличие варикоцеле и увеличение его степени неблагоприятно ассоциировано с качеством семенной жидкости и уровнем половых гормонов у молодых мужчин из общей популяции.
1. Введение
Варикоцеле представляет собой медицинский термин для расширенных, извитых вен яичка в гроздевидном сплетении. У взрослых в общей популяции встречаемость составляет приблизительно 15% [1-3]. Встречаемость у мужчин с первичным бесплодием составляет 35-44%, а у мужчин со вторичным бесплодием - 45-81% [4, 5]. Связь между наличием варикоцеле и худшим качеством семенной жидкости документально подтверждена у мужчин, поступающих в клиники репродуктивной медицины [6], и в небольших исследованиях пациентов, отобранных не по критериям фертильности [7, 8]. Несколько мета-анализов сообщают об улучшении качества семенной жидкости после варикоцелэктомии у бесплодных мужчин [9, 10]. Однако далеко не все мужчины с варикоцеле бесплодны [11].
Варикоцеле чаще наблюдается с левой стороны, хотя у некоторых мужчин поражаются обе стороны. Изолированное правостороннее варикоцеле встречается редко [12]. Правая вена яичка наклонно впадает в полую вену, в то время как левая – впадает под прямым углом в левую почечную вену, что приводит к более высокому гидростатическому давлению на левой стороне по сравнению с правой. Также считают, что повышение гидростатического давления с левой стороны представляет собой так называемый «эффект Щелкунчика» со сдавлением левой почечной вены между аортой и верхней брыжеечной артерией [13, 14]. Точная патофизиология неблагоприятного воздействия варикоцеле на качество семенной жидкости остается неясной. Был рассмотрен ряд предложенных механизмов, в том числе гипертермия мошонки, нарушение кровотока в яичках, повышенное венозное давление, гипоксия, гормональная дисфункция яичка, накопление токсических веществ и катехоламиновый рефлюкс [13, 14].
Исследования, где сравнивались половые гормоны у бесплодных мужчин с варикоцеле и у бесплодных мужчин без варикоцеле, показали противоречивые результаты. В некоторых из них сообщается о более высоком уровне фолликулостимулирующего гормона (ФСГ) у бесплодных мужчин с варикоцеле по сравнению с контролем и отсутствии различий у фертильных мужчин [15], в то время как в остальных исследованиях не выявлено различий между бесплодными мужчинами с варикоцеле по сравнению с контролем [16]. В некоторых исследованиях сывороточный ингибин B был ниже у мужчин с варикоцеле по сравнению с контролем [16, 17], но не во всех [18]. Описано, что сывороточный тестостерон был ниже [16], не изменен [15] или выше у пациентов с варикоцеле 3-й степени по сравнению с 1-й степенью [19].
Наши сегодняшние знания о потенциальном воздействии варикоцеле на качество семенной жидкости и половые гормоны в значительной степени основаны на исследованиях субфертильных и бесплодных мужчин, а также на наблюдениях повышенной встречаемости в группах мужчин в репродуктивных и урологических клиниках, где причина бесплодия может и не ограничиваться варикоцеле. Даже в случаях, когда варикоцеле является единственной видимой причиной бесплодия, предварительный отбор бесплодных пациентов будет включать только случаи серьезного поражения. Отсутствие крупномасштабных популяционных исследований затрудняет экстраполяцию воздействия варикоцеле на репродуктивное здоровье общей популяции. Таким образом, для оценки потенциального влияния варикоцеле на функцию яичек мы описываем ассоциации между варикоцеле и гормональными показателями и показателями семенной жидкости у большого числа молодых мужчин из общей европейской популяции, которых не отбирали по фертильному статусу, качеству семенной жидкости или наличию варикоцеле.
2. Материалы и методы
Настоящее исследование основано на большом поперечном исследовании качества семенной жидкости у неотобранных молодых мужчин из общей популяции, стандартизированном и согласованном между шестью европейскими странами. Местные научные комиссии по этике одобрили исследование, и участники дали письменное информированное согласие перед участием. Информация относительно включения в исследование и способов оценки была подробно описана ранее [20, 21]. Мы предлагаем очень краткий обзор с подробным описанием в Приложении 1.
2.1. Исследуемая популяция
В общей сложности 7035 молодых европейских мужчин были включены с 1996 до 2010 года в настоящее исследование при прохождении обязательного медицинского освидетельствования перед поступлением на военную службу. Мужчины из Копенгагена (Дания), Гамбурга (Германия), Турку (Финляндия), Риги (Латвия), Каунаса (Литва) и Тарту (Эстония) были приглашены для участия в исследовании качества семенной жидкости, независимо от того, были ли они признаны годными для военной службы. Единственным дополнительным критерием включения для настоящего исследования были полные данные о наличии и степени варикоцеле, диагностированного квалифицированным врачом в соответствии со стандартизированным протоколом для медицинского осмотра. Эстонские мужчины были разделены на этнических эстонцев и этнических русских. Распределение мужчин по регионам показано в дополнительной таблице 1. Мужчины, которые дали согласие, пришли в местное исследовательское подразделение и ответили на вопросник о предыдущих и текущих заболеваниях, состояниях и условиях жизни, сдали образец семенной жидкости и образец крови и прошли медицинский осмотр. Все процедуры проводили в один и тот же день. Участникам было дано указание воздержаться от семяизвержения в течение по меньшей мере 48 часов перед визитом, предусмотренным исследованием.
Наличие варикоцеле, водянки яичка, изменений эпидидимия и расположение и размер яичек оценивались путем обследования и пальпации только квалифицированными врачами в соответствии со стандартизированным протоколом для медицинского осмотра. Для оценки размера яичек все врачи, проводящие обследование, использовали деревянный орхидометр одного типа. Степень варикоцеле у мужчин оценивали в положении стоя: степень 0: отсутствие варикоцеле; степень 1: только пальпируется во время маневра Вальсальвы; степень 2: пальпируется в состоянии покоя; и степень 3: хорошо видимое [22].
Все врачи, проводящие обследование, работали в отделениях андрологии и проводили андрологические медицинские осмотры как часть повседневной клинической практики. Двенадцать врачей провели медицинский осмотр 90% мужчин; семь остальных провели оставшиеся 10%. Дополнительная таблица 2 показывает характеристики врачей, проводящих обследование и их диагностические показатели.
Таблица 1. Физические данные и информация, сообщенная о себе участниками исследования, - 7035 молодыми мужчинами из общей европейской популяции
ИМТ - индекс массы тела; NA - не применимо.
φ Объем оценивали с использованием одного и того же типа деревянного орхидометра для всех центров.
# Нет доступных данных для мужчин из Литвы или от этнических эстонцев.
§ Суммарное потребление пива, вина и крепкого алкоголя в течение недели перед обследованием.
^ Хламидиоз или гонорея.
" критерий Крускала-Уоллиса.
* Критерий Пирсона хи-квадрат.
† точный критерий Фишера.
2.2. Анализ семенной жидкости и сыворотки
Образцы семенной жидкости были получены путем мастурбации и эякуляции в чистую пробирку для сбора образцов в уединенной комнате в научно-исследовательском отделении, рядом с лабораторией для анализа семенной жидкости. Анализ проводили в соответствии с указаниями Всемирной организации здравоохранения (ВОЗ) от 1992 года в местном центре и дополнительно уточняли после исследования межлабораторных вариаций [23]. Лаборатории участвовали в программе внешнего контроля качества, и результаты были использованы для корректировки по межлабораторным различиям [20, 21, 24]. Лаборанты не знали статус по варикоцеле. Среднее время взятия образцов крови было 10:10 утра (5-95% интервал: 8:35 утра – 2 часа дня). Все образцы сыворотки анализировали в отделении роста и репродукции Ригсхоспиталитет, Копенгаген, Дания. Концентрации ФСГ, лютеинизирующего гормона (ЛГ), глобулина, связывающего половые гормоны (ГСПГ), и тестостерона определяли при помощи иммунофлуорометрических анализов, а концентрации эстрадиола определяли путем радиоиммунологического анализа. Ингибин B анализировали с использованием материала коммерческого набора для твердофазного иммуноферментного анализа. Свободный тестостерон рассчитывали из общего тестостерона и ГСПГ с использованием величины свободного альбумина [25]. Также рассчитывали соотношения ингибина B к ФСГ, тестостерона к ЛГ и свободного тестостерона к ЛГ.
2.3. Статистика
Всех мужчин, участвовавших в исследовании, разделили на группы по степени варикоцеле 0-3, в соответствии с наличием и степенью варикоцеле. Мужчин с двусторонним варикоцеле оценивали по их наиболее высокой степени варикоцеле. Качество семенной жидкости было классифицировано как «низкое качество семенной жидкости» (концентрация сперматозоидов <15 миллионов/мл и/или подвижность <32% и/или нормальная морфология <4%) или «высокое качество семенной жидкости» (концентрация сперматозоидов >40 миллионов/мл и подвижность >50% и морфология >9%). Все остальные мужчины были классифицированы с «промежуточным качеством семенной жидкости». Межгрупповые различия для групп качества семенной жидкости тестировали при помощи непараметрических U-теста Манна-Уитни и критерия Крускала-Уоллиса.
Ассоциацию варикоцеле и основных выходных параметров (отдельных гормональных переменных и переменных семенной жидкости) тестировали при помощи анализа множественной линейной регрессии с учетом искажающих факторов. Для переменных семенной жидкости были выбраны следующие ковариаты, поскольку их влияние на качество семенной жидкости было описано в литературе (безусловные ковариаты): возраст [26], курение (да/нет) [27], индекс массы тела (ИМТ) [28], крипторхизм в анамнезе [29], центр участия [20] и длительность воздержания [30]. Все безусловные ковариаты являлись значимыми предикторами одной или нескольких переменных семенной жидкости. Статистически значимые предикторы переменных семенной жидкости были также скорректированы по эпидидимиту в анамнезе, хламидиозу, гонорее, перекруту яичка, паховой грыже, приему препаратов в течение последних трех месяцев.
Для гормональных переменных были выбраны следующие безусловные ковариаты: курение [27], суточное время забора проб крови (например, непрерывная переменная, рассчитанная как разница в минутах от 8 ЧАСОВ УТРА: 7:30 ВВОДИЛИ КАК -30, 9:30 КАК 90) [31] и ИМТ [32]. Все безусловные ковариаты являлись значимыми предикторами одной или нескольких гормональных переменных. Статистически значимые предикторы исхода были также скорректированы по потреблению алкоголя, эпидидимиту в анамнезе, центру участия, крипторхизму и приему препаратов в течение последних трех месяцев.
Все тесты были двухсторонними, и уровень статистической значимости был установлен 0,05. Статистические анализы проводили с использованием SPSS v.20.0 (SPSS Inc., Chicago, IL, USA).
3. Результаты
3.1. Описания
В таблице 1 обобщены результаты медицинского осмотра и опросника. Большинство мужчин были датчанами. Возраст незначительно отличался в четырех подгруппах с варикоцеле, и ИМТ казался ниже с увеличением степени варикоцеле, скорее всего, из-за немного более высокого роста мужчин в группах с варикоцеле. Медиана воздержания от эякуляции находилась выше требуемого минимума в 48 часов, но во всех подгруппах мужчин у некоторых было более короткое время воздержания (<11% во всех группах; различия между группами были не значимыми). Медиана задержки между семяизвержением и анализом семенной жидкости находилась между 30 и 35 минутами для всех групп с отсутствием значимых отличий между группами.
Варикоцеле было диагностировано у 1102 мужчин (15,7%). У мужчин с ИМТ <20 была более высокая встречаемость варикоцеле (17,2%), чем у мужчин с ИМТ >25-30 (12,7%) и >30 (10,0%) (p <0,05). Мужчины <170 см имели более низкую встречаемость варикоцеле (9,8%), чем мужчины >170-180 см (14,6%), >180-190 см (16,5%) и >190 см (18,6%) (p <0,05). Встречаемость правостороннего варикоцеле составила 1,3% (94 мужчины), из которых 0,2% (15 мужчин) имели изолированное правостороннее варикоцеле и 1,1% (79 мужчин) имели двустороннее варикоцеле. Средний размер яичек был отрицательно ассоциирован с наличием и повышением степени варикоцеле.
3.2. Показатели семенной жидкости
Таблица 2 показывает некорректированные медианы отдельных показателей семенной жидкости по степени варикоцеле (со значениями p из логистической регрессии с учетом искажающих факторов). Все переменные семенной жидкости были ниже с повышением степени варикоцеле, за исключением объема семенной жидкости, который был наибольшим при варикоцеле 1-й степени.
После распределения по группам в соответствии с низким, промежуточным или высоким качеством семенной жидкости наличие и увеличение степени варикоцеле приводили к более высокой доле мужчин с низким качеством семенной жидкости. При варикоцеле 3-й степени более половины мужчин были классифицированы как имеющие низкое качество семенной жидкости и только 17% как имеющие высокое качество семенной жидкости.
Таблица 2. Некорректированные показатели семенной жидкости 7035 молодых мужчин из общей европейской популяции.
# Включает данные от 6366 мужчин, потому что морфологическая оценка была проведена не у всех мужчин.
† Включает данные от 6378 мужчин, потому что морфологическая оценка была проведена не у всех мужчин.
Значения p были получены из регрессионного анализа с учетом искажающих факторов.
Отдельные показатели семенной жидкости, стратифицированные по степени варикоцеле, показаны на рис. 2. Относительные процентные изменения показателей семенной жидкости с группой без варикоцеле, использованной в качестве референсной величины 100%, показаны на дополнительном рис. 2. Концентрация сперматозоидов была отрицательно ассоциирована с наличием и повышением степени варикоцеле и была более чем вполовину меньше, составляя 23 млн/мл (95% доверительный интервал [ДИ], 19-27) у мужчин с варикоцеле 3-й степени по сравнению с 50 млн/мл (95% ДИ, 47-54) у мужчин без варикоцеле. Даже варикоцеле 1-й степени было отрицательно ассоциировано с концентрацией сперматозоидов, с корректированным значением 41 млн/мл (95% ДИ, 36-46), соответствующим 19% снижению. Общее количество сперматозоидов также было отрицательно ассоциировано с наличием и степенью варикоцеле, с корректированным значением 83 миллиона (95% ДИ, 69-101) при 3-й степени, составляющим меньше половины от референсного значения 173 миллиона (95% ДИ, 161-187) у мужчин без варикоцеле. Процентное содержание морфологически нормальных сперматозоидов было отрицательно ассоциировано с варикоцеле со значением 5,1% (95% ДИ, 4,3-6,0) для 3-й степени по сравнению с 7,2% (95% ДИ, 6,9-7,5), что соответствовало 28% относительному снижению. Таким образом, общее число морфологически нормальных сперматозоидов также было отрицательно ассоциировано с наличием варикоцеле, с корректированным значением при 3-й степени, сниженным до 4,0 миллиона (95% ДИ, 3,0-5,1) по сравнению с 10,8 миллионами (95% ДИ, 9,8-11,9) у мужчин без варикоцеле, что соответствовало 64% снижению. Процентное содержание прогрессивно-подвижных сперматозоидов было отрицательно ассоциировано с варикоцеле, хотя без тенденции к линейности между группами (табл. 2).
 Рис. 1. Качество семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Категории качества семенной жидкости определены на основании некорректированных значений концентрации сперматозоидов, процентного содержания морфологически нормальных сперматозоидов и подвижности, как описано в разделе «Материалы и методы»
Рис. 1. Качество семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Категории качества семенной жидкости определены на основании некорректированных значений концентрации сперматозоидов, процентного содержания морфологически нормальных сперматозоидов и подвижности, как описано в разделе «Материалы и методы»
 Рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
(a) Концентрация сперматозоидов
(b) Общее количество сперматозоидов
(c) Морфологически нормальные сперматозоиды
(d) Общее количество нормальных сперматозоидов
Анализ подгруппы из 79 мужчин с двусторонним варикоцеле показал, что относительно концентрации сперматозоидов, общего количества сперматозоидов и ФСГ, функция сперматогенеза находилась где-то между 2-й и 3-й степенью одностороннего варикоцеле. Результаты представлены подробно в дополнительной таблице 3 и на дополнительных рис. 3 и 4.
3.3. Гормональные показатели
Таблица 3 демонстрирует некорректированные медианы отдельных гормональных показателей по степени варикоцеле (со значениями p из логистической регрессии с учетом искажающих факторов). Абсолютные изменения гормональных показателей в соответствии со степенью варикоцеле показаны на рис. 3. Относительные процентные изменения гормональных показателей показаны на дополнительном рис. 5. ФСГ был повышен до корректированной величины 3,5 Ед/л (95% ДИ, 3,2-3,8) при 3-й степени, по сравнению с 2,7 Ед/л (95% ДИ, 2,6-2,8) у мужчин без варикоцеле, что соответствовало увеличению на 28%. Ингибин B незначительно снизился с увеличением степени варикоцеле до корректированного значения 164 пг/мл (95% ДИ, 153-176) при 3-й степени, по сравнению с 194 пг/мл (95% ДИ, 187-201) у мужчин без варикоцеле, что соответствовало увеличению на 15%. Таким образом, соотношение ингибин B/ФСГ также было отрицательно ассоциировано с наличием и степенью варикоцеле. Корректированная величина ЛГ повысилась до 3,5 Ед/л (95% ДИ, 3,3-3,8) при 2-й степени, по сравнению с 3,3 Ед/л (3,2-3,4) у мужчин без варикоцеле, что соответствовало увеличению на 8%. Небольшое повышение при 1-й степени было также значимым; при 3-й степени не было достигнуто статистической значимости (p=0,058). Не было обнаружено соответствующих различий по тестостерону или свободному тестостерону между мужчинами с наличием и отсутствием варикоцеле. Соотношения тестостерон/ЛГ и свободный тестостерон/ЛГ были значимо снижены при наличии варикоцеле, независимо от степени. Никаких значимых отличий не наблюдали для ГСПГ или эстрадиола (дополнительная таблица 4).
Таблица 3. Некорректированные гормональные показатели 7035 молодых мужчин из общей европейской популяции.
4. Обсуждение
В этом широкомасштабном исследовании у 7035 здоровых молодых мужчин из общей европейской популяции наличие варикоцеле было ассоциировано с худшим качеством семенной жидкости, даже у мужчин с наиболее мягкой формой варикоцеле (1-й степени). Соответственно, концентрации половых гормонов, связанных со сперматогенезом, ФСГ и ингибина B, были ассоциированы с наличием варикоцеле. Мужчины с варикоцеле также имели более высокую концентрацию ЛГ, хотя уровни тестостерона и свободного тестостерона не отличались значимо от референсной группы. Более высокий уровень ЛГ указывает на то, что слабовыраженная дисфункция клеток Лейдига была также ассоциирована с варикоцеле.
Варикоцеле было отрицательно ассоциировано со всеми оцененными показателями семенной жидкости, за исключением объема семенной жидкости. Рассчитанные различия для процентного соотношения прогрессивно-подвижных сперматозоидов были небольшими, хоть и статистически значимыми. Даже мужчины с варикоцеле 1-й степени имели значимо сниженную концентрацию сперматозоидов по сравнению с мужчинами без варикоцеле. Общее количество сперматозоидов и общее количество морфологически нормальных сперматозоидов было также ниже у мужчин с варикоцеле 1-й степени, но эти различия были статистически не значимыми, возможно из-за немного большего объема семенной жидкости, выявленного у группы с 1-й степенью. Наше наблюдение наибольшего объема у мужчин с варикоцеле 1-й степени может быть случайным открытием, поскольку у нас нет объяснения причин, и мы не нашли доказательств такой связи в других исследованиях.
Наши результаты основаны на анализе показателей семенной жидкости у 7035 мужчин, из которых 1102 (15,7%) имели варикоцеле различной степени, что дает нам хорошую статистическую достоверность для выявления различий в функции яичек. Анализ семенной жидкости в центрах контролировали путем программы внешнего контроля качества, и все гормоны анализировали в одной централизованной лаборатории, что минимизировало межлабораторные различия. В день участия мы просматривали заполненную анкету вместе с участником, чтобы рассмотреть любые вопросы или неточности и убедиться, что анкета была заполнена правильно и полностью. Мы провели коррекцию по искажающим факторам, известным своим влиянием на показатели семенной жидкости или гормональные показатели, что позволило нам лучше оценить изолированные эффекты варикоцеле. Мужчины без варикоцеле имели наименьшую медиану времени воздержания от эякуляции, но частота мужчин, которые воздерживались <48 часов, не различалась между группами. Возраст незначительно отличался между группами с варикоцеле, но без какой-либо явной тенденции.
Мужчины по существу не знали о статусе качества своей семенной жидкости, поэтому это вряд ли могло повлиять на их желание участвовать. Мы считаем маловероятным, что настоящие результаты являются случайными находками или получены из-за ошибки отбора или остаточной систематической погрешности из-за искажающих факторов, хотя мы, конечно, не можем исключить эту возможность. Потенциальная ошибка отбора нашей когорты подробно обсуждается в другой публикации [33].
Общепринято, что ни один параметр семенной жидкости по отдельности нельзя использовать для определения фертильности. Не существует общепринятой модели, подходящей для приблизительного расчета фертильности на основании анализа семенной жидкости; мы, таким образом, создали нашу модель качества семенной жидкости на основании доступной литературы, пытаясь описать фертильность по результатам анализа семенной жидкости. В 2010 году ВОЗ существенно снизила референсные значения для качества семенной жидкости, определив референсный диапазон как тот, который охватывает 95% мужчин с подтвержденной фертильностью [34]. Мы использовали эти референсные уровни для определения группы с «низким качеством семенной жидкости». Однако референсные пределы на основании 95% фертильной популяции могут быть неоптимальными, поскольку данные свидетельствуют о том, что мужская фертильность уже затрагивается на уровнях выше, чем нижние референсные диапазоны ВОЗ [35]. Таким образом, мы определили группы с высоким качеством семенной жидкости выше следующих порогов, которые, по сообщениям, лучше ассоциированы с фертильностью: концентрация сперматозоидов >40 млн/мл [36-39], процентное содержание морфологически нормальных сперматозоидов >9% [36, 38], и процентное содержание подвижных сперматозоидов >50% [37, 39]. В идеале, качество семенной жидкости следует оценивать более чем в одном образце, поскольку хорошо известны различия в качестве семенной жидкости. Однако это изменение в качестве семенной жидкости привело бы только к недифференцируемой неправильной классификации, которая, как мы полагаем, сгладилась за счет размера выборки в 7035 мужчин. Мы разработали исследование только с одним образцом, потому что получение большего числа образцов было невозможно в наших условиях без риска высокого показателя отсева. У мужчин без варикоцеле приблизительно 30% имели высокое и 30% низкое качество семенной жидкости, при этом оставшиеся были классифицированы как имеющие «промежуточное качество семенной жидкости». Даже при варикоцеле 1-й степени более высокий процент мужчин имел низкое качество семенной жидкости и более низкий - высокое качество семенной жидкости по сравнению с референсной группой, хотя это различие не было статистически значимым. Распределение резко отличалось при варикоцеле 3-й степени, где >50% мужчин имели низкое качество семенной жидкости и только 17% имели высокое качество семенной жидкости. Используемая в настоящее время система оценки варикоцеле кажется осмысленной относительно воздействия на качество семенной жидкости. Более высокая доля мужчин с варикоцеле имела качество семенной жидкости, которое, по-видимому, подвергает мужчин риску увеличения времени до наступления беременности или даже риску бесплодия.
Большое многоцентровое исследование ВОЗ показало, что у мужчин с бесплодием, определяемых как партнеры-мужчины, которые консультируются по поводу бесплодия пары длительностью, по меньшей мере, 12 месяцев, 11,7% мужчин с нормальным качеством семенной жидкости и 25,4% мужчин с нарушенным качеством семенной жидкости имели варикоцеле [6]. Это же исследование выявило значимое снижение объема яичка с повышением уровня варикоцеле, что находится в соответствии с исследованиями пациентов с варикоцеле у взрослых и подростков [15, 40] и у взятых наугад подростков [7], а также с нашими данными о повышенной встречаемости нарушенного качества семенной жидкости у мужчин с варикоцеле и сниженными объемами яичек при увеличении степени варикоцеле.
У фертильных мужчин встречаемость варикоцеле была выше у мужчин с концентрациями сперматозоидов <40 млн/мл по сравнению с мужчинами с более высокими концентрациями сперматозоидов, но при сравнении мужчин с доказанной фертильностью с наличием или отсутствием варикоцеле не было обнаружено значимого отличия в параметрах семенной жидкости [11]. Однако исследование только фертильных мужчин исключает мужчин, которые серьезно страдают от варикоцеле. Исследование 131 мужчины со случайно выявленным варикоцеле не обнаружило различий в концентрации сперматозоидов по сравнению с фертильными мужчинами, но все больше мужчин с варикоцеле имели общие количества сперматозоидов <20 миллионов с повышением степени варикоцеле [41]. Исследование 124 мужчин со случайно выявленным варикоцеле 2-й и 3-й степени не выявило никаких различий в общем количестве или подвижности сперматозоидов по сравнению с 24 здоровыми контролями с неизвестным статусом фертильности [42]. Исследования 24 и 39 мужчин, не отобранных по статусу фертильности, обнаружили более низкую концентрацию сперматозоидов у мужчин с варикоцеле по сравнению со здоровыми контролями [8, 43]. Отсутствие значимости средних значений в некоторых из этих исследований может отражать плохую статистическую достоверность, но в соответствии с нашими выводами эти исследования все же показывают, что хотя варикоцеле, вероятно, влияет на качество семенной жидкости у некоторых мужчин, далеко не все мужчины серьезно поражены.
ФСГ был выше, а ингибин B был ниже с увеличением степени варикоцеле. Таким образом, соотношение ингибин B/ФСГ было отрицательно ассоциировано с увеличением степени варикоцеле, что свидетельствует о нарушении сперматогенеза. Секреция ингибина B клетками Сертоли в ответ на ФСГ зависит от наличия половых клеток, и считают, что ингибин B отражает функциональное состояние сперматогенного эпителия [16, 44, 45]. Другие исследования выявили, что варикоцеле ассоциировано с повышенным ФСГ при сравнении бесплодных мужчин с варикоцеле со здоровым фертильным контролем [15, 18]. Однако ассоциация между уровнями ФСГ и варикоцеле была подвергнута сомнению [16]. Описано, что ингибин B был ниже у бесплодных мужчин с варикоцеле по сравнению со здоровым фертильным контролем [16, 17]; другие не обнаружили никакой разницы [18]. Однако все эти исследования страдают от ограничения отбора статусом фертильности, что делает невозможным определение, вызваны ли гормональные изменения самим варикоцеле или другими факторами, которые могут отличаться у фертильных и бесплодных мужчин. У подростков с варикоцеле было обнаружено, что ингибин B был снижен [40] или не изменен [46] по сравнению со здоровым подходящим по возрасту контролем.
В нашем исследовании не наблюдалось никаких значимых отличий по тестостерону или свободному тестостерону в сыворотке. ЛГ был положительно ассоциирован со всеми степенями варикоцеле, хотя ассоциация со 3-й степенью не была значимой (p=0,058). Это позволяет предположить, что варикоцеле отрицательно влияет на клетки Лейдига. Когорта в нашем исследовании была молодой, и функция их клеток Лейдига наиболее вероятно находилась на пике, и можно предположить, что производительность клеток Лейдига может снижаться быстрее у мужчин с варикоцеле. Это предположение косвенно поддерживается ранее указанным многоцентровым исследованием ВОЗ, которое выявило, что средний сывороточный тестостерон был значимо ниже у бесплодных мужчин в возрасте >30 лет с варикоцеле по сравнению с более молодыми бесплодными мужчинами с варикоцеле. Этой ассоциации с возрастом не обнаружили у бесплодных мужчин без варикоцеле [6]. В соответствии с этим, исследование бесплодных мужчин показало, что средний сывороточный тестостерон значимо увеличивается после микрохирургической варикоцелэктомии [47].
 Рис. 3. Гормональные характеристики 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Рис. 3. Гормональные характеристики 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
(a) Фолликулостимулирующий гормон
(b) Ингибин В
(c) Лютеинизирующий гормон
(d) Тестостерон
ФСГ – фолликулостимулирующий гормон
ЛГ - лютеинизирующий гормон
ИМТ и рост различались между группами с варикоцеле, с большей встречаемостью варикоцеле среди мужчин с BMI <20 и повышением встречаемости в группах с ростом >170 см, что соответствует исследованию 1,3 миллиона израильских подростков, посещавших военную комиссию [48], и исследованиям бесплодных мужчин [49]. Мы не можем сделать вывод о механизме ассоциации, но клиническая диагностика варикоцеле может быть более затруднена у тучных пациентов.
Всю диагностику варикоцеле в настоящем исследовании проводили путем стандартизированного медицинского осмотра. Этот способ обладает описанной чувствительностью и специфичностью приблизительно 70% [50] со значительными вариациями результатов у одного исследователя и между исследователями [51]. Присутствовало значимое отличие во встречаемости варикоцеле и его степенях между центрами, несмотря на подготовку экспертов. В этом исследовании нельзя различить, отражает ли это разница между экспертами или региональные различия. Неспособность точно определить наличие варикоцеле или завышение степени могли бы ослабить ассоциации между варикоцеле и нашими исходными показателями. Занижение степени, однако, могло бы привести к переоценке влияния более низких степеней варикоцеле, потому что варикоцеле высокой степени потенциально могло быть неправильно классифицировано как более низкая степень.
Было выявлено в общей сложности 79 мужчин с двусторонним варикоцеле. Анализ подгруппы этих мужчин подтвердил сходные тенденции (дополнительная таблица 3 и дополнительные рис. 4 и 5). Весьма небольшое количество исследований сфокусировано на изолированном правостороннем варикоцеле [12], и с учетом только 15 таких мужчин в нашем исследовании анализ подгруппы не имел смысла. Мы полагаем, что решение классифицировать в соответствии с наличием и наивысшей степенью варикоцеле является консервативным и минимизирует ошибку.
5. Выводы
Наше большое поперечное клиническое исследование мужчин из общей популяции продемонстрировало, что качество семенной жидкости может значимо ухудшаться у мужчин с наличием любой степени варикоцеле, даже самой легкой, с наиболее серьезным ухудшением у мужчин с высокими степенями.
Дополнительные данные
Дополнительные данные, относящиеся к этой статье можно найти в онлайн-версии на dx.doi.org.
Приложение 2
 Дополнительный рис. 1. Блок-схема наличия и степени варикоцеле
Дополнительный рис. 1. Блок-схема наличия и степени варикоцеле
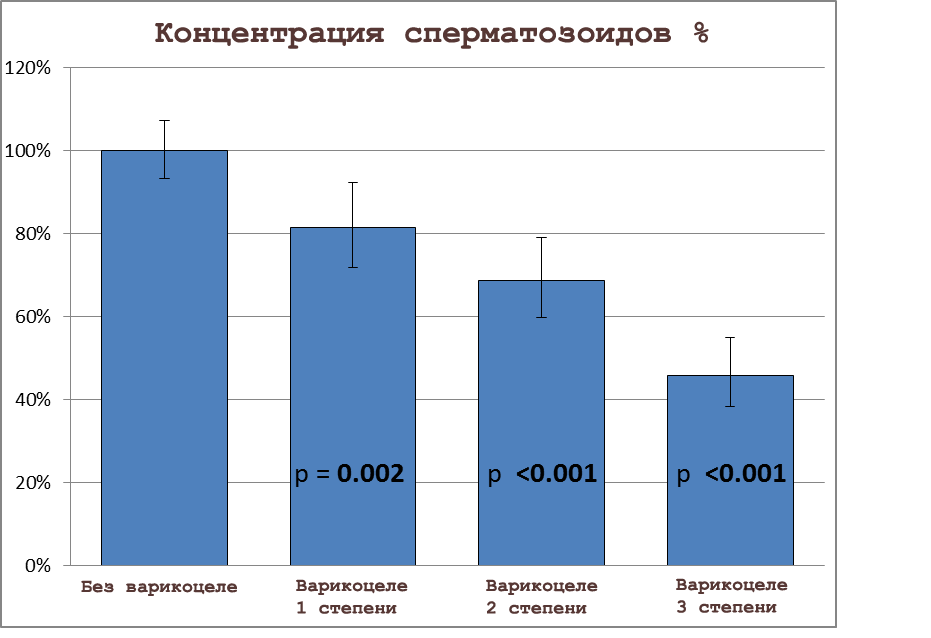

 Дополнительный рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й и 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й и 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.

 Дополнительный рис. 3. Концентрация сперматозоидов и общее количество нормальных сперматозоидов у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 3. Концентрация сперматозоидов и общее количество нормальных сперматозоидов у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
 Дополнительный рис. 4. Концентрация фолликулостимулирующего гормона (ФСГ) у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 4. Концентрация фолликулостимулирующего гормона (ФСГ) у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
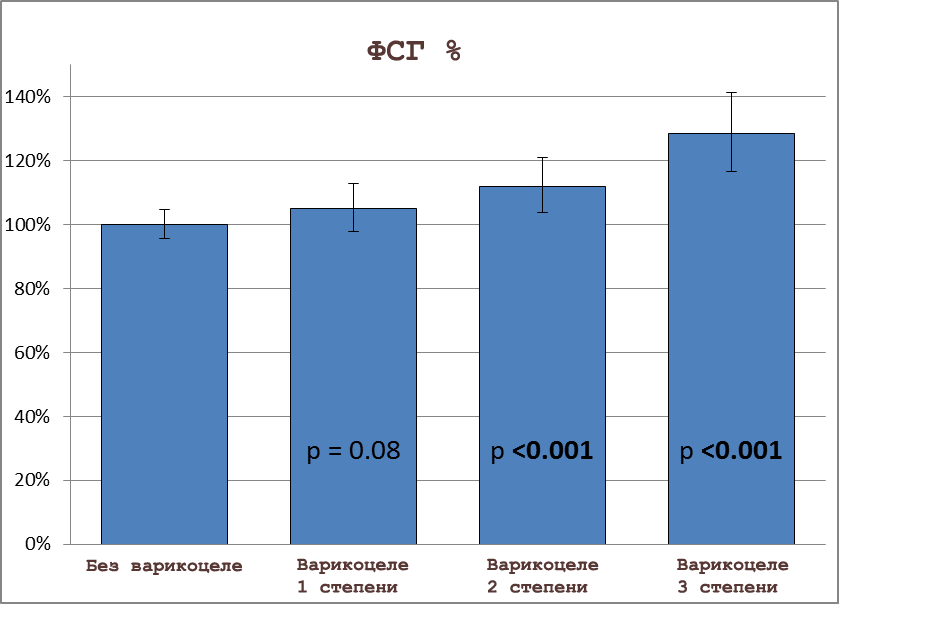


 Дополнительный рис. 5. Гормональные характеристики 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й или 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 5. Гормональные характеристики 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й или 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Ссылки
0302-2838/© 2016 European Association of Urology. Published by Elsevier B.V. All rights reserved.
Jakob Damsgaard, Ulla N.Joensen, Elisabeth Carlsen, Juris Erenpreiss, Martin Blomberg Jensen, Valentinas Matulevicius, Birute Zilaitiene, Inge A. Olesen, Antti Perheentupa, Margus Punab, Andrea Salzbrunn, Jorma Toppar, Helena E. Virtanen, Anders Juul, Niels E. Skakkebxk, Niels J0rgensen
Ключевые слова: варикоцеле, качество семенной жидкости, фертильность, половые гормоны
Реферат
Предпосылки: Современные знания о влиянии варикоцеле на функцию яичек в значительной степени основаны на исследованиях субфертильных и бесплодных мужчин, что затрудняет экстраполяцию влияния варикоцеле на общую популяцию.
Задача: Описать ассоциации между варикоцеле и функцией яичек на основании анализа семенной жидкости и половых гормонов у мужчин из общей популяции.
Дизайн, условия и участники: В поперечном многоцентровом исследовании с 1996 по 2010 годы были изучены 7035 молодых мужчин (средний возраст – 19 лет) из общей популяции из шести европейских стран (Дании, Финляндии, Германии, Эстонии, Латвии и Литвы).
Результаты измерений и статистический анализ: Мы анализировали результаты медицинского осмотра, общепринятые показатели семенной жидкости и уровни половых гормонов в сыворотке с использованием многопараметрического регрессионного анализа.
Результаты и ограничения: В общей сложности у 1102 мужчин (15,7%) было варикоцеле 1-3-й степени. Увеличение степени варикоцеле было ассоциировано с худшим качеством семенной жидкости, даже при варикоцеле 1-й степени. При варикоцеле 3-й степени концентрация сперматозоидов была более чем вполовину ниже, чем у мужчин без варикоцеле. Наличие варикоцеле было также ассоциировано с более высоким сывороточным уровнем фолликулостимулирующего гормона, более низким уровнем ингибина B и более высоким уровнем лютеинизирующего гормона; уровни тестостерона и свободного тестостерона значимо не отличались у мужчин с наличием и отсутствием варикоцеле. В этом исследовании мы не можем сделать выводы о прогрессировании варикоцеле или влиянии лечения.
Выводы: Мы продемонстрировали неблагоприятное воздействие увеличения степени варикоцеле на функцию яичек у мужчин, отобранных не по фертильному статусу.
Краткие выводы по пациентам: Наличие варикоцеле и увеличение его степени неблагоприятно ассоциировано с качеством семенной жидкости и уровнем половых гормонов у молодых мужчин из общей популяции.
1. Введение
Варикоцеле представляет собой медицинский термин для расширенных, извитых вен яичка в гроздевидном сплетении. У взрослых в общей популяции встречаемость составляет приблизительно 15% [1-3]. Встречаемость у мужчин с первичным бесплодием составляет 35-44%, а у мужчин со вторичным бесплодием - 45-81% [4, 5]. Связь между наличием варикоцеле и худшим качеством семенной жидкости документально подтверждена у мужчин, поступающих в клиники репродуктивной медицины [6], и в небольших исследованиях пациентов, отобранных не по критериям фертильности [7, 8]. Несколько мета-анализов сообщают об улучшении качества семенной жидкости после варикоцелэктомии у бесплодных мужчин [9, 10]. Однако далеко не все мужчины с варикоцеле бесплодны [11].
Варикоцеле чаще наблюдается с левой стороны, хотя у некоторых мужчин поражаются обе стороны. Изолированное правостороннее варикоцеле встречается редко [12]. Правая вена яичка наклонно впадает в полую вену, в то время как левая – впадает под прямым углом в левую почечную вену, что приводит к более высокому гидростатическому давлению на левой стороне по сравнению с правой. Также считают, что повышение гидростатического давления с левой стороны представляет собой так называемый «эффект Щелкунчика» со сдавлением левой почечной вены между аортой и верхней брыжеечной артерией [13, 14]. Точная патофизиология неблагоприятного воздействия варикоцеле на качество семенной жидкости остается неясной. Был рассмотрен ряд предложенных механизмов, в том числе гипертермия мошонки, нарушение кровотока в яичках, повышенное венозное давление, гипоксия, гормональная дисфункция яичка, накопление токсических веществ и катехоламиновый рефлюкс [13, 14].
Исследования, где сравнивались половые гормоны у бесплодных мужчин с варикоцеле и у бесплодных мужчин без варикоцеле, показали противоречивые результаты. В некоторых из них сообщается о более высоком уровне фолликулостимулирующего гормона (ФСГ) у бесплодных мужчин с варикоцеле по сравнению с контролем и отсутствии различий у фертильных мужчин [15], в то время как в остальных исследованиях не выявлено различий между бесплодными мужчинами с варикоцеле по сравнению с контролем [16]. В некоторых исследованиях сывороточный ингибин B был ниже у мужчин с варикоцеле по сравнению с контролем [16, 17], но не во всех [18]. Описано, что сывороточный тестостерон был ниже [16], не изменен [15] или выше у пациентов с варикоцеле 3-й степени по сравнению с 1-й степенью [19].
Наши сегодняшние знания о потенциальном воздействии варикоцеле на качество семенной жидкости и половые гормоны в значительной степени основаны на исследованиях субфертильных и бесплодных мужчин, а также на наблюдениях повышенной встречаемости в группах мужчин в репродуктивных и урологических клиниках, где причина бесплодия может и не ограничиваться варикоцеле. Даже в случаях, когда варикоцеле является единственной видимой причиной бесплодия, предварительный отбор бесплодных пациентов будет включать только случаи серьезного поражения. Отсутствие крупномасштабных популяционных исследований затрудняет экстраполяцию воздействия варикоцеле на репродуктивное здоровье общей популяции. Таким образом, для оценки потенциального влияния варикоцеле на функцию яичек мы описываем ассоциации между варикоцеле и гормональными показателями и показателями семенной жидкости у большого числа молодых мужчин из общей европейской популяции, которых не отбирали по фертильному статусу, качеству семенной жидкости или наличию варикоцеле.
2. Материалы и методы
Настоящее исследование основано на большом поперечном исследовании качества семенной жидкости у неотобранных молодых мужчин из общей популяции, стандартизированном и согласованном между шестью европейскими странами. Местные научные комиссии по этике одобрили исследование, и участники дали письменное информированное согласие перед участием. Информация относительно включения в исследование и способов оценки была подробно описана ранее [20, 21]. Мы предлагаем очень краткий обзор с подробным описанием в Приложении 1.
2.1. Исследуемая популяция
В общей сложности 7035 молодых европейских мужчин были включены с 1996 до 2010 года в настоящее исследование при прохождении обязательного медицинского освидетельствования перед поступлением на военную службу. Мужчины из Копенгагена (Дания), Гамбурга (Германия), Турку (Финляндия), Риги (Латвия), Каунаса (Литва) и Тарту (Эстония) были приглашены для участия в исследовании качества семенной жидкости, независимо от того, были ли они признаны годными для военной службы. Единственным дополнительным критерием включения для настоящего исследования были полные данные о наличии и степени варикоцеле, диагностированного квалифицированным врачом в соответствии со стандартизированным протоколом для медицинского осмотра. Эстонские мужчины были разделены на этнических эстонцев и этнических русских. Распределение мужчин по регионам показано в дополнительной таблице 1. Мужчины, которые дали согласие, пришли в местное исследовательское подразделение и ответили на вопросник о предыдущих и текущих заболеваниях, состояниях и условиях жизни, сдали образец семенной жидкости и образец крови и прошли медицинский осмотр. Все процедуры проводили в один и тот же день. Участникам было дано указание воздержаться от семяизвержения в течение по меньшей мере 48 часов перед визитом, предусмотренным исследованием.
Наличие варикоцеле, водянки яичка, изменений эпидидимия и расположение и размер яичек оценивались путем обследования и пальпации только квалифицированными врачами в соответствии со стандартизированным протоколом для медицинского осмотра. Для оценки размера яичек все врачи, проводящие обследование, использовали деревянный орхидометр одного типа. Степень варикоцеле у мужчин оценивали в положении стоя: степень 0: отсутствие варикоцеле; степень 1: только пальпируется во время маневра Вальсальвы; степень 2: пальпируется в состоянии покоя; и степень 3: хорошо видимое [22].
Все врачи, проводящие обследование, работали в отделениях андрологии и проводили андрологические медицинские осмотры как часть повседневной клинической практики. Двенадцать врачей провели медицинский осмотр 90% мужчин; семь остальных провели оставшиеся 10%. Дополнительная таблица 2 показывает характеристики врачей, проводящих обследование и их диагностические показатели.
Таблица 1. Физические данные и информация, сообщенная о себе участниками исследования, - 7035 молодыми мужчинами из общей европейской популяции
| Все мужчины | Без варикоцеле |
Варикоцеле 1-й степени |
Варикоцеле 2-й степени |
Варикоцеле 3-й степени |
Значения p для групп с варикоцеле |
|
| (n = 7035) | (n = 5933) | (n = 521) | (n = 384) | (n = 197) | ||
| Медиана (5-95) | Медиана (5-95) | Медиана (5-95) | Медиана (5-95) | Медиана (5-95) | ||
| Физические данные | ||||||
| Возраст, лет | 19,1 (18,1-22,8) | 19,0 (18,2-22,7) | 19,2 (18,1-22,4) | 19,2 (18,0-23,4) | 19,3 (18,2-22,7 | 0,007 " |
| Рост, см | 180,8 (170,0-191,9) | 180,5 (170,0-191,6) | 180,9 (170,0-192,0) | 182,0 (172,0-193,0) | 182,0 (171,8-193,0) | <0,001 " |
| Вес, кг | 73,0 (59,4-95,0) | 73,0 (59,4-95,0) | 74,0 (60,0-95,0) | 73,1 (59,0-93,8) | 70,9 (58,9-90,4 | 0,052 " |
| ИМТ, кг/м2 | 22,3 (18,7-28,4) | 22,3 (18,7-28,6) | 22,5 (18,7-28,1) | 22,0 (18,8-27,4) | 21,4 (18,2-25,8) | <0,001 " |
| Средний размер яичек, млφ | 21,0 (13,5-30,0) | 21,5 (13,5-30,0) | 20,5 (13,5-27,5) | 20,0 (13,5-28,0) | 18,5 (11,0-27,5) | <0,001 " |
| Размер левого яичка, млφ | 20,0 (12,0-30,0) | 20,0 (12,0-30,0) | 20,0 (12,0-28,0) | 20,0 (12,0-27,9) | 18,0 (10,0-25,2) | <0,001 " |
| Размер правого яичка, млφ | 22,0 (15,0-30,0) | 22,0 (15,0-30,0) | 21,0 (14,0-28,0) | 20,0 (14,2-30,0) | 20,0 (12,0-28,3) | <0,001 " |
| Образ жизни | ||||||
| Сигарет ежедневно, все мужчины# | 0 (0-20) | 0 (0-20) | 0 (0-20) | 0 (0-20) | 0 (0-15) | 0,8 " |
| Сигарет ежедневно, только курильщики# | 10 (0-20) | 10 (0-20) | 10 (0-21) | 10 (1-20) | 8 (1-20) | 0,1 " |
| Употребление алкоголя, единиц§ | 7 (0-35) | 7 (0-35) | 6 (0-40) | 6 (0-32) | 8 (0-38) | 0,061 " |
| Воздержание от семяизвержения, часов | 68 (38-199) | 67 (38-191) | 72 (36-178) | 70 (41-328) | 72 (39-240) | 0,047 " |
| Задержка перед анализом семенной жидкости, минут | 35 (15-75) | 35 (15-75) | 35 (20-75) | 31 (15-75) | 30 (15-77) | 0,4 " |
| %(n) | %(n) | %(n) | %(n) | %(n) | ||
| Встречаемость | ||||||
| Варикоцеле, самая высокая степень | 15,7 (1102) | 0,0 (0) | 7,4 (521) | 5,5 (384) | 2,8 (197) | NA |
| Двустороннее варикоцеле, самая высокая степень | 1,1 (79) | 0,0 (0) | 0,4 (27) | 0,5 (36) | 0,2 (16) | <0,001 " |
| Левостороннее варикоцеле | 14,5 (1008) | 0,0 (0) | 6,8 (480) | 4,9 (347) | 2,6 (181) | <0,001 " |
| Правостороннее варикоцеле | 0,2 (15) | 0,0 (0) | 0,2 (14) | 0,0 (1) | 0,0 (0) | <0,001 " |
| Прием препаратов за последние 3 месяца | 14,7 (1023) | 14,5 (852) | 16,8 (86) | 15,3 (57) | 14,4 (28) | 0,6 * |
| Курильщик | 45,6 (3165) | 45,5 (2666) | 45,9 (236) | 46,8 (175) | 45,1 (88) | 1 * |
| Мать курила во время беременности | 24,4 (1659) | 24,8 (1425) | 21,1 (107) | 21,3 (78) | 25,7 (49) | 0,2 * |
| Наличие диагноза | ||||||
| Эпидидимита | 0,7 (46) | 0,7 (42) | 0,2 (1) | 0,8 (3) | 0,0 (0) | 0,4 † |
| Заболеваний, передающихся половым путем^ | 3,8 (265) | 3,9 (230) | 2,5 (13) | 4,5 (17) | 2,6 (5) | 0,3 * |
| Паховой грыжи | 4,0 (277) | 3,9 (227) | 4,1 (21) | 5,1 (19) | 5,2 (10) | 0,5 * |
| Крипторхизма | 7,0 (491) | 7,2 (427) | 5,2 (27) | 6,5 (25) | 6,1 (12) | 0,3 * |
| Получал лечение: | ||||||
| от варикоцеле | 0,7 (51) | 0,6 (37) | 1,4 (7) | 1,3 (5) | 1,0 (2) | 0,06 † |
| от перекрута яичка | 0,5 (38) | 0,5 (32) | 1,0(5) | 0,3 (1) | 0,0 (0) | 0,4 y |
ИМТ - индекс массы тела; NA - не применимо.
φ Объем оценивали с использованием одного и того же типа деревянного орхидометра для всех центров.
# Нет доступных данных для мужчин из Литвы или от этнических эстонцев.
§ Суммарное потребление пива, вина и крепкого алкоголя в течение недели перед обследованием.
^ Хламидиоз или гонорея.
" критерий Крускала-Уоллиса.
* Критерий Пирсона хи-квадрат.
† точный критерий Фишера.
2.2. Анализ семенной жидкости и сыворотки
Образцы семенной жидкости были получены путем мастурбации и эякуляции в чистую пробирку для сбора образцов в уединенной комнате в научно-исследовательском отделении, рядом с лабораторией для анализа семенной жидкости. Анализ проводили в соответствии с указаниями Всемирной организации здравоохранения (ВОЗ) от 1992 года в местном центре и дополнительно уточняли после исследования межлабораторных вариаций [23]. Лаборатории участвовали в программе внешнего контроля качества, и результаты были использованы для корректировки по межлабораторным различиям [20, 21, 24]. Лаборанты не знали статус по варикоцеле. Среднее время взятия образцов крови было 10:10 утра (5-95% интервал: 8:35 утра – 2 часа дня). Все образцы сыворотки анализировали в отделении роста и репродукции Ригсхоспиталитет, Копенгаген, Дания. Концентрации ФСГ, лютеинизирующего гормона (ЛГ), глобулина, связывающего половые гормоны (ГСПГ), и тестостерона определяли при помощи иммунофлуорометрических анализов, а концентрации эстрадиола определяли путем радиоиммунологического анализа. Ингибин B анализировали с использованием материала коммерческого набора для твердофазного иммуноферментного анализа. Свободный тестостерон рассчитывали из общего тестостерона и ГСПГ с использованием величины свободного альбумина [25]. Также рассчитывали соотношения ингибина B к ФСГ, тестостерона к ЛГ и свободного тестостерона к ЛГ.
2.3. Статистика
Всех мужчин, участвовавших в исследовании, разделили на группы по степени варикоцеле 0-3, в соответствии с наличием и степенью варикоцеле. Мужчин с двусторонним варикоцеле оценивали по их наиболее высокой степени варикоцеле. Качество семенной жидкости было классифицировано как «низкое качество семенной жидкости» (концентрация сперматозоидов <15 миллионов/мл и/или подвижность <32% и/или нормальная морфология <4%) или «высокое качество семенной жидкости» (концентрация сперматозоидов >40 миллионов/мл и подвижность >50% и морфология >9%). Все остальные мужчины были классифицированы с «промежуточным качеством семенной жидкости». Межгрупповые различия для групп качества семенной жидкости тестировали при помощи непараметрических U-теста Манна-Уитни и критерия Крускала-Уоллиса.
Ассоциацию варикоцеле и основных выходных параметров (отдельных гормональных переменных и переменных семенной жидкости) тестировали при помощи анализа множественной линейной регрессии с учетом искажающих факторов. Для переменных семенной жидкости были выбраны следующие ковариаты, поскольку их влияние на качество семенной жидкости было описано в литературе (безусловные ковариаты): возраст [26], курение (да/нет) [27], индекс массы тела (ИМТ) [28], крипторхизм в анамнезе [29], центр участия [20] и длительность воздержания [30]. Все безусловные ковариаты являлись значимыми предикторами одной или нескольких переменных семенной жидкости. Статистически значимые предикторы переменных семенной жидкости были также скорректированы по эпидидимиту в анамнезе, хламидиозу, гонорее, перекруту яичка, паховой грыже, приему препаратов в течение последних трех месяцев.
Для гормональных переменных были выбраны следующие безусловные ковариаты: курение [27], суточное время забора проб крови (например, непрерывная переменная, рассчитанная как разница в минутах от 8 ЧАСОВ УТРА: 7:30 ВВОДИЛИ КАК -30, 9:30 КАК 90) [31] и ИМТ [32]. Все безусловные ковариаты являлись значимыми предикторами одной или нескольких гормональных переменных. Статистически значимые предикторы исхода были также скорректированы по потреблению алкоголя, эпидидимиту в анамнезе, центру участия, крипторхизму и приему препаратов в течение последних трех месяцев.
Все тесты были двухсторонними, и уровень статистической значимости был установлен 0,05. Статистические анализы проводили с использованием SPSS v.20.0 (SPSS Inc., Chicago, IL, USA).
3. Результаты
3.1. Описания
В таблице 1 обобщены результаты медицинского осмотра и опросника. Большинство мужчин были датчанами. Возраст незначительно отличался в четырех подгруппах с варикоцеле, и ИМТ казался ниже с увеличением степени варикоцеле, скорее всего, из-за немного более высокого роста мужчин в группах с варикоцеле. Медиана воздержания от эякуляции находилась выше требуемого минимума в 48 часов, но во всех подгруппах мужчин у некоторых было более короткое время воздержания (<11% во всех группах; различия между группами были не значимыми). Медиана задержки между семяизвержением и анализом семенной жидкости находилась между 30 и 35 минутами для всех групп с отсутствием значимых отличий между группами.
Варикоцеле было диагностировано у 1102 мужчин (15,7%). У мужчин с ИМТ <20 была более высокая встречаемость варикоцеле (17,2%), чем у мужчин с ИМТ >25-30 (12,7%) и >30 (10,0%) (p <0,05). Мужчины <170 см имели более низкую встречаемость варикоцеле (9,8%), чем мужчины >170-180 см (14,6%), >180-190 см (16,5%) и >190 см (18,6%) (p <0,05). Встречаемость правостороннего варикоцеле составила 1,3% (94 мужчины), из которых 0,2% (15 мужчин) имели изолированное правостороннее варикоцеле и 1,1% (79 мужчин) имели двустороннее варикоцеле. Средний размер яичек был отрицательно ассоциирован с наличием и повышением степени варикоцеле.
3.2. Показатели семенной жидкости
Таблица 2 показывает некорректированные медианы отдельных показателей семенной жидкости по степени варикоцеле (со значениями p из логистической регрессии с учетом искажающих факторов). Все переменные семенной жидкости были ниже с повышением степени варикоцеле, за исключением объема семенной жидкости, который был наибольшим при варикоцеле 1-й степени.
После распределения по группам в соответствии с низким, промежуточным или высоким качеством семенной жидкости наличие и увеличение степени варикоцеле приводили к более высокой доле мужчин с низким качеством семенной жидкости. При варикоцеле 3-й степени более половины мужчин были классифицированы как имеющие низкое качество семенной жидкости и только 17% как имеющие высокое качество семенной жидкости.
Таблица 2. Некорректированные показатели семенной жидкости 7035 молодых мужчин из общей европейской популяции.
| Медиана (5-95) | Значения p | ||
| В целом между группами с варикоцеле | Конкретная группа по сравнению с отсутствием варикоцеле | ||
| Объем семенной жидкости, мл | |||
| Все мужчины | 3,1 (1,2-6,1) | 0,006 | |
| Без варикоцеле | 3,1 (1,2-6,0) | ||
| Варикоцеле 1-й степени | 3,4 (1,3-6,4) | 0,001 | |
| Варикоцеле 2-й степени | 3,4 (1,3-6,5) | 0,2 | |
| Варикоцеле 3-й степени | 3,1 (1,3-6,0) | 0,2 | |
| Концентрация сперматозоидов, млн/мл | |||
| Все мужчины | 50 (4-173) | <0,001 | |
| Без варикоцеле | 51 (5-177) | ||
| Варикоцеле 1-й степени | 48 (4-164) | 0,002 | |
| Варикоцеле 2-й степени | 40(2-145) | <0,001 | |
| Варикоцеле 3-й степени | 28(1-142) | <0,001 | |
| Общее количество сперматозоидов, млн | |||
| Все мужчины | 157 (10-576) | <0,001 | |
| Без варикоцеле | 159(12-581) | ||
| Варикоцеле 1-й степени | 168 (8-544) | 0,2 | |
| Варикоцеле 2-й степени | 136(5-586) | <0,001 | |
| Варикоцеле 3-й степени | 85 (1-459) | <0,001 | |
| Нормальная морфология, %# | |||
| Все мужчины | 8,0 (1,0-18,0) | <0,001 | |
| Без варикоцеле | 8,0 (1,0-18,0) | ||
| Варикоцеле 1-й степени | 8,0 (1,0-17,7) | 0,1 | |
| Варикоцеле 2-й степени | 7,5 (0,5-18,6) | 0,01 | |
| Варикоцеле 3-й степени | 5,0 (0,0-15,5) | <0,001 | |
| Общее количество нормальных сперматозоидов, млн † | |||
| Все мужчины | 11 (0-70) | <0,001 | |
| Без варикоцеле | 11 (0-71) | ||
| Варикоцеле 1-й степени | 13 (0-68) | 0,046 | |
| Варикоцеле 2-й степени | 8 (0-63) | <0,001 | |
| Варикоцеле 3-й степени | 5 (0-50) | <0,001 | |
| Прогрессивно-подвижных (A + B), % | |||
| Все мужчины | 58 (25-77) | 0,001 | |
| Без варикоцеле | 59 (26-77) | ||
| Варикоцеле 1-й степени | 55 (23-76) | 0,5 | |
| Варикоцеле 2-й степени | 56 (18-78) | <0,001 | |
| Варикоцеле 3-й степени | 55 (12-75) | <0,001 | |
# Включает данные от 6366 мужчин, потому что морфологическая оценка была проведена не у всех мужчин.
† Включает данные от 6378 мужчин, потому что морфологическая оценка была проведена не у всех мужчин.
Значения p были получены из регрессионного анализа с учетом искажающих факторов.
Отдельные показатели семенной жидкости, стратифицированные по степени варикоцеле, показаны на рис. 2. Относительные процентные изменения показателей семенной жидкости с группой без варикоцеле, использованной в качестве референсной величины 100%, показаны на дополнительном рис. 2. Концентрация сперматозоидов была отрицательно ассоциирована с наличием и повышением степени варикоцеле и была более чем вполовину меньше, составляя 23 млн/мл (95% доверительный интервал [ДИ], 19-27) у мужчин с варикоцеле 3-й степени по сравнению с 50 млн/мл (95% ДИ, 47-54) у мужчин без варикоцеле. Даже варикоцеле 1-й степени было отрицательно ассоциировано с концентрацией сперматозоидов, с корректированным значением 41 млн/мл (95% ДИ, 36-46), соответствующим 19% снижению. Общее количество сперматозоидов также было отрицательно ассоциировано с наличием и степенью варикоцеле, с корректированным значением 83 миллиона (95% ДИ, 69-101) при 3-й степени, составляющим меньше половины от референсного значения 173 миллиона (95% ДИ, 161-187) у мужчин без варикоцеле. Процентное содержание морфологически нормальных сперматозоидов было отрицательно ассоциировано с варикоцеле со значением 5,1% (95% ДИ, 4,3-6,0) для 3-й степени по сравнению с 7,2% (95% ДИ, 6,9-7,5), что соответствовало 28% относительному снижению. Таким образом, общее число морфологически нормальных сперматозоидов также было отрицательно ассоциировано с наличием варикоцеле, с корректированным значением при 3-й степени, сниженным до 4,0 миллиона (95% ДИ, 3,0-5,1) по сравнению с 10,8 миллионами (95% ДИ, 9,8-11,9) у мужчин без варикоцеле, что соответствовало 64% снижению. Процентное содержание прогрессивно-подвижных сперматозоидов было отрицательно ассоциировано с варикоцеле, хотя без тенденции к линейности между группами (табл. 2).
 Рис. 1. Качество семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Категории качества семенной жидкости определены на основании некорректированных значений концентрации сперматозоидов, процентного содержания морфологически нормальных сперматозоидов и подвижности, как описано в разделе «Материалы и методы»
Рис. 1. Качество семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Категории качества семенной жидкости определены на основании некорректированных значений концентрации сперматозоидов, процентного содержания морфологически нормальных сперматозоидов и подвижности, как описано в разделе «Материалы и методы» Рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал. (a) Концентрация сперматозоидов
(b) Общее количество сперматозоидов
(c) Морфологически нормальные сперматозоиды
(d) Общее количество нормальных сперматозоидов
Анализ подгруппы из 79 мужчин с двусторонним варикоцеле показал, что относительно концентрации сперматозоидов, общего количества сперматозоидов и ФСГ, функция сперматогенеза находилась где-то между 2-й и 3-й степенью одностороннего варикоцеле. Результаты представлены подробно в дополнительной таблице 3 и на дополнительных рис. 3 и 4.
3.3. Гормональные показатели
Таблица 3 демонстрирует некорректированные медианы отдельных гормональных показателей по степени варикоцеле (со значениями p из логистической регрессии с учетом искажающих факторов). Абсолютные изменения гормональных показателей в соответствии со степенью варикоцеле показаны на рис. 3. Относительные процентные изменения гормональных показателей показаны на дополнительном рис. 5. ФСГ был повышен до корректированной величины 3,5 Ед/л (95% ДИ, 3,2-3,8) при 3-й степени, по сравнению с 2,7 Ед/л (95% ДИ, 2,6-2,8) у мужчин без варикоцеле, что соответствовало увеличению на 28%. Ингибин B незначительно снизился с увеличением степени варикоцеле до корректированного значения 164 пг/мл (95% ДИ, 153-176) при 3-й степени, по сравнению с 194 пг/мл (95% ДИ, 187-201) у мужчин без варикоцеле, что соответствовало увеличению на 15%. Таким образом, соотношение ингибин B/ФСГ также было отрицательно ассоциировано с наличием и степенью варикоцеле. Корректированная величина ЛГ повысилась до 3,5 Ед/л (95% ДИ, 3,3-3,8) при 2-й степени, по сравнению с 3,3 Ед/л (3,2-3,4) у мужчин без варикоцеле, что соответствовало увеличению на 8%. Небольшое повышение при 1-й степени было также значимым; при 3-й степени не было достигнуто статистической значимости (p=0,058). Не было обнаружено соответствующих различий по тестостерону или свободному тестостерону между мужчинами с наличием и отсутствием варикоцеле. Соотношения тестостерон/ЛГ и свободный тестостерон/ЛГ были значимо снижены при наличии варикоцеле, независимо от степени. Никаких значимых отличий не наблюдали для ГСПГ или эстрадиола (дополнительная таблица 4).
Таблица 3. Некорректированные гормональные показатели 7035 молодых мужчин из общей европейской популяции.
| Значения р | |||
| Медиана (5-95) | В целом между группами с варикоцеле | Конкретная группа по сравнению с отсутствием варикоцеле | |
| ФСГ, Ед/л | |||
| Все мужчины | 2,7 (1,1-6,7) | <0,001 | |
| Без варикоцеле | 2,7 (1,0-6,5) | ||
| Варикоцеле 1-й степени | 2,9 (1,2-6,5) | 0,08 | |
| Варикоцеле 2-й степени | 3,1 (1,2-7,3) | <0,001 | |
| Варикоцеле 3-й степени | 3,6 (1,3-9,4) | <0,001 | |
| Ингибин B, пкг/мл | |||
| Все мужчины | 197 (95-352) | <0,001 | |
| Без варикоцеле | 199(97-355) | ||
| Варикоцеле 1-й степени | 190 (94-320) | 0,1 | |
| Варикоцеле 2-й степени | 189(87-321) | <0,001 | |
| Варикоцеле 3-й степени | 171 (66-331) | <0,001 | |
| Соотношение ингибин B/ФСГ | |||
| Все мужчины | 73 (17-266) | <0,001 | |
| Без варикоцеле | 76 (18-276) | ||
| Варикоцеле 1-й степени | 65 (16-215) | 0,049 | |
| Варикоцеле 2-й степени | 59 (13-221) | <0,001 | |
| Варикоцеле 3-й степени | 48 (10-207) | <0,001 | |
| ЛГ, Ед/л | |||
| Все мужчины | 3,6 (1,7-6,8) | 0,001 | |
| Без варикоцеле | 3,6 (1,7-6,7) | ||
| Варикоцеле 1-й степени | 3,8 (1,9-7,3) | 0,02 | |
| Варикоцеле 2-й степени | 3,9 (1,9-6,9) | 0,002 | |
| Варикоцеле 3-й степени | 3,8 (1,6-7,4) | 0,06 | |
| Тестостерон, нмоль/л | |||
| Все мужчины | 22 (13-37) | 0,7 | |
| Без варикоцеле | 22 (13-37) | ||
| Варикоцеле 1-й степени | 22 (13-38) | 0,4 | |
| Варикоцеле 2-й степени | 23 (12-38) | 0,3 | |
| Варикоцеле 3-й степени | 23 (13-36) | 0,9 | |
| Соотношение тестостерон/ЛГ | |||
| Все мужчины | 6,3 (3,0-13,0) | <0,001 | |
| Без варикоцеле | 6,4 (3,0-13,1) | ||
| Варикоцеле 1-й степени | 5,8 (2,8-13,0) | 0,005 | |
| Варикоцеле 2-й степени | 5,9 (2,8-11,9) | <0,001 | |
| Варикоцеле 3-й степени | 6,1 (2,5-12,8) | 0,058 | |
| Свободный тестостерон, пкмоль/л | |||
| Все мужчины | 515 (299-857) | 0,3 | |
| Без варикоцеле | 515 (301-854) | ||
| Варикоцеле 1-й степени | 514(296-868) | 0,1 | |
| Варикоцеле 2-й степени | 520 (277-898) | 0,3 | |
| Варикоцеле 3-й степени | 500 (258-821) | 0,3 | |
| Соотношение свободный тестостерон/ЛГ | |||
| Все мужчины | 145 (67-301) | <0,001 | |
| Без варикоцеле | 148 (69-304) | ||
| Варикоцеле 1-й степени | 135 (59-295) | 0,001 | |
| Варикоцеле 2-й степени | 138 (64-279) | 0,001 | |
| Варикоцеле 3-й степени | 132 (55-274) | 0,02 | |
| 5-95: 5-95 процентили; ФСГ = фолликулостимулирующий гормон; LH = лютеинизирующий гормон. Значения p были получены из регрессионного анализа с учетом искажающих факторов. | |||
4. Обсуждение
В этом широкомасштабном исследовании у 7035 здоровых молодых мужчин из общей европейской популяции наличие варикоцеле было ассоциировано с худшим качеством семенной жидкости, даже у мужчин с наиболее мягкой формой варикоцеле (1-й степени). Соответственно, концентрации половых гормонов, связанных со сперматогенезом, ФСГ и ингибина B, были ассоциированы с наличием варикоцеле. Мужчины с варикоцеле также имели более высокую концентрацию ЛГ, хотя уровни тестостерона и свободного тестостерона не отличались значимо от референсной группы. Более высокий уровень ЛГ указывает на то, что слабовыраженная дисфункция клеток Лейдига была также ассоциирована с варикоцеле.
Варикоцеле было отрицательно ассоциировано со всеми оцененными показателями семенной жидкости, за исключением объема семенной жидкости. Рассчитанные различия для процентного соотношения прогрессивно-подвижных сперматозоидов были небольшими, хоть и статистически значимыми. Даже мужчины с варикоцеле 1-й степени имели значимо сниженную концентрацию сперматозоидов по сравнению с мужчинами без варикоцеле. Общее количество сперматозоидов и общее количество морфологически нормальных сперматозоидов было также ниже у мужчин с варикоцеле 1-й степени, но эти различия были статистически не значимыми, возможно из-за немного большего объема семенной жидкости, выявленного у группы с 1-й степенью. Наше наблюдение наибольшего объема у мужчин с варикоцеле 1-й степени может быть случайным открытием, поскольку у нас нет объяснения причин, и мы не нашли доказательств такой связи в других исследованиях.
Наши результаты основаны на анализе показателей семенной жидкости у 7035 мужчин, из которых 1102 (15,7%) имели варикоцеле различной степени, что дает нам хорошую статистическую достоверность для выявления различий в функции яичек. Анализ семенной жидкости в центрах контролировали путем программы внешнего контроля качества, и все гормоны анализировали в одной централизованной лаборатории, что минимизировало межлабораторные различия. В день участия мы просматривали заполненную анкету вместе с участником, чтобы рассмотреть любые вопросы или неточности и убедиться, что анкета была заполнена правильно и полностью. Мы провели коррекцию по искажающим факторам, известным своим влиянием на показатели семенной жидкости или гормональные показатели, что позволило нам лучше оценить изолированные эффекты варикоцеле. Мужчины без варикоцеле имели наименьшую медиану времени воздержания от эякуляции, но частота мужчин, которые воздерживались <48 часов, не различалась между группами. Возраст незначительно отличался между группами с варикоцеле, но без какой-либо явной тенденции.
Мужчины по существу не знали о статусе качества своей семенной жидкости, поэтому это вряд ли могло повлиять на их желание участвовать. Мы считаем маловероятным, что настоящие результаты являются случайными находками или получены из-за ошибки отбора или остаточной систематической погрешности из-за искажающих факторов, хотя мы, конечно, не можем исключить эту возможность. Потенциальная ошибка отбора нашей когорты подробно обсуждается в другой публикации [33].
Общепринято, что ни один параметр семенной жидкости по отдельности нельзя использовать для определения фертильности. Не существует общепринятой модели, подходящей для приблизительного расчета фертильности на основании анализа семенной жидкости; мы, таким образом, создали нашу модель качества семенной жидкости на основании доступной литературы, пытаясь описать фертильность по результатам анализа семенной жидкости. В 2010 году ВОЗ существенно снизила референсные значения для качества семенной жидкости, определив референсный диапазон как тот, который охватывает 95% мужчин с подтвержденной фертильностью [34]. Мы использовали эти референсные уровни для определения группы с «низким качеством семенной жидкости». Однако референсные пределы на основании 95% фертильной популяции могут быть неоптимальными, поскольку данные свидетельствуют о том, что мужская фертильность уже затрагивается на уровнях выше, чем нижние референсные диапазоны ВОЗ [35]. Таким образом, мы определили группы с высоким качеством семенной жидкости выше следующих порогов, которые, по сообщениям, лучше ассоциированы с фертильностью: концентрация сперматозоидов >40 млн/мл [36-39], процентное содержание морфологически нормальных сперматозоидов >9% [36, 38], и процентное содержание подвижных сперматозоидов >50% [37, 39]. В идеале, качество семенной жидкости следует оценивать более чем в одном образце, поскольку хорошо известны различия в качестве семенной жидкости. Однако это изменение в качестве семенной жидкости привело бы только к недифференцируемой неправильной классификации, которая, как мы полагаем, сгладилась за счет размера выборки в 7035 мужчин. Мы разработали исследование только с одним образцом, потому что получение большего числа образцов было невозможно в наших условиях без риска высокого показателя отсева. У мужчин без варикоцеле приблизительно 30% имели высокое и 30% низкое качество семенной жидкости, при этом оставшиеся были классифицированы как имеющие «промежуточное качество семенной жидкости». Даже при варикоцеле 1-й степени более высокий процент мужчин имел низкое качество семенной жидкости и более низкий - высокое качество семенной жидкости по сравнению с референсной группой, хотя это различие не было статистически значимым. Распределение резко отличалось при варикоцеле 3-й степени, где >50% мужчин имели низкое качество семенной жидкости и только 17% имели высокое качество семенной жидкости. Используемая в настоящее время система оценки варикоцеле кажется осмысленной относительно воздействия на качество семенной жидкости. Более высокая доля мужчин с варикоцеле имела качество семенной жидкости, которое, по-видимому, подвергает мужчин риску увеличения времени до наступления беременности или даже риску бесплодия.
Большое многоцентровое исследование ВОЗ показало, что у мужчин с бесплодием, определяемых как партнеры-мужчины, которые консультируются по поводу бесплодия пары длительностью, по меньшей мере, 12 месяцев, 11,7% мужчин с нормальным качеством семенной жидкости и 25,4% мужчин с нарушенным качеством семенной жидкости имели варикоцеле [6]. Это же исследование выявило значимое снижение объема яичка с повышением уровня варикоцеле, что находится в соответствии с исследованиями пациентов с варикоцеле у взрослых и подростков [15, 40] и у взятых наугад подростков [7], а также с нашими данными о повышенной встречаемости нарушенного качества семенной жидкости у мужчин с варикоцеле и сниженными объемами яичек при увеличении степени варикоцеле.
У фертильных мужчин встречаемость варикоцеле была выше у мужчин с концентрациями сперматозоидов <40 млн/мл по сравнению с мужчинами с более высокими концентрациями сперматозоидов, но при сравнении мужчин с доказанной фертильностью с наличием или отсутствием варикоцеле не было обнаружено значимого отличия в параметрах семенной жидкости [11]. Однако исследование только фертильных мужчин исключает мужчин, которые серьезно страдают от варикоцеле. Исследование 131 мужчины со случайно выявленным варикоцеле не обнаружило различий в концентрации сперматозоидов по сравнению с фертильными мужчинами, но все больше мужчин с варикоцеле имели общие количества сперматозоидов <20 миллионов с повышением степени варикоцеле [41]. Исследование 124 мужчин со случайно выявленным варикоцеле 2-й и 3-й степени не выявило никаких различий в общем количестве или подвижности сперматозоидов по сравнению с 24 здоровыми контролями с неизвестным статусом фертильности [42]. Исследования 24 и 39 мужчин, не отобранных по статусу фертильности, обнаружили более низкую концентрацию сперматозоидов у мужчин с варикоцеле по сравнению со здоровыми контролями [8, 43]. Отсутствие значимости средних значений в некоторых из этих исследований может отражать плохую статистическую достоверность, но в соответствии с нашими выводами эти исследования все же показывают, что хотя варикоцеле, вероятно, влияет на качество семенной жидкости у некоторых мужчин, далеко не все мужчины серьезно поражены.
ФСГ был выше, а ингибин B был ниже с увеличением степени варикоцеле. Таким образом, соотношение ингибин B/ФСГ было отрицательно ассоциировано с увеличением степени варикоцеле, что свидетельствует о нарушении сперматогенеза. Секреция ингибина B клетками Сертоли в ответ на ФСГ зависит от наличия половых клеток, и считают, что ингибин B отражает функциональное состояние сперматогенного эпителия [16, 44, 45]. Другие исследования выявили, что варикоцеле ассоциировано с повышенным ФСГ при сравнении бесплодных мужчин с варикоцеле со здоровым фертильным контролем [15, 18]. Однако ассоциация между уровнями ФСГ и варикоцеле была подвергнута сомнению [16]. Описано, что ингибин B был ниже у бесплодных мужчин с варикоцеле по сравнению со здоровым фертильным контролем [16, 17]; другие не обнаружили никакой разницы [18]. Однако все эти исследования страдают от ограничения отбора статусом фертильности, что делает невозможным определение, вызваны ли гормональные изменения самим варикоцеле или другими факторами, которые могут отличаться у фертильных и бесплодных мужчин. У подростков с варикоцеле было обнаружено, что ингибин B был снижен [40] или не изменен [46] по сравнению со здоровым подходящим по возрасту контролем.
В нашем исследовании не наблюдалось никаких значимых отличий по тестостерону или свободному тестостерону в сыворотке. ЛГ был положительно ассоциирован со всеми степенями варикоцеле, хотя ассоциация со 3-й степенью не была значимой (p=0,058). Это позволяет предположить, что варикоцеле отрицательно влияет на клетки Лейдига. Когорта в нашем исследовании была молодой, и функция их клеток Лейдига наиболее вероятно находилась на пике, и можно предположить, что производительность клеток Лейдига может снижаться быстрее у мужчин с варикоцеле. Это предположение косвенно поддерживается ранее указанным многоцентровым исследованием ВОЗ, которое выявило, что средний сывороточный тестостерон был значимо ниже у бесплодных мужчин в возрасте >30 лет с варикоцеле по сравнению с более молодыми бесплодными мужчинами с варикоцеле. Этой ассоциации с возрастом не обнаружили у бесплодных мужчин без варикоцеле [6]. В соответствии с этим, исследование бесплодных мужчин показало, что средний сывороточный тестостерон значимо увеличивается после микрохирургической варикоцелэктомии [47].
 Рис. 3. Гормональные характеристики 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Рис. 3. Гормональные характеристики 1102 мужчин с варикоцеле, классифицированного как степень 1, 2 или 3, по сравнению с 5933 здоровыми мужчинами. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал. (a) Фолликулостимулирующий гормон
(b) Ингибин В
(c) Лютеинизирующий гормон
(d) Тестостерон
ФСГ – фолликулостимулирующий гормон
ЛГ - лютеинизирующий гормон
ИМТ и рост различались между группами с варикоцеле, с большей встречаемостью варикоцеле среди мужчин с BMI <20 и повышением встречаемости в группах с ростом >170 см, что соответствует исследованию 1,3 миллиона израильских подростков, посещавших военную комиссию [48], и исследованиям бесплодных мужчин [49]. Мы не можем сделать вывод о механизме ассоциации, но клиническая диагностика варикоцеле может быть более затруднена у тучных пациентов.
Всю диагностику варикоцеле в настоящем исследовании проводили путем стандартизированного медицинского осмотра. Этот способ обладает описанной чувствительностью и специфичностью приблизительно 70% [50] со значительными вариациями результатов у одного исследователя и между исследователями [51]. Присутствовало значимое отличие во встречаемости варикоцеле и его степенях между центрами, несмотря на подготовку экспертов. В этом исследовании нельзя различить, отражает ли это разница между экспертами или региональные различия. Неспособность точно определить наличие варикоцеле или завышение степени могли бы ослабить ассоциации между варикоцеле и нашими исходными показателями. Занижение степени, однако, могло бы привести к переоценке влияния более низких степеней варикоцеле, потому что варикоцеле высокой степени потенциально могло быть неправильно классифицировано как более низкая степень.
Было выявлено в общей сложности 79 мужчин с двусторонним варикоцеле. Анализ подгруппы этих мужчин подтвердил сходные тенденции (дополнительная таблица 3 и дополнительные рис. 4 и 5). Весьма небольшое количество исследований сфокусировано на изолированном правостороннем варикоцеле [12], и с учетом только 15 таких мужчин в нашем исследовании анализ подгруппы не имел смысла. Мы полагаем, что решение классифицировать в соответствии с наличием и наивысшей степенью варикоцеле является консервативным и минимизирует ошибку.
5. Выводы
Наше большое поперечное клиническое исследование мужчин из общей популяции продемонстрировало, что качество семенной жидкости может значимо ухудшаться у мужчин с наличием любой степени варикоцеле, даже самой легкой, с наиболее серьезным ухудшением у мужчин с высокими степенями.
Дополнительные данные
Дополнительные данные, относящиеся к этой статье можно найти в онлайн-версии на dx.doi.org.
Приложение 2
 Дополнительный рис. 1. Блок-схема наличия и степени варикоцеле
Дополнительный рис. 1. Блок-схема наличия и степени варикоцеле 

 Дополнительный рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й и 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 2. Характеристики семенной жидкости 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й и 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.

 Дополнительный рис. 3. Концентрация сперматозоидов и общее количество нормальных сперматозоидов у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 3. Концентрация сперматозоидов и общее количество нормальных сперматозоидов у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
 Дополнительный рис. 4. Концентрация фолликулостимулирующего гормона (ФСГ) у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 4. Концентрация фолликулостимулирующего гормона (ФСГ) у 1008 мужчин с левосторонним варикоцеле 1-й, 2-й и 3-й степени, и у 79 мужчин с двусторонним варикоцеле по сравнению с 5933 мужчинами без варикоцеле. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.



 Дополнительный рис. 5. Гормональные характеристики 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й или 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Дополнительный рис. 5. Гормональные характеристики 1102 мужчин с варикоцеле, относящимся к 1-й, 2-й или 3-й степени, по сравнению с 5933 здоровыми мужчинами, которые были использованы в качестве референсного значения 100%. Представлены результаты скорректированной линейной регрессионной модели. «Усы» показывают 95% доверительный интервал.
Ссылки
- 0ster J. Varicocele in children and adolescents. An investigation of the incidence among Danish school children. Scand J Urol Nephrol 1971;5:27-32.
- Steeno O, Knops J, Declerck L, Adimoelja A, van de Voorde H. Prevention of fertility disorders by detection and treatment of varicocele at school and college age. Andrologia 1976;8:47-53.
- Saypol DC. Varicocele. J Androl 1981;2:61-71.
- Gorelick JI, Goldstein M. Loss of fertility in men with varicocele. Fertil Steril 1993;59:613-6.
- Jarow JP, Coburn M, Sigman M. Incidence of varicoceles in men with primary and secondary infertility. Urology 1996;47:73-6.
- The influence of varicocele on parameters of fertility in a large group of men presenting to infertility clinics. World Health Orga¬nization. Fertil Steril 1992;57:1289-93.
- Mori MM, Bertolla RP, Fraietta R, Ortiz V, Cedenho AP. Does varico-cele grade determine extent of alteration to spermatogenesis in adolescents? Fertil Steril 2008;90:1769-73.
- Lund L, Nielsen KT. Varicocele testis and testicular temperature. Br J Urol 1996;78:113-5.
- Baazeem A, Belzile E, Ciampi A, et al. Varicocele and male factor infertility treatment: a new meta-analysis and review of the role of varicocele repair. Eur Urol 2011;60:796-808.
- Agarwal A, Deepinder F, Cocuzza M, et al. Efficacy of varicocelecto-my in improving semen parameters: new meta-analytical ap¬proach. Urology 2007;70:532-8.
- de Castro MP, Mastrorocco DA. Reproductive history and semen analysis in prevasectomy fertile men with and without varicocele. J Androl 1984;5:17-20.
- Dubin L, Amelar RD. Varicocelectomy: 986 cases in a twelve-year study. Urology 1977;10:446-9.
- Masson P, Brannigan RE. The varicocele. Urol Clin North Am 2014;41:129-44.
- Naughton CK, Nangia AK, Agarwal A. Pathophysiology of varico-celes in male infertility. Hum Reprod Update 2001;7:473-81.
- Pasqualotto F, Lucon A, Degoes P, et al. Semen profile, testicular volume, and hormonal levels in infertile patients with varicoceles compared with fertile men with and without varicoceles. Fertil Steril 2005;83:74-7.
- Kumanov P, Nandipati K, Tomova A, Agarwal A. Inhibin B is a better marker of spermatogenesis than other hormones in the evaluation of male factor infertility. Fertil Steril 2006;86:332-8.
- Goulis DC, Mintziori G, Koliakos N, et al. Inhibin B and anti-Muller-ian hormone in spermatic vein of subfertile men with varicocele. Reprod Sci 2011;18:551-5.
- Mormandi E, Levalle O, Ballerini MG, Hermes R, Calandra RS, Campo S. Serum levels of dimeric and monomeric inhibins and the degree of seminal alteration in infertile men with varicocele. Andrologia 2003;35:106-11.
- Al-Ali BM, Shamloul R, Pichler M, Augustin H, Pummer K. Clinical and laboratory profiles of a large cohort of patients with different grades of varicocele. Cent European J Urol 2013;66:71-4.
- J0rgensen N, Carlsen E, Nermoen I, et al. East-West gradient in semen quality in the Nordic-Baltic area: a study of men from the general population in Denmark, Norway. Estonia and Finland Hum Reprod 2002;17:2199-208.
- J0rgensen N, Joensen UN, Jensen TK, et al. Human semen quality in the new millennium: a prospective cross-sectional population-based study of 4867 men. BMJ Open 2012:2.
- Jungwirth A, Giwercman A, Tournaye H, et al. European Association of Urology guidelines on male infertility: the 2012 update. Eur Urol 2012;62:324-32.
- J0rgensen N, Auger J, Giwercman A, et al. Semen analysis performed by different laboratory teams: an intervariation study. Int J Androl 1997;20:201-8.
- J0rgensen N, Vierula M, Jacobsen R, et al. Recent adverse trends in semen quality and testis cancer incidence among Finnish men. Int J Androl 2011;34:e37-48.
- Vermeulen A, Verdonck L, Kaufman JM. A critical evaluation of simple methods for the estimation of free testosterone in serum. J Clin Endocrinol Metab 1999;84:3666-72.
- Kidd SA, Eskenazi B, Wyrobek AJ. Effects of male age on semen quality and fertility: a review of the literature. Fertil Steril 2001;75:237-48.
- Ramlau-Hansen CH, Thulstrup AM, Aggerholm AS, Jensen MS, Toft G, Bonde JP. Is smoking a risk factor for decreased semen quality?. A cross-sectional analysis. Hum Reprod 2007;22:188-96.
- Eisenberg ML, Kim S, Chen Z, Sundaram R, Schisterman EF, Buck Louis GM. The relationship between male BMI and waist circum¬ference on semen quality: data from the LIFE study. Hum Reprod 2014;29:193-200.
- Hadziselimovic F. Cryptorchidism, its impact on male fertility. Eur Urol 2002;41:121-3.
- Carlsen E, Petersen JH, Andersson A-M, Skakkebaek NE. Effects of ejaculatory frequency and season on variations in semen quality. Fertil Steril 2004;82:358-66.
- Carlsen E, Olsson C, Petersen JH, Andersson AM, Skakkebaek NE. Diurnal rhythm in serum levels of inhibin B in normal men: relation to testicular steroids and gonadotropins. J Clin Endocrinol Metab 1999;84:1664-9.
- Ehala-Aleksejev K, Punab M. The different surrogate measures of adiposity in relation to semen quality and serum reproductive hormone levels among Estonian fertile men. Andrology 2015;3:225-34.
- J0rgensen N, Joensen UN, Toppari J, et al. Compensated reduction in Leydig cell function is associated with lower semen quality vari¬ables: a study of 8182 European young men. Hum Reprod 2016;31:947-57.
- Cooper TG, Noonan E, von Eckardstein S, et al. World Health Organization reference values for human semen characteristics. Hum Reprod Update 2010;16:231-45.
- Skakkebaek NE. Normal reference ranges for semen quality and their relations to fecundity. Asian J Androl 2010;12:95-8.
- Bonde JP, Ernst E, Jensen TK, et al. Relation between semen quality and fertility: a population-based study of 430 first-pregnancy planners. Lancet 1998;352:1172-7.
- Slama R, Eustache F, Ducot B, et al. Time to pregnancy and semen parameters: a cross-sectional study among fertile couples from four European cities. Hum Reprod 2002;17:503-15.
- Guzick DS, Overstreet JW, Factor-Litvak P, et al. Sperm morphology, motility, and concentration in fertile and infertile men. N Engl JMed 2001;345:1388-93.
- Jedrzejczak P, Taszarek-Hauke G, Hauke J, Pawelczyk L, Duleba AJ. Prediction of spontaneous conception based on semen parameters. Int J Androl 2008;31:499-507.
- Romeo C, Arrigo T, Impellizzeri P, et al. Altered serum inhibin b levels in adolescents with varicocele. J Pediatr Surg 2007;42:390-4.
- Fariss BL, Fenner DK, Plymate SR, Brannen GE, Jacob WH, Thomason AM. Seminal characteristics in the presence of a varicocele as compared with those of expectant fathers and prevasectomy men. Fertil Steril 1981;35:325-7.
- Zargooshi J. Sperm count and sperm motility in incidental high-grade varicocele. Fertil Steril 2007;88:1470-3.
- Lund L, Larsen SB. A follow-up study of semen quality and fertility in men with varicocele testis and in control subjects. Br J Urol 1998;82:682-6.
- Meachem SJ, Nieschlag E, Simoni M. Inhibin B in male reproduction: pathophysiologyandclinicalrelevance. EurJEndocrinol2001;145:561-71.
- J0rgensen N, Liu F, Andersson A-M, et al. Serum inhibin-b in fertile men is strongly correlated with low but not high sperm counts: a coordinated study of 1,797 European and US men. Fertil Steril 2010;94:2128-34.
- Cavarzere P, Sulpasso M, Maines E, et al. Serum inhibin B levels before and after varicocelectomy in early adolescence. J Endocrinol Invest 2011;34:e265-7.
- Cayan S, Kadioglu A, Orhan I, Kandirali E, Tefekli A, Tellaloglu S. The effect of microsurgical varicocelectomy on serum follicle stimulat¬ing hormone, testosterone and free testosterone levels in infertile men with varicocele. BJU Int 1999;84:1046-9.
- Rais A, Zarka S, Derazne E, et al. Varicocoele among 1 300 000 Israeli adolescent males: time trends and association with body mass index. Andrology 2013;1:663-9.
- Mohamad Al-Ali B, Marszalek M, Shamloul R, Pummer K, Trummer H. Clinical parameters and semen analysis in 716 Austrian patients with varicocele. Urology 2010;75:1069-73.
- Esteves SC, Miyaoka R, Agarwal A. An update on the clinical assessment of the infertile male [published correction appears in Clinics (Sao Paulo) 2012;67:203]. Clinics (Sao Paulo) 2011;66:691-700.
- Carlsen E, Andersen A-G, Buchreitz L, et al. Inter-observer variation in the results of the clinical andrological examination including estimation of testicular size. Int J Androl 2000;23:248-53.





