4552
24 Ноября 2021
Авторское право © 2019, Ryota Yoshitomi, Masaru Nakayama, Teppei Sakoh, Akiko Fukui, Eisuke Katafuchi, Makiko Seki, Susumu Tsuda, Toshiaki Nakano, Kazuhiko Tsuruya, Takanari Kitazono (doi.org).
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Рёта Ёситоми, Масару Накаяма, Теппей Сако, Акико Фукуи, Эйсукэ Катафути, Макико Сэки, Сусуму Цуда, Тосиаки Накано, Кадзухико Цуруя, Таканари Китазоно
Ren Fail. 2019; 41(1): 238–243.
Ан...
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Рёта Ёситоми, Масару Накаяма, Теппей Сако, Акико Фукуи, Эйсукэ Катафути, Макико Сэки, Сусуму Цуда, Тосиаки Накано, Кадзухико Цуруя, Таканари Китазоно
Ren Fail. 2019; 41(1): 238–243.
Ан...
Авторское право © 2019, Ryota Yoshitomi, Masaru Nakayama, Teppei Sakoh, Akiko Fukui, Eisuke Katafuchi, Makiko Seki, Susumu Tsuda, Toshiaki Nakano, Kazuhiko Tsuruya, Takanari Kitazono (doi.org).
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Рёта Ёситоми, Масару Накаяма, Теппей Сако, Акико Фукуи, Эйсукэ Катафути, Макико Сэки, Сусуму Цуда, Тосиаки Накано, Кадзухико Цуруя, Таканари Китазоно
Ren Fail. 2019; 41(1): 238–243.
Аннотация
Вступление: Несколько исследований показали, что соотношение нейтрофилов/лимфоцитов (НЛС) является маркером, отражающим уровень системного воспаления. Сообщалось, что высокое (НЛС) связано с сердечно-сосудистыми событиями и смертностью. Тем не менее, о связи между (НЛС) и прогрессированием заболевания почек у пациентов с хронической болезнью почек (ХБП) известно мало. Поэтому целью настоящего исследования было выявление зависимости ухудшения функции почек от значения НЛС у пациентов с ХБП.
Методика: Это проспективное обсервационное исследование включало 350 пациентов с 1-4 стадией ХБП, получавших лечение в нашей больнице в период с июня 2009 года по ноябрь 2016 года. Данные собирались до июня 2017 года. Комбинированной конечной точкой исследования являлась терминальная стадия болезни почек, требующая перевода на диализ или приведшая к летальному исходу. Все пациенты были разделены на две группы в соответствии с медианными значениями абсолютного НЛС, абсолютным числом нейтрофилов и абсолютным числом лимфоцитов. Пациенты, у которых значения этих трех параметров были выше или ниже медианного значения, отнесены в группы низкого и высокого уровня, соответственно. определяли, насколько высокое значение НЛС. Для определения факторов риска комбинированной конечной точкой исследования применялась модель пропорциональных рисков Кокса.
Результаты: Средний период наблюдения составил 31,8 месяцев (3,4–94,5 месяцев). В конце периода наблюдения число пациентов, достигших комбинированной конечной точки, составило 83 человека, 29 из которых из группы с низким НЛС и 54 из группы высоким НЛС. Многофакторный анализ показал, что группа с высоким НЛС показала значительное увеличение относительного риска (ОР) для комбинированной конечной точки (HR 1,67, 95% доверительный интервал 1,02–2,77) по сравнению с группой с низким НЛС.
Заключение: Настоящее исследование показало, что высокий НЛС был связан с неблагоприятными почечными исходами, предполагая, что НЛС может быть полезным прогностическим маркером у пациентов с ХБП.
Ключевые слова: соотношение нейтрофилов/лимфоцитов, почечный исход, хроническое заболевание почек, хроническое воспаление.
Введение
Хроническое воспаление играет важную роль в возникновении и развитии различных заболеваний, таких как сахарный диабет, сердечно-сосудистые заболевания и хроническая болезнь почек (ХБП) [1]. У пациентов с ХБП, как правило, повышен уровень медиаторов воспаления, С-реактивного белка (СРБ), фактора некроза опухоли альфа (ФНО-α) и интерлейкина-6 (ИЛ-6) [2]. Медиаторы, действуя на клетки мезанглия и эндотелиальные клубочковые клетки, усиливают процесс синтеза и снижают интенсивность расщепления мезанглиального и эндотелиального внеклеточного матрикса, что приводит к клубочковой гипертензии, тубулоинтерстициальному фиброзу и склерозированию почки [3, 4]. Поскольку хроническое воспаление – важнейший фактор прогрессирующего течения ХБП, определение степени активности хронического воспалительного процесса и его уменьшение являются важным шагом для предотвращения прогрессирования почечной дисфункции.
Согласно некоторым исследованиям, соотношение нейтрофилов и лимфоцитов (НЛС) является потенциальным маркером оценки активности воспаления при сердечной и внесердечной патологии [5–7]. Имеются данные, что увеличение НЛС также выступает как важный прогностический фактор смертности пациентов с сердечно-сосудистыми заболеваниями [8] и раком [9]. Тем не менее, у пациентов с ХБП уровень НЛС ассоциирован с другими маркерами воспаления, такими как ИЛ-6 и высокочувствительный СРБ [10], а также с эндотелиальной дисфункцией и сердечно-сосудистым риском [11, 12]. Стоит заметить, что взаимосвязь НЛС и прогрессирующего течения ХБП освещена лишь в немногочисленных исследованиях [13]. Таким образом, целью настоящего исследования является выявление зависимости ухудшения функции почек от значения НЛС у пациентов с ХБП.
Методы
Выборка и дизайн исследования
В данном проспективном обсервационном исследовании приняло участие 350 пациентов-японцев с ХБП, последовательно поступивших в нашу больницу для оценки состояния и подготовки в период с июня 2009-го по ноябрь 2016 г. Данные собирались до июня 2017 г. Из исследования исключены пациенты с различной онкологической патологией, острыми и хроническими инфекциями, хроническими воспалительными заболеваниями, обострением ХБП и изначальной расчетной скоростью клубочковой фильтрации (рСКФ) < 15 мл/мин/1,73 м2, а также принимающие иммуносупрессоры на момент проведения исследования. Все участники исследования подписали добровольное информированное согласие, одобренное Этическим Комитетом государственного медицинского центра Киушу (номер утверждения 09-09) и зарегистрированное в Информационной системе университетских клиник (UMIN000017519). После выписки все больные продолжали наблюдаться на базе нашего центра. Комбинированной конечной точкой исследования являлась терминальная стадия болезни почек, требующая перевода на диализ или приведшая к летальному исходу.
Общий клинический и биохимический анализ
Забор крови у каждого пациента осуществлялся утром натощак, при этом производился общий клинический анализ крови, определялась лейкоцитарная формула, уровень сывороточного креатинина, СРБ, гемоглобина, сывороточного альбумина и фосфатов. Также определялась суточная протеинурия. рСКФ (мл/мин/1,73 м2) по новой японской формуле (194) × креатинин−1,094×возраст−0,287×0,739 (для женщин) [14].
Все участники исследования были опрошены и прошли клинический осмотр при поступлении. Был собран подробный анамнез и изучены амбулаторные карты. По каждому пациенту получены демографические данные (возраст и пол), данные лекарственного анамнеза, данные о факторах риска атеросклероза (гипертензия, курение, дислипидемия, сахарный диабет) и наличии ишемической болезни сердца (ИБС). Диагноз ИБС выставлялся при наличии эпизодов стенокардии, инфаркта миокарда в анамнезе, а также при проведенной коронарной ангиопластике или аортокоронарном шунтировании. Под гипертензией понималось повышение систолического артериального давления ≥140 мм рт. ст. или диастолического ≥90 мм рт. ст., либо текущий прием антигипертензивных препаратов. Дислипидемия определялась при уровне триглицеридов плазмы ≥150 мг/дл, холестерина липопротеинов низкой плотности ≥140 мг/дл, холестерина липопротеинов высокой плотности <40 мг/дл или при приеме гиполипидимеческих средств на основании наличия дислипидемии в анамнезе. Диагноз «сахарный диабет» выставлялся при предшествующих или текущих значениях уровня глюкозы плазмы натощак ≥126 мг/дл, а также при приеме гипогликемических препаратов. Курение фиксировалось как на момент проведения исследования, так и в анамнезе. Индекс массы тела вычислялся как отношение массы тела (кг) к росту (м2). Артериальное давление измерялось на второй день госпитализации трижды в сутки в положении пациента сидя. Фиксировалось среднее значение трех измерений.
Статистический анализ
Непрерывные данные выражены в виде медианы (межквартильный интервал). Качественные данные представлены в числовом значении (%). Все пациенты были разделены на две группы в соответствии с медианными значениями абсолютного НЛС, абсолютным числом нейтрофилов и абсолютным числом лимфоцитов. Пациенты, у которых значения этих трех параметров были выше или ниже медианного значения, отнесены в группы низкого и высокого уровня, соответственно. Статистически значимая разница между группами высокого и низкого НЛС определялась при помощи критерия Хи-квадрат для качественных данных и критерия суммы рангов Уилкоксона для непараметрических данных. Для разъяснения связи между НЛС и другими клиническими характеристиками выполнялся линейный регрессионный анализ.
Мы определяли, насколько высокое значение НЛС, высокое число нейтрофилов и низкое число лимфоцитов соотносится с комбинированной конечной точкой исследования, применяя модель пропорциональных рисков Кокса, используя низкий уровень НЛС, низкое число нейтрофилов и высокое число лимфоцитов, как контрольный параметр. Возраст, пол, традиционные и нетрадиционные сердечно-сосудистые факторы риска, факторы лечебного воздействия были определены как факторы риска в мультивариантном анализе. Для каждой переменной рассчитывался относительный риск (ОР) и 95% доверительный интервал (ДИ). Кривые выживаемости оценивались по методу Каплана-Майера и сравнивались по логранговому критерию. Данные обрабатывались при помощи статистического пакета JMP10 (SAS Institute, Cary, NC). Разница признавалась статистически значимой при значении р менее 0,05.
Результаты
Средний возраст 350 пациентов (239 мужчин и 111 женщин) в исследовании составил 68 лет (от 20 до 94 лет). Основными причинами болезни почек были хронический гломерулонефрит (37,1%, 130 пациентов), гипертензивный нефросклероз (29,7%, 104 пациента), диабетическая нефропатия (19,7%, 69 пациентов), прочее (11,7%, 41 пациент) и неизвестные факторы (1,7%, 6 пациентов). Клинические данные пациентов, в соответствии со значениями выше или ниже медианного НЛС, представлены в таблице 1. Диапазон значений НЛС составил от 0,51 до 1,86 в группе с низким НЛС, и от 1,87 до 5,92 в группе с высоким НЛС. У всех больных медианное значение рСКФ составило 33,6 мл/мин/1,73 м2 (в диапазоне15–120 мл/мин/1,73 м2). В исследовании участвовал 21 пациент с ХБП 1-й стадии, 56 пациентов с ХБП 2-й стадии, 127 пациентов с ХБП 3-й стадии и 146 пациентов с ХБП 4-й стадии. По сравнению с группой с низким НЛС, в группе с высоким НЛС преобладали лица старшего возраста, мужчины, курящие и пациенты с ИБС. Кроме того, в группе с высоким НЛС отмечался значимо более высокий уровень СРБ, низкий уровень гемоглобина и рСКФ. В таблице 2 представлены результаты линейно-регрессионного анализа соотношения между уровнями НЛС и клиническими параметрами. В мультивариантном анализе НЛС было ассоциировано с наличием ИБС и значениями рСКФ и СРБ.
Таблица 1. Исходные клинические характеристики общего числа пациентов и пациентов, разделенных на группы со значением НЛС ниже и выше медианного показателя
Таблица 2. Связь между НЛС и клиническими характеристиками
Средний период наблюдения составил 31,8 месяцев (3,4–94,5 месяцев). В конце периода наблюдения, число пациентов, достигших комбинированной конечной точки составило 83 человека, 29 из которых из группы с низким НЛС и 54 из группы высоким НЛС. В таблице 3 представлены относительные риски для комбинированной конечной точки в соответствии со значением НЛС выше и ниже медианного показателя, а также с количеством нейтрофилов и лейкоцитов. После корректировки на демографические данные, традиционные и нетрадиционные сердечно-сосудистые факторы риска, использование иммуносупрессоров и/или ингибиторов ренин-ангиотензин-альдостероновой системы при выписке (модель 3) установлено, что группа с высоким значением НЛС ассоциирована с неблагоприятным почечным исходом, а в группе с высоким числом нейтрофилов или с низким числом лимфоцитов такой связи не установлено. Результаты анализа Каплана-Майера показали, что у больных с высоким НЛС риск неблагоприятного почечного исхода значительно выше (Рис. 1).
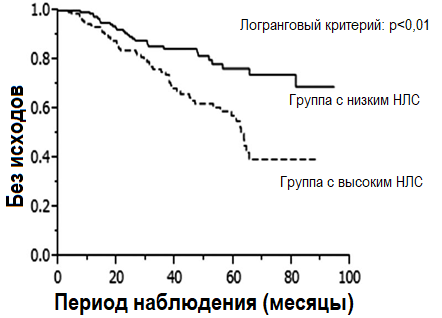 Рисунок 1. Кривая Каплана-Майера и логранговый критерий без отсутствия исходов. Данные стратифицированы в соответствии с показателями ниже и выше медианного значения НЛС. Сплошная линия отражает кривую Каплана-Майера для группы с низким НЛС, прерывистая линия – для группы с высоким НЛС
Рисунок 1. Кривая Каплана-Майера и логранговый критерий без отсутствия исходов. Данные стратифицированы в соответствии с показателями ниже и выше медианного значения НЛС. Сплошная линия отражает кривую Каплана-Майера для группы с низким НЛС, прерывистая линия – для группы с высоким НЛС
Таблица 3. Относительные риски неблагоприятных почечных исходов при высоком числе нейтрофилов, низком числе лимфоцитов и высоком НЛС согласно модели пропорциональных рисков Кокса
Обсуждение
Настоящее исследование показывает, что у пациентов с ХБП 1-4-й стадии в группе с высоким НЛС существует значительно более высокий риск неблагоприятного почечного исхода, чем у пациентов из групп с высоким числом нейтрофилов или низким числом лимфоцитов, по сравнению с контрольной группой. Помимо этого, по результатам мультивариантного линейного регрессионного анализа, НЛС коррелирует с СРБ, рСКФ и наличием ИБС.
Имеются данные, что повышенное число нейтрофилов является отражением окислительного стресса [15], а низкое число лимфоцитов – результат нарушения алиментарного статуса [16]. При этом предыдущие исследования показали, что окислительный стресс связан с прогрессированием заболевания при ХБП [17], а нарушение диеты сопряжено с риском неблагоприятного почечного исхода [18]. Хотя в ходе нашего исследования не выявлено существенной связи высокого уровня нейтрофилов и низкого уровня лимфоцитов с неблагоприятным исходом заболевания, установлено, что высокое НЛС имеет прогностическую значимость для исхода заболевания. На основании результатов настоящего исследования можно предположить, что именно значение НЛС, в отличие от абсолютного числа нейтрофилов или лимфоцитов, является полезным прогностическим маркером прогрессирования болезни почек.
Известно, что НЛС используется для прогнозирования смерти и сердечно-сосудистых осложнений у пациентов с кардиоваскулярными заболеваниями и злокачественными опухолями. Основным механизмом, лежащим в основе этого явления, по-видимому, является нарастание хронического воспаления, возможно, связанное с повышением значения НЛС [8, 9]. По результатам мультивариантного линейного регрессионного анализа, использованного в данном исследовании, значение НЛС положительно коррелировало с уровнем СРБ, свидетельствуя о том, что высокое НЛС является отображением хронического воспаления. Кроме того, в нашем исследовании установлено, что высокое НЛС выступает как самостоятельный фактор риска неблагоприятного исхода заболевания, независимо от СРБ. По результатам предыдущих исследований, повышение уровня дериватов метаболитов активного кислорода и миелопероксидазы коррелирует с НЛС у пациентов с заболеванием коронарной артерии [19, 20]. При ХБП хроническое воспаление, сопровождаемое высокими уровнем СРБ, ИЛ-6 и ФНО-α, так же, как и окислительный стресс, связаны с неблагоприятным почечным исходом[1, 21]. Помимо этого, маркер окислительного стресса, малондиальдегид (МДА), положительно коррелирует с НЛС в активной фазе болезни Крона [22]. Это говорит о том, что МДА, возможно, играет важную роль и в патогенезе гломерулосклероза [23]. К сожалению, в нашем исследовании мы не оценивали уровень окислительного стресса и не определяли маркеры воспаления, за исключением СРБ. Тем не менее, основываясь на имеющихся результатах, можно предположить, что высокий уровень окислительного стресса или маркеров воспаления является фактором остаточного искажения, и, возможно, ассоциирован с высоким уровнем НЛС, который считается признаком прогрессирующего течения болезни почек.
В настоящем исследовании мультивариантный линейный регрессионный анализ показал, что значение НЛС ассоциировано с наличием ИБС. И действительно, имеются данные, что течение ИБС у додиализных [12] и диализных [24] больных связано с высоким НЛС. Было установлено, что тяжесть ИБС связана с почечным исходом [25]. Кроме того, описана прогностическая зависимость ИБС [26] от сверхэкспресии матриксной металлопротеиназы-9 (ММП-9), маркера воспаления, при наличии атеросклеротических бляшек. ММП-9 также ассоциирована с неблагоприятным почечным исходом и формированием фиброза почки [27, 28]. Насколько нам известно, исследования о прямой взаимосвязи НЛС и ММП-9 пока не проводились. Тем не менее, предыдущие исследования говорят о том, что как ММП-9, так и НЛС ассоциировано с ремоделированием левого предсердия при неклапанной фибрилляции предсердий посредством фиброзирующего воспалительного процесса [29]. Принимая вышесказанное во внимание, можно заключить, что НЛС влияет на прогноз при заболевании почек через те же механизмы, что и ММР-9.
У настоящего исследования имеются некоторые ограничения. Во-первых, все участники исследования отобраны в одном региональном госпитале; таким образом, выборка пациентов была ограниченной и относительно небольшой. Во-вторых, выборка охватывала только японцев, то есть не известно, можно ли имеющиеся результаты отнести ко всем этническим группам. В-третьих, на выборку мог повлиять относительно высокий возраст больных, госпитализированных для проведения обследования и оценки ХБП. Для устранения этих ограничений и более точной оценки связи между НЛС и снижением функции почек при ХБП требуется проведение более масштабного когортного исследования. Кроме того, обратим внимание, что определение одного лишь НЛС не может являться достоверным прогностическим фактором почечного исхода.
В заключении отметим, что согласно настоящему исследованию, значение НЛС является независимым фактором риска прогрессирующего течения ХБП 1–4-й стадии. Таким образом, определение НЛС может способствовать прогнозированию течения ХБП у таких пациентов.
Список использованной литературы
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Рёта Ёситоми, Масару Накаяма, Теппей Сако, Акико Фукуи, Эйсукэ Катафути, Макико Сэки, Сусуму Цуда, Тосиаки Накано, Кадзухико Цуруя, Таканари Китазоно
Ren Fail. 2019; 41(1): 238–243.
Аннотация
Вступление: Несколько исследований показали, что соотношение нейтрофилов/лимфоцитов (НЛС) является маркером, отражающим уровень системного воспаления. Сообщалось, что высокое (НЛС) связано с сердечно-сосудистыми событиями и смертностью. Тем не менее, о связи между (НЛС) и прогрессированием заболевания почек у пациентов с хронической болезнью почек (ХБП) известно мало. Поэтому целью настоящего исследования было выявление зависимости ухудшения функции почек от значения НЛС у пациентов с ХБП.
Методика: Это проспективное обсервационное исследование включало 350 пациентов с 1-4 стадией ХБП, получавших лечение в нашей больнице в период с июня 2009 года по ноябрь 2016 года. Данные собирались до июня 2017 года. Комбинированной конечной точкой исследования являлась терминальная стадия болезни почек, требующая перевода на диализ или приведшая к летальному исходу. Все пациенты были разделены на две группы в соответствии с медианными значениями абсолютного НЛС, абсолютным числом нейтрофилов и абсолютным числом лимфоцитов. Пациенты, у которых значения этих трех параметров были выше или ниже медианного значения, отнесены в группы низкого и высокого уровня, соответственно. определяли, насколько высокое значение НЛС. Для определения факторов риска комбинированной конечной точкой исследования применялась модель пропорциональных рисков Кокса.
Результаты: Средний период наблюдения составил 31,8 месяцев (3,4–94,5 месяцев). В конце периода наблюдения число пациентов, достигших комбинированной конечной точки, составило 83 человека, 29 из которых из группы с низким НЛС и 54 из группы высоким НЛС. Многофакторный анализ показал, что группа с высоким НЛС показала значительное увеличение относительного риска (ОР) для комбинированной конечной точки (HR 1,67, 95% доверительный интервал 1,02–2,77) по сравнению с группой с низким НЛС.
Заключение: Настоящее исследование показало, что высокий НЛС был связан с неблагоприятными почечными исходами, предполагая, что НЛС может быть полезным прогностическим маркером у пациентов с ХБП.
Ключевые слова: соотношение нейтрофилов/лимфоцитов, почечный исход, хроническое заболевание почек, хроническое воспаление.
Введение
Хроническое воспаление играет важную роль в возникновении и развитии различных заболеваний, таких как сахарный диабет, сердечно-сосудистые заболевания и хроническая болезнь почек (ХБП) [1]. У пациентов с ХБП, как правило, повышен уровень медиаторов воспаления, С-реактивного белка (СРБ), фактора некроза опухоли альфа (ФНО-α) и интерлейкина-6 (ИЛ-6) [2]. Медиаторы, действуя на клетки мезанглия и эндотелиальные клубочковые клетки, усиливают процесс синтеза и снижают интенсивность расщепления мезанглиального и эндотелиального внеклеточного матрикса, что приводит к клубочковой гипертензии, тубулоинтерстициальному фиброзу и склерозированию почки [3, 4]. Поскольку хроническое воспаление – важнейший фактор прогрессирующего течения ХБП, определение степени активности хронического воспалительного процесса и его уменьшение являются важным шагом для предотвращения прогрессирования почечной дисфункции.
Согласно некоторым исследованиям, соотношение нейтрофилов и лимфоцитов (НЛС) является потенциальным маркером оценки активности воспаления при сердечной и внесердечной патологии [5–7]. Имеются данные, что увеличение НЛС также выступает как важный прогностический фактор смертности пациентов с сердечно-сосудистыми заболеваниями [8] и раком [9]. Тем не менее, у пациентов с ХБП уровень НЛС ассоциирован с другими маркерами воспаления, такими как ИЛ-6 и высокочувствительный СРБ [10], а также с эндотелиальной дисфункцией и сердечно-сосудистым риском [11, 12]. Стоит заметить, что взаимосвязь НЛС и прогрессирующего течения ХБП освещена лишь в немногочисленных исследованиях [13]. Таким образом, целью настоящего исследования является выявление зависимости ухудшения функции почек от значения НЛС у пациентов с ХБП.
Методы
Выборка и дизайн исследования
В данном проспективном обсервационном исследовании приняло участие 350 пациентов-японцев с ХБП, последовательно поступивших в нашу больницу для оценки состояния и подготовки в период с июня 2009-го по ноябрь 2016 г. Данные собирались до июня 2017 г. Из исследования исключены пациенты с различной онкологической патологией, острыми и хроническими инфекциями, хроническими воспалительными заболеваниями, обострением ХБП и изначальной расчетной скоростью клубочковой фильтрации (рСКФ) < 15 мл/мин/1,73 м2, а также принимающие иммуносупрессоры на момент проведения исследования. Все участники исследования подписали добровольное информированное согласие, одобренное Этическим Комитетом государственного медицинского центра Киушу (номер утверждения 09-09) и зарегистрированное в Информационной системе университетских клиник (UMIN000017519). После выписки все больные продолжали наблюдаться на базе нашего центра. Комбинированной конечной точкой исследования являлась терминальная стадия болезни почек, требующая перевода на диализ или приведшая к летальному исходу.
Общий клинический и биохимический анализ
Забор крови у каждого пациента осуществлялся утром натощак, при этом производился общий клинический анализ крови, определялась лейкоцитарная формула, уровень сывороточного креатинина, СРБ, гемоглобина, сывороточного альбумина и фосфатов. Также определялась суточная протеинурия. рСКФ (мл/мин/1,73 м2) по новой японской формуле (194) × креатинин−1,094×возраст−0,287×0,739 (для женщин) [14].
Все участники исследования были опрошены и прошли клинический осмотр при поступлении. Был собран подробный анамнез и изучены амбулаторные карты. По каждому пациенту получены демографические данные (возраст и пол), данные лекарственного анамнеза, данные о факторах риска атеросклероза (гипертензия, курение, дислипидемия, сахарный диабет) и наличии ишемической болезни сердца (ИБС). Диагноз ИБС выставлялся при наличии эпизодов стенокардии, инфаркта миокарда в анамнезе, а также при проведенной коронарной ангиопластике или аортокоронарном шунтировании. Под гипертензией понималось повышение систолического артериального давления ≥140 мм рт. ст. или диастолического ≥90 мм рт. ст., либо текущий прием антигипертензивных препаратов. Дислипидемия определялась при уровне триглицеридов плазмы ≥150 мг/дл, холестерина липопротеинов низкой плотности ≥140 мг/дл, холестерина липопротеинов высокой плотности <40 мг/дл или при приеме гиполипидимеческих средств на основании наличия дислипидемии в анамнезе. Диагноз «сахарный диабет» выставлялся при предшествующих или текущих значениях уровня глюкозы плазмы натощак ≥126 мг/дл, а также при приеме гипогликемических препаратов. Курение фиксировалось как на момент проведения исследования, так и в анамнезе. Индекс массы тела вычислялся как отношение массы тела (кг) к росту (м2). Артериальное давление измерялось на второй день госпитализации трижды в сутки в положении пациента сидя. Фиксировалось среднее значение трех измерений.
Статистический анализ
Непрерывные данные выражены в виде медианы (межквартильный интервал). Качественные данные представлены в числовом значении (%). Все пациенты были разделены на две группы в соответствии с медианными значениями абсолютного НЛС, абсолютным числом нейтрофилов и абсолютным числом лимфоцитов. Пациенты, у которых значения этих трех параметров были выше или ниже медианного значения, отнесены в группы низкого и высокого уровня, соответственно. Статистически значимая разница между группами высокого и низкого НЛС определялась при помощи критерия Хи-квадрат для качественных данных и критерия суммы рангов Уилкоксона для непараметрических данных. Для разъяснения связи между НЛС и другими клиническими характеристиками выполнялся линейный регрессионный анализ.
Мы определяли, насколько высокое значение НЛС, высокое число нейтрофилов и низкое число лимфоцитов соотносится с комбинированной конечной точкой исследования, применяя модель пропорциональных рисков Кокса, используя низкий уровень НЛС, низкое число нейтрофилов и высокое число лимфоцитов, как контрольный параметр. Возраст, пол, традиционные и нетрадиционные сердечно-сосудистые факторы риска, факторы лечебного воздействия были определены как факторы риска в мультивариантном анализе. Для каждой переменной рассчитывался относительный риск (ОР) и 95% доверительный интервал (ДИ). Кривые выживаемости оценивались по методу Каплана-Майера и сравнивались по логранговому критерию. Данные обрабатывались при помощи статистического пакета JMP10 (SAS Institute, Cary, NC). Разница признавалась статистически значимой при значении р менее 0,05.
Результаты
Средний возраст 350 пациентов (239 мужчин и 111 женщин) в исследовании составил 68 лет (от 20 до 94 лет). Основными причинами болезни почек были хронический гломерулонефрит (37,1%, 130 пациентов), гипертензивный нефросклероз (29,7%, 104 пациента), диабетическая нефропатия (19,7%, 69 пациентов), прочее (11,7%, 41 пациент) и неизвестные факторы (1,7%, 6 пациентов). Клинические данные пациентов, в соответствии со значениями выше или ниже медианного НЛС, представлены в таблице 1. Диапазон значений НЛС составил от 0,51 до 1,86 в группе с низким НЛС, и от 1,87 до 5,92 в группе с высоким НЛС. У всех больных медианное значение рСКФ составило 33,6 мл/мин/1,73 м2 (в диапазоне15–120 мл/мин/1,73 м2). В исследовании участвовал 21 пациент с ХБП 1-й стадии, 56 пациентов с ХБП 2-й стадии, 127 пациентов с ХБП 3-й стадии и 146 пациентов с ХБП 4-й стадии. По сравнению с группой с низким НЛС, в группе с высоким НЛС преобладали лица старшего возраста, мужчины, курящие и пациенты с ИБС. Кроме того, в группе с высоким НЛС отмечался значимо более высокий уровень СРБ, низкий уровень гемоглобина и рСКФ. В таблице 2 представлены результаты линейно-регрессионного анализа соотношения между уровнями НЛС и клиническими параметрами. В мультивариантном анализе НЛС было ассоциировано с наличием ИБС и значениями рСКФ и СРБ.
Таблица 1. Исходные клинические характеристики общего числа пациентов и пациентов, разделенных на группы со значением НЛС ниже и выше медианного показателя
Таблица 2. Связь между НЛС и клиническими характеристиками
Средний период наблюдения составил 31,8 месяцев (3,4–94,5 месяцев). В конце периода наблюдения, число пациентов, достигших комбинированной конечной точки составило 83 человека, 29 из которых из группы с низким НЛС и 54 из группы высоким НЛС. В таблице 3 представлены относительные риски для комбинированной конечной точки в соответствии со значением НЛС выше и ниже медианного показателя, а также с количеством нейтрофилов и лейкоцитов. После корректировки на демографические данные, традиционные и нетрадиционные сердечно-сосудистые факторы риска, использование иммуносупрессоров и/или ингибиторов ренин-ангиотензин-альдостероновой системы при выписке (модель 3) установлено, что группа с высоким значением НЛС ассоциирована с неблагоприятным почечным исходом, а в группе с высоким числом нейтрофилов или с низким числом лимфоцитов такой связи не установлено. Результаты анализа Каплана-Майера показали, что у больных с высоким НЛС риск неблагоприятного почечного исхода значительно выше (Рис. 1).
 Рисунок 1. Кривая Каплана-Майера и логранговый критерий без отсутствия исходов. Данные стратифицированы в соответствии с показателями ниже и выше медианного значения НЛС. Сплошная линия отражает кривую Каплана-Майера для группы с низким НЛС, прерывистая линия – для группы с высоким НЛС
Рисунок 1. Кривая Каплана-Майера и логранговый критерий без отсутствия исходов. Данные стратифицированы в соответствии с показателями ниже и выше медианного значения НЛС. Сплошная линия отражает кривую Каплана-Майера для группы с низким НЛС, прерывистая линия – для группы с высоким НЛСТаблица 3. Относительные риски неблагоприятных почечных исходов при высоком числе нейтрофилов, низком числе лимфоцитов и высоком НЛС согласно модели пропорциональных рисков Кокса
Обсуждение
Настоящее исследование показывает, что у пациентов с ХБП 1-4-й стадии в группе с высоким НЛС существует значительно более высокий риск неблагоприятного почечного исхода, чем у пациентов из групп с высоким числом нейтрофилов или низким числом лимфоцитов, по сравнению с контрольной группой. Помимо этого, по результатам мультивариантного линейного регрессионного анализа, НЛС коррелирует с СРБ, рСКФ и наличием ИБС.
Имеются данные, что повышенное число нейтрофилов является отражением окислительного стресса [15], а низкое число лимфоцитов – результат нарушения алиментарного статуса [16]. При этом предыдущие исследования показали, что окислительный стресс связан с прогрессированием заболевания при ХБП [17], а нарушение диеты сопряжено с риском неблагоприятного почечного исхода [18]. Хотя в ходе нашего исследования не выявлено существенной связи высокого уровня нейтрофилов и низкого уровня лимфоцитов с неблагоприятным исходом заболевания, установлено, что высокое НЛС имеет прогностическую значимость для исхода заболевания. На основании результатов настоящего исследования можно предположить, что именно значение НЛС, в отличие от абсолютного числа нейтрофилов или лимфоцитов, является полезным прогностическим маркером прогрессирования болезни почек.
Известно, что НЛС используется для прогнозирования смерти и сердечно-сосудистых осложнений у пациентов с кардиоваскулярными заболеваниями и злокачественными опухолями. Основным механизмом, лежащим в основе этого явления, по-видимому, является нарастание хронического воспаления, возможно, связанное с повышением значения НЛС [8, 9]. По результатам мультивариантного линейного регрессионного анализа, использованного в данном исследовании, значение НЛС положительно коррелировало с уровнем СРБ, свидетельствуя о том, что высокое НЛС является отображением хронического воспаления. Кроме того, в нашем исследовании установлено, что высокое НЛС выступает как самостоятельный фактор риска неблагоприятного исхода заболевания, независимо от СРБ. По результатам предыдущих исследований, повышение уровня дериватов метаболитов активного кислорода и миелопероксидазы коррелирует с НЛС у пациентов с заболеванием коронарной артерии [19, 20]. При ХБП хроническое воспаление, сопровождаемое высокими уровнем СРБ, ИЛ-6 и ФНО-α, так же, как и окислительный стресс, связаны с неблагоприятным почечным исходом[1, 21]. Помимо этого, маркер окислительного стресса, малондиальдегид (МДА), положительно коррелирует с НЛС в активной фазе болезни Крона [22]. Это говорит о том, что МДА, возможно, играет важную роль и в патогенезе гломерулосклероза [23]. К сожалению, в нашем исследовании мы не оценивали уровень окислительного стресса и не определяли маркеры воспаления, за исключением СРБ. Тем не менее, основываясь на имеющихся результатах, можно предположить, что высокий уровень окислительного стресса или маркеров воспаления является фактором остаточного искажения, и, возможно, ассоциирован с высоким уровнем НЛС, который считается признаком прогрессирующего течения болезни почек.
В настоящем исследовании мультивариантный линейный регрессионный анализ показал, что значение НЛС ассоциировано с наличием ИБС. И действительно, имеются данные, что течение ИБС у додиализных [12] и диализных [24] больных связано с высоким НЛС. Было установлено, что тяжесть ИБС связана с почечным исходом [25]. Кроме того, описана прогностическая зависимость ИБС [26] от сверхэкспресии матриксной металлопротеиназы-9 (ММП-9), маркера воспаления, при наличии атеросклеротических бляшек. ММП-9 также ассоциирована с неблагоприятным почечным исходом и формированием фиброза почки [27, 28]. Насколько нам известно, исследования о прямой взаимосвязи НЛС и ММП-9 пока не проводились. Тем не менее, предыдущие исследования говорят о том, что как ММП-9, так и НЛС ассоциировано с ремоделированием левого предсердия при неклапанной фибрилляции предсердий посредством фиброзирующего воспалительного процесса [29]. Принимая вышесказанное во внимание, можно заключить, что НЛС влияет на прогноз при заболевании почек через те же механизмы, что и ММР-9.
У настоящего исследования имеются некоторые ограничения. Во-первых, все участники исследования отобраны в одном региональном госпитале; таким образом, выборка пациентов была ограниченной и относительно небольшой. Во-вторых, выборка охватывала только японцев, то есть не известно, можно ли имеющиеся результаты отнести ко всем этническим группам. В-третьих, на выборку мог повлиять относительно высокий возраст больных, госпитализированных для проведения обследования и оценки ХБП. Для устранения этих ограничений и более точной оценки связи между НЛС и снижением функции почек при ХБП требуется проведение более масштабного когортного исследования. Кроме того, обратим внимание, что определение одного лишь НЛС не может являться достоверным прогностическим фактором почечного исхода.
В заключении отметим, что согласно настоящему исследованию, значение НЛС является независимым фактором риска прогрессирующего течения ХБП 1–4-й стадии. Таким образом, определение НЛС может способствовать прогнозированию течения ХБП у таких пациентов.
Список использованной литературы
- Manabe I. Chronic inflammation links cardiovascular, metabolic and renal diseases. Circ J. 2011;75:2739–2748. [PubMed][Google Scholar]
- Turkmen K, Guney I, Yerlikaya FH, et al. The relationship between neutrophil-to-lymphocyte ratio and inflammation in end-stage renal disease patients. Ren Fail. 2012;34:155–159. [PubMed][Google Scholar]
- Navarro JF, Milena FJ, Mora C, et al. Renal pro-inflammatory cytokine gene expression in diabetic nephropathy: effect of angiotensin-converting enzyme inhibition and pentoxifylline administration. Am J Nephrol. 2006;26:562–570. [PubMed][Google Scholar]
- Fogo AB. Mechanisms of progression of chronic kidney disease. Pediatr Nephrol. 2007;22:2011–2022. [PMC free article][PubMed][Google Scholar]
- Núñez J, Núñez E, Bodí V, et al. Usefulness of the neutrophil to lymphocyte ratio in predicting long-term mortality in ST segment elevation myocardial infarction. Am J Cardiol. 2008;101:747–752. [PubMed][Google Scholar]
- Tamhane UU, Aneja S, Montgomery D, et al. Association between admission neutrophil to lymphocyte ratio and outcomes in patients with acute coronary syndrome. Am J Cardiol. 2008;102:653–657. [PubMed][Google Scholar]
- Walsh SR, Cook EJ, Goulder F, et al. Neutrophil-lymphocyte ratio as a prognostic factor in colorectal cancer. J Surg Oncol. 2005;91:181–184. [PubMed][Google Scholar]
- Wang X, Zhang G, Jiang X, et al. Neutrophil to lymphocyte ratio in relation to risk of all-cause mortality and cardiovascular events among patients undergoing angiography or cardiac revascularization: a meta-analysis of observational studies. Atherosclerosis. 2014;234:206–213. [PubMed][Google Scholar]
- Templeton AJ, McNamara MG, Šeruga B, et al. Prognostic role of neutrophil-to-lymphocyte ratio in solid tumors: a systematic review and meta-analysis. J Natl Cancer Inst. 2014;106:dju124. [PubMed][Google Scholar]
- Okyay GU, Inal S, Oneç K, et al. Neutrophil to lymphocyte ratio in evaluation of inflammation in patients with chronic kidney disease. Ren Fail. 2013;35:29–36. [PubMed][Google Scholar]
- Turkmen K, Tufan F, Selçuk E, et al. Neutrophil-to-lymphocyte ratio, insulin resistance, and endothelial dysfunction in patients with autosomal dominant polycystic kidney disease. Indian J Nephrol. 2013;23:34–40. [PMC free article][PubMed][Google Scholar]
- Solak Y, Yilmaz MI, Sonmez A, et al. Neutrophil to lymphocyte ratio independently predicts cardiovascular events in patients with chronic kidney disease. Clin Exp Nephrol. 2013;17:532–540. [PubMed][Google Scholar]
- Kocyigit I, Eroglu E, Unal A, et al. Role of neutrophil/lymphocyte ratio in prediction of disease progression in patients with stage-4 chronic kidney disease. J Nephrol. 2013;26:358–365. [PubMed][Google Scholar]
- Matsuo S, Imai E, Horio M, et al. Collaborators developing the Japanese equation for estimated GFR. Revised equations for estimated GFR from serum creatinine in Japan. Am J Kidney Dis. 2009;53:982–992. [PubMed][Google Scholar]
- Kotani K, Sakane N. White blood cells, neutrophils, and reactive oxygen metabolites among asymptomatic subjects. Int J Prev Med. 2012;3:428–431. [PMC free article][PubMed][Google Scholar]
- Dzieniszewski J, Jarosz M, Szczygieł B, et al. Nutritional status of patients hospitalised in Poland. Eur J Clin Nutr. 2005;59:552–560. [PubMed][Google Scholar]
- Terawaki H, Yoshimura K, Hasegawa T, et al. Oxidative stress is enhanced in correlation with renal dysfunction: examination with the redox state of albumin. Kidney Int. 2004;66:1988–1993. [PubMed][Google Scholar]
- Kuo IC, Huang JC, Wu PY, et al. A low geriatric nutrition risk index is associated with progression to dialysis in patients with chronic kidney disease. Nutrients. 2017;9:1228. [PMC free article][PubMed][Google Scholar]
- Mayyas FA, Al-Jarrah MI, Ibrahim KS, et al. Level and significance of plasma myeloperoxidase and the neutrophil to lymphocyte ratio in patients with coronary artery disease. Exp Ther Med. 2014;8:1951–1957. [PMC free article][PubMed][Google Scholar]
- Arbel Y, Berliner S, Banai S. Neutrophil/lymphocyte ratio and the oxidative stress burden. Can J Cardiol. 2015;31:365. [PubMed][Google Scholar]
- Kao MP, Ang DS, Pall A, et al. Oxidative stress in renal dysfunction: mechanisms, clinical sequelae and therapeutic options. J Hum Hypertens. 2010;24:1–8. [PubMed][Google Scholar]
- Eraldemir FC, Musul M, Duman AE, et al. The relationship between neutrophil/lymphocyte and platelet/lymphocyte ratios with oxidative stress in active Crohn's disease patients. Hippokratia. 2016;20:368–373. [PMC free article][PubMed][Google Scholar]
- Kuo HT, Kuo MC, Chiu YW, et al. Increased glomerular and extracellular malondialdehyde levels in patients and rats with focal segmental glomerulosclerosis. Eur J Clin Invest. 2005;35:245–250. [PubMed][Google Scholar]
- Abe T, Kato S, Tsuruta Y, et al. Neutrophil/lymphocyte ratio as a predictor of cardiovascular events in incident dialysis patients: a Japanese prospective cohort study. Clin Exp Nephrol. 2015;19:718–724. [PubMed][Google Scholar]
- Kiyosue A, Hirata Y, Ando J, et al. Relationship between renal dysfunction and severity of coronary artery disease in Japanese patients. Circ J. 2010;74:786–791. [PubMed][Google Scholar]
- Ye ZX, Leu HB, Wu TC, et al. Baseline serum matrix metalloproteinase-9 level predicts long-term prognosis after coronary revascularizations in stable coronary artery disease. Clin Biochem. 2008;41:292–298. [PubMed][Google Scholar]
- Hsu TW, Kuo KL, Hung SC, et al. Progression of kidney disease in non-diabetic patients with coronary artery disease: predictive role of circulating matrix metalloproteinase-2, -3, and -9. PLoS One. 2013;8:e70132. [PMC free article][PubMed][Google Scholar]
- Ronco P, Chatziantoniou C. Matrix metalloproteinases and matrix receptors in progression and reversal of kidney disease: therapeutic perspectives. Kidney Int. 2008;74:873–878. [PubMed][Google Scholar]
- Sonmez O, Ertem FU, Vatankulu MA, et al. Novel fibro-inflammation markers in assessing left atrial remodeling in non-valvular atrial fibrillation. Med Sci Monit. 2014;21:463–470. [PMC free article][PubMed][Google Scholar]





