1822
23 Ноября 2021
Авторское право © 2018,
U. Anandh,
N. Birajdar,
R. Kumar,
S. Babu (
doi.org)
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Indian J Nephrol. 2018 Ноя-Дек; 28(6): 468–471.
У Ананд, Н Бирайдар, Р Кумар, С Бабу
Аннотация
К нам в учреждение поступила 32-летняя женщина с жалобами на нарастающий кашель с мокротой, небольшое повышение температуры и общую слабость на протяжении трех месяцев. В анамнезе выкидыш на...
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Indian J Nephrol. 2018 Ноя-Дек; 28(6): 468–471.
У Ананд, Н Бирайдар, Р Кумар, С Бабу
Аннотация
К нам в учреждение поступила 32-летняя женщина с жалобами на нарастающий кашель с мокротой, небольшое повышение температуры и общую слабость на протяжении трех месяцев. В анамнезе выкидыш на...
Авторское право © 2018,
U. Anandh,
N. Birajdar,
R. Kumar,
S. Babu (
doi.org)
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Indian J Nephrol. 2018 Ноя-Дек; 28(6): 468–471.
У Ананд, Н Бирайдар, Р Кумар, С Бабу
Аннотация
К нам в учреждение поступила 32-летняя женщина с жалобами на нарастающий кашель с мокротой, небольшое повышение температуры и общую слабость на протяжении трех месяцев. В анамнезе выкидыш на фоне инфекции мочевых путей (ИМП) год назад. При предыдущей госпитализации обнаружен обструктивный конкремент в правой почке. Также на протяжении года жалуется на рецидивирующее течение ИМП. Сопутствующей патологии не выявлено. При объективном осмотре отмечено увеличение в размерах правой почки и снижение участия в акте дыхания правой половины грудной клетки. На рентгенограмме отмечается увеличенная правая почка, ее инвазия через нижнюю поверхность печени в правой ее долю и в плевральное пространства справа. Пациентке поставлен диагноз «ксантогранулематозный пиелонефрит», рекомендована нефрэктомия. При операции установлена инвазия правой почки в правую долю печени и правую плевральную полость через дефект в диафрагме. Гистологическое исследование ткани почки выявило наличие пенистых гистиоцитов, что может свидетельствовать о ксантогранулематозном пиелонефрите. Ранее были известны случаи инвазивного ксантогранулематоза, однако инвазия во внебрюшинные структуры не была описана в литературных источниках. Мы представляем редкое проявление редкой нозологической формы – ксантогранулематозного пиелонефрита.
Ключевые слова: пенистые гистиоциты, инвазия, почечные конкременты, инфекция мочевых путей, ксантогранулематозный пиелонефрит.
Введение
Инфекция мочевых путей (ИМП) почки в состоянии обструкции при отсутствии лечения может привести к хроническому деструктивному гранулематозному воспалению, известному как ксантогранулематозный пиелонефрит [1]. Чаще всего он начинает проявляться с общей симптоматики в виде субфебрильной температуры, слабости, потери веса [2]. Заболевание характеризуется прогрессивным течением, в редких случаях наблюдается инвазия нефункционирующей почки в окружающие надбрюшинные структуры. Мы представляем интересный клинический случай ксантогранулематозного пиелонефрита у молодой женщины, при котором не только имело место инвазия в правую долю печени, но и атипичные начальные клинические проявления в виде респираторной симптоматики по причине распространения процесса в грудную полость.
Описание случая
Женщина, 32 лет, без сопутствующих заболеваний поступила в клинику с жалобами на кашель с мокротой на протяжении 1 месяца. За последний месяц интенсивность кашля увеличивалась. Помимо этого, пациентка отмечала субфебрильную температуру, общее недомогание и быструю утомляемость в течение этого же периода времени. Наряду с респираторной симптоматикой отмечалась боль в правом боку и явления дизурии.
История болезни, связанной с данными жалобами, началась год назад. Тогда у пациентки наблюдалось повышение температуры тела в связи с инфекцией мочевых путей во втором триместре второй беременности. Пациентке поставлен диагноз ИМП, рекомендован пероральный курс антибиотиков. Несмотря на проводимое лечение, беременность разрешилась спонтанным абортом на 5-м месяце. После чего у нее наблюдалось 2–3 эпизода проявления ИМП в течение прошлого года, во всех случаях больная получала лечение пероральными антибиотиками. За последний год пациентка похудела на 20 кг.
Объективно при поступлении отмечалась лихорадка, бледность кожных покровов, умеренные отеки до уровня голеностопа. При осмотре по системам и органам обнаружено пальпируемое уплотнение в правой поясничной области, дыхание в подреберной области справа приглушено. Первичные диагностические мероприятия указаны в таблице 1. По результатам посева мочи и мокроты зафиксирован рост Proteus mirabilis с чувствительностью к цефалоспоринам, хинолонам, аминогликозидам и карабпенемам. Выделение одного микроорганизма с одним спектром чувствительности заставило нас предполагать наличие единого источника инфекции (вероятно, в мочевых путях). Было назначено внутривенное введение соответствующих антибиотиков.
Таблица 1. Результаты первичных лабораторных обследований
На компьютерной томографии брюшной и грудной полости определяется увеличенная в размерах правая почка с обструктивным конкрементом. В районе верхнего полюса почки имелся дефект, что можно было расценивать как прорвавшийся абсцесс с излитием содержимого в перинефральную клетчатку (рисунок 1). Прорвавшийся абсцесс также задействовал нижнюю поверхность правой доли печени с инвазией в паренхиму (рисунок 2). Помимо этого, наблюдалась инвазия в грудную полость (рисунки 3а и 3b). По рекомендации уролога после ДТПА-ренографии и подтверждения отсутствия функции органа было принято решение о проведении нефрэктомии.
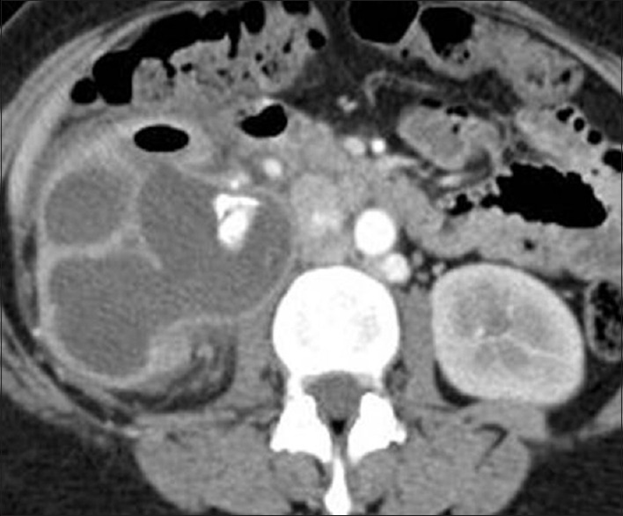 Рисунок 1. Увеличенная в размерах правая почка с обструктивным конкрементом
Рисунок 1. Увеличенная в размерах правая почка с обструктивным конкрементом
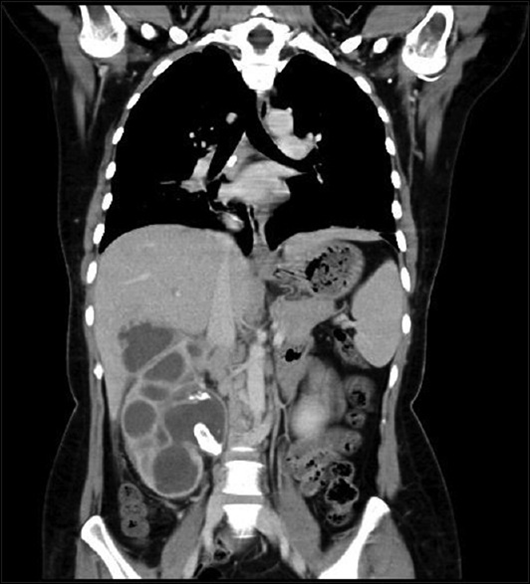 Рисунок 2. Инвазия увеличенной почки через нижнюю поверхность печени
Рисунок 2. Инвазия увеличенной почки через нижнюю поверхность печени
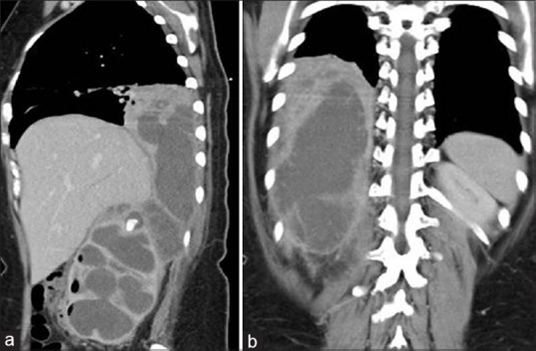 Рисунок 3. (а) прохождение правой почки в грудную полость, (b) прохождение разорвавшегося абсцесса в правую грудную полость
Рисунок 3. (а) прохождение правой почки в грудную полость, (b) прохождение разорвавшегося абсцесса в правую грудную полость
Пациентке выполнена радикальная нефрэктомия; выделена увеличенная правая почка размерами 12 см х 8 см х 6 см с бугристой поверхностью (рисунок 4). При исследовании макропрепарата отмечается дилатация чашечек с сливкообразным желтоватым гнойным содержимым. Определенные участки органа, в частности нижний полюс, имеют желтую окраску (рисунок 5). При ревизии забрюшинного пространства отмечается отечность перинефральной клетчатки. На нижней поверхности печени определялся крупный дефект (рисунок 6). На нижней поверхности правой доли печени – гнойный налет. Над печенью, в правой половине диафрагмы определялся еще один дефект со скоплением гноя в плевральной полости (рисунок 7). При гистологическом исследовании препарата печени обнаружены пенистые макрофаги с липидными включениями и небольшое количество гигантских клеток, что говорит в пользу диагноза «ксантогранулематозный пиелонефрит» (рисунок 8). При проведении рутинного иммуногистохимического исследования отмечается экспрессия CD68. Реакции с моноклональными антителами не отмечено.
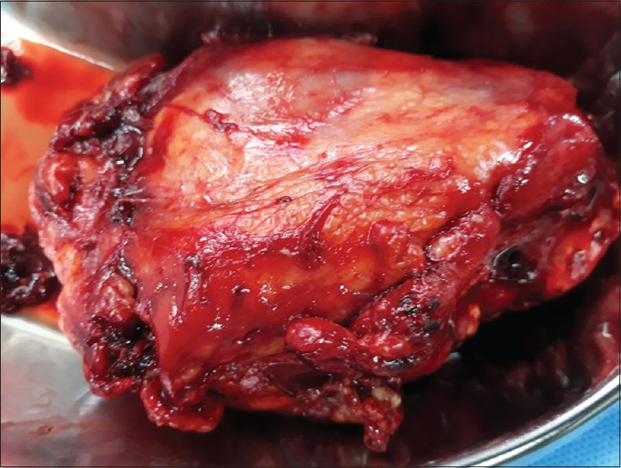 Рисунок 4. Макропрепарат почки
Рисунок 4. Макропрепарат почки
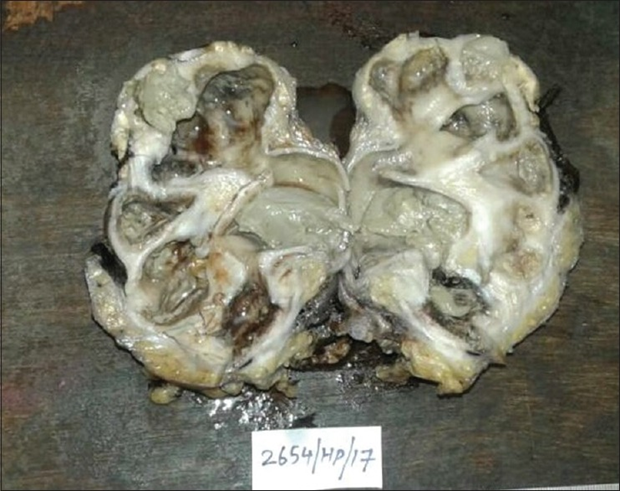 Рисунок 5. При исследовании макропрепарата отмечается массивный некроз, желтое окрашивание ткани органа особенно в области нижнего полюса
Рисунок 5. При исследовании макропрепарата отмечается массивный некроз, желтое окрашивание ткани органа особенно в области нижнего полюса
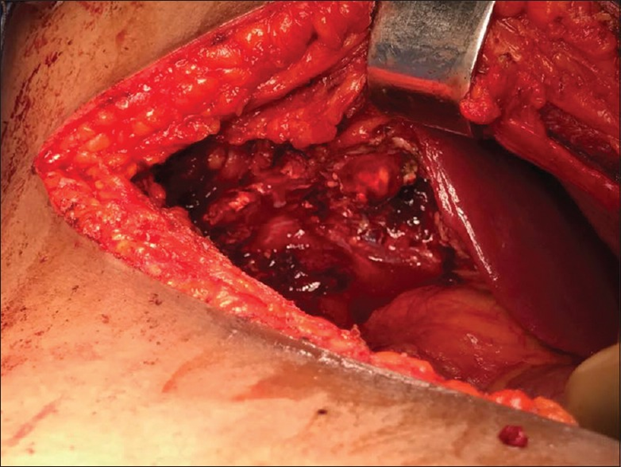 Рисунок 6. Дефект на нижней поверхности печени
Рисунок 6. Дефект на нижней поверхности печени
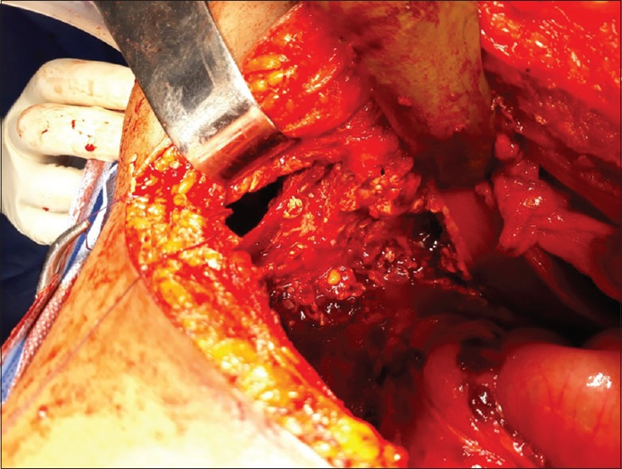 Рисунок 7. Дефект диафрагмы, выявленный во время операции
Рисунок 7. Дефект диафрагмы, выявленный во время операции
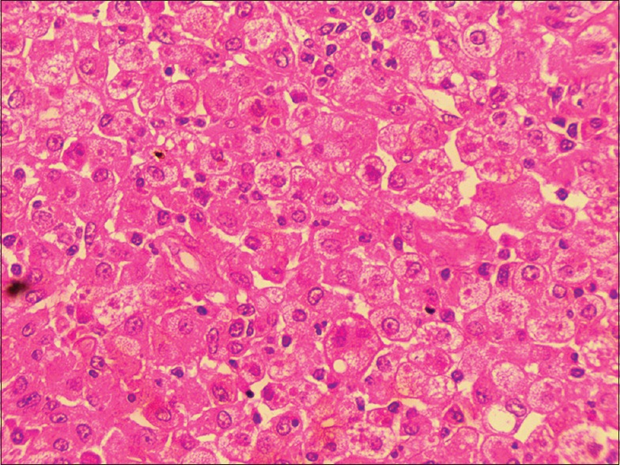 Рисунок 8. На микропрепарате большое количество пенистых гистиоцитов с липидными включениями
Рисунок 8. На микропрепарате большое количество пенистых гистиоцитов с липидными включениями
Пациентке выполнена нефрэктомия, проведена тщательная санация околопочечной клетчатки и подпеченочного пространства, выполнено ушивание дефекта диафрагмы, в брюшную полость установлен внешний дренаж. Пациентка выписана в удовлетворительном состоянии на 7-е сутки после операции. При контрольном визите через месяц температура тела была нормальной, пациентка набрала вес и чувствовала себя хорошо.
Обсуждение
Ксантогранулематозный пиелонефрит – редкое заболевание, наблюдающееся примерно в 1% случаев всех острых пиелонефритов, как правило, при рецидивирующем течении ИМП и наличии обструкции почки конкрементом [3]. Состоянии впервые описано Schlangenhaufer [4]. Начальные проявления могут быть как системными, так и местными, и часто мимикрируют под неопластические процессы в почке, от чего должны быть строго дифференцированы на этапе диагностики [5]. Как правило, почка увеличена в размерах, часто имеются признаки обструкции мочеточника (конкрементом, стриктурой и т.д.). Отмечаются единичные или множественные апостемы. Типичным считается центральный некроз и образование абсцесса, что и наблюдалось у нашей пациентки.
Вовлечение перинефральной клетчатки, сходное с тем, что обнаружено в представленном клиническом случае, отмечается во многих тяжелых случаях [6]. Гистологически заболевание проявляется появлением пенистых гистиоцитов с липидными включениями. Иногда образуется гранулемы [7]. Гранулемы образуются также при почечном саркоидозе, но почечный саркоидоз редко манифестирует в виде ксантогранулематозного пиелонефрита [8]. Такие ксантоматозные гистиоциты экспрессируют CD68, в то время как клетки почечноклеточной карциномы экспрессируют CD10 [8]. Выделяют три стадии ксантогранулематозного пиелонефрита: стадия I – процесс ограничен почечной паренхимой, стадия II – вовлечение периренального пространства, стадия III – вовлечение параренального пространства [5].
Распространение процесса за пределы параренального пространства описываются крайне редко и касаются прилежащих органов: надпочечников, толстой кишки, поджелудочной железы, брюшной стенки. Такие случаи могут привести к кишечной непроходимости, ишемическому колиту, кожно-лоханочной или почечно-толстокишечной фистуле [2, 9, 10, 11]. Ксантогранулематозный пиелонефрит имеет множество других вариантов атипичных проявлений. Обычно он мимикрирует под почечно-клеточную карциному [12]. Образование массивного абсцесса, его деструктивная инвазия в печень и в правую плевральную полость – крайне редкое осложнение, еще не описанное в литературе. Наш случай – первый, описывающий ксантогранулематозный пиелонефрит с инвазией во внебрюшинные органы.
Выводы
Ксантогранулематозный пиелонефрит – крайне редкая форма пиелонефрита со склонностью инвазии в прилегающие паранефральные структуры и органы. Случаи инвазии в печень или грудную полость до сегодняшнего дня не были описаны в литературе.
Мы представили нетипично протекающий ксантогранулематозный пиелонефрит и его успешное лечение путем выполнения нефрэктомии, установки дренажа и ушивания дефекта диафрагмы.
Список литературы
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
Indian J Nephrol. 2018 Ноя-Дек; 28(6): 468–471.
У Ананд, Н Бирайдар, Р Кумар, С Бабу
Аннотация
К нам в учреждение поступила 32-летняя женщина с жалобами на нарастающий кашель с мокротой, небольшое повышение температуры и общую слабость на протяжении трех месяцев. В анамнезе выкидыш на фоне инфекции мочевых путей (ИМП) год назад. При предыдущей госпитализации обнаружен обструктивный конкремент в правой почке. Также на протяжении года жалуется на рецидивирующее течение ИМП. Сопутствующей патологии не выявлено. При объективном осмотре отмечено увеличение в размерах правой почки и снижение участия в акте дыхания правой половины грудной клетки. На рентгенограмме отмечается увеличенная правая почка, ее инвазия через нижнюю поверхность печени в правой ее долю и в плевральное пространства справа. Пациентке поставлен диагноз «ксантогранулематозный пиелонефрит», рекомендована нефрэктомия. При операции установлена инвазия правой почки в правую долю печени и правую плевральную полость через дефект в диафрагме. Гистологическое исследование ткани почки выявило наличие пенистых гистиоцитов, что может свидетельствовать о ксантогранулематозном пиелонефрите. Ранее были известны случаи инвазивного ксантогранулематоза, однако инвазия во внебрюшинные структуры не была описана в литературных источниках. Мы представляем редкое проявление редкой нозологической формы – ксантогранулематозного пиелонефрита.
Ключевые слова: пенистые гистиоциты, инвазия, почечные конкременты, инфекция мочевых путей, ксантогранулематозный пиелонефрит.
Введение
Инфекция мочевых путей (ИМП) почки в состоянии обструкции при отсутствии лечения может привести к хроническому деструктивному гранулематозному воспалению, известному как ксантогранулематозный пиелонефрит [1]. Чаще всего он начинает проявляться с общей симптоматики в виде субфебрильной температуры, слабости, потери веса [2]. Заболевание характеризуется прогрессивным течением, в редких случаях наблюдается инвазия нефункционирующей почки в окружающие надбрюшинные структуры. Мы представляем интересный клинический случай ксантогранулематозного пиелонефрита у молодой женщины, при котором не только имело место инвазия в правую долю печени, но и атипичные начальные клинические проявления в виде респираторной симптоматики по причине распространения процесса в грудную полость.
Описание случая
Женщина, 32 лет, без сопутствующих заболеваний поступила в клинику с жалобами на кашель с мокротой на протяжении 1 месяца. За последний месяц интенсивность кашля увеличивалась. Помимо этого, пациентка отмечала субфебрильную температуру, общее недомогание и быструю утомляемость в течение этого же периода времени. Наряду с респираторной симптоматикой отмечалась боль в правом боку и явления дизурии.
История болезни, связанной с данными жалобами, началась год назад. Тогда у пациентки наблюдалось повышение температуры тела в связи с инфекцией мочевых путей во втором триместре второй беременности. Пациентке поставлен диагноз ИМП, рекомендован пероральный курс антибиотиков. Несмотря на проводимое лечение, беременность разрешилась спонтанным абортом на 5-м месяце. После чего у нее наблюдалось 2–3 эпизода проявления ИМП в течение прошлого года, во всех случаях больная получала лечение пероральными антибиотиками. За последний год пациентка похудела на 20 кг.
Объективно при поступлении отмечалась лихорадка, бледность кожных покровов, умеренные отеки до уровня голеностопа. При осмотре по системам и органам обнаружено пальпируемое уплотнение в правой поясничной области, дыхание в подреберной области справа приглушено. Первичные диагностические мероприятия указаны в таблице 1. По результатам посева мочи и мокроты зафиксирован рост Proteus mirabilis с чувствительностью к цефалоспоринам, хинолонам, аминогликозидам и карабпенемам. Выделение одного микроорганизма с одним спектром чувствительности заставило нас предполагать наличие единого источника инфекции (вероятно, в мочевых путях). Было назначено внутривенное введение соответствующих антибиотиков.
Таблица 1. Результаты первичных лабораторных обследований
На компьютерной томографии брюшной и грудной полости определяется увеличенная в размерах правая почка с обструктивным конкрементом. В районе верхнего полюса почки имелся дефект, что можно было расценивать как прорвавшийся абсцесс с излитием содержимого в перинефральную клетчатку (рисунок 1). Прорвавшийся абсцесс также задействовал нижнюю поверхность правой доли печени с инвазией в паренхиму (рисунок 2). Помимо этого, наблюдалась инвазия в грудную полость (рисунки 3а и 3b). По рекомендации уролога после ДТПА-ренографии и подтверждения отсутствия функции органа было принято решение о проведении нефрэктомии.
 Рисунок 1. Увеличенная в размерах правая почка с обструктивным конкрементом
Рисунок 1. Увеличенная в размерах правая почка с обструктивным конкрементом Рисунок 2. Инвазия увеличенной почки через нижнюю поверхность печени
Рисунок 2. Инвазия увеличенной почки через нижнюю поверхность печени Рисунок 3. (а) прохождение правой почки в грудную полость, (b) прохождение разорвавшегося абсцесса в правую грудную полость
Рисунок 3. (а) прохождение правой почки в грудную полость, (b) прохождение разорвавшегося абсцесса в правую грудную полостьПациентке выполнена радикальная нефрэктомия; выделена увеличенная правая почка размерами 12 см х 8 см х 6 см с бугристой поверхностью (рисунок 4). При исследовании макропрепарата отмечается дилатация чашечек с сливкообразным желтоватым гнойным содержимым. Определенные участки органа, в частности нижний полюс, имеют желтую окраску (рисунок 5). При ревизии забрюшинного пространства отмечается отечность перинефральной клетчатки. На нижней поверхности печени определялся крупный дефект (рисунок 6). На нижней поверхности правой доли печени – гнойный налет. Над печенью, в правой половине диафрагмы определялся еще один дефект со скоплением гноя в плевральной полости (рисунок 7). При гистологическом исследовании препарата печени обнаружены пенистые макрофаги с липидными включениями и небольшое количество гигантских клеток, что говорит в пользу диагноза «ксантогранулематозный пиелонефрит» (рисунок 8). При проведении рутинного иммуногистохимического исследования отмечается экспрессия CD68. Реакции с моноклональными антителами не отмечено.
 Рисунок 4. Макропрепарат почки
Рисунок 4. Макропрепарат почки Рисунок 5. При исследовании макропрепарата отмечается массивный некроз, желтое окрашивание ткани органа особенно в области нижнего полюса
Рисунок 5. При исследовании макропрепарата отмечается массивный некроз, желтое окрашивание ткани органа особенно в области нижнего полюса Рисунок 6. Дефект на нижней поверхности печени
Рисунок 6. Дефект на нижней поверхности печени Рисунок 7. Дефект диафрагмы, выявленный во время операции
Рисунок 7. Дефект диафрагмы, выявленный во время операции Рисунок 8. На микропрепарате большое количество пенистых гистиоцитов с липидными включениями
Рисунок 8. На микропрепарате большое количество пенистых гистиоцитов с липидными включениямиПациентке выполнена нефрэктомия, проведена тщательная санация околопочечной клетчатки и подпеченочного пространства, выполнено ушивание дефекта диафрагмы, в брюшную полость установлен внешний дренаж. Пациентка выписана в удовлетворительном состоянии на 7-е сутки после операции. При контрольном визите через месяц температура тела была нормальной, пациентка набрала вес и чувствовала себя хорошо.
Обсуждение
Ксантогранулематозный пиелонефрит – редкое заболевание, наблюдающееся примерно в 1% случаев всех острых пиелонефритов, как правило, при рецидивирующем течении ИМП и наличии обструкции почки конкрементом [3]. Состоянии впервые описано Schlangenhaufer [4]. Начальные проявления могут быть как системными, так и местными, и часто мимикрируют под неопластические процессы в почке, от чего должны быть строго дифференцированы на этапе диагностики [5]. Как правило, почка увеличена в размерах, часто имеются признаки обструкции мочеточника (конкрементом, стриктурой и т.д.). Отмечаются единичные или множественные апостемы. Типичным считается центральный некроз и образование абсцесса, что и наблюдалось у нашей пациентки.
Вовлечение перинефральной клетчатки, сходное с тем, что обнаружено в представленном клиническом случае, отмечается во многих тяжелых случаях [6]. Гистологически заболевание проявляется появлением пенистых гистиоцитов с липидными включениями. Иногда образуется гранулемы [7]. Гранулемы образуются также при почечном саркоидозе, но почечный саркоидоз редко манифестирует в виде ксантогранулематозного пиелонефрита [8]. Такие ксантоматозные гистиоциты экспрессируют CD68, в то время как клетки почечноклеточной карциномы экспрессируют CD10 [8]. Выделяют три стадии ксантогранулематозного пиелонефрита: стадия I – процесс ограничен почечной паренхимой, стадия II – вовлечение периренального пространства, стадия III – вовлечение параренального пространства [5].
Распространение процесса за пределы параренального пространства описываются крайне редко и касаются прилежащих органов: надпочечников, толстой кишки, поджелудочной железы, брюшной стенки. Такие случаи могут привести к кишечной непроходимости, ишемическому колиту, кожно-лоханочной или почечно-толстокишечной фистуле [2, 9, 10, 11]. Ксантогранулематозный пиелонефрит имеет множество других вариантов атипичных проявлений. Обычно он мимикрирует под почечно-клеточную карциному [12]. Образование массивного абсцесса, его деструктивная инвазия в печень и в правую плевральную полость – крайне редкое осложнение, еще не описанное в литературе. Наш случай – первый, описывающий ксантогранулематозный пиелонефрит с инвазией во внебрюшинные органы.
Выводы
Ксантогранулематозный пиелонефрит – крайне редкая форма пиелонефрита со склонностью инвазии в прилегающие паранефральные структуры и органы. Случаи инвазии в печень или грудную полость до сегодняшнего дня не были описаны в литературе.
Мы представили нетипично протекающий ксантогранулематозный пиелонефрит и его успешное лечение путем выполнения нефрэктомии, установки дренажа и ушивания дефекта диафрагмы.
Список литературы
- Craig WD, Wagner BJ, Travis MD. Pyelonephritis: Radiologic-pathologic review. Radiographics. 2008;28:255–77. [PubMed][Google Scholar]
- Fallatah A, Tarakji M, Amuesi J. Xanthogranulomatous pyelonephritis: A retrospective study of 10 cases and review of the literature. Saudi J Kidney Dis Transpl. 2001;12:520–4. [PubMed][Google Scholar]
- Eastham J, Ahlering T, Skinner E. Xanthogranulomatous pyelonephritis: Clinical findings and surgical considerations. Urology. 1994;43:295–9. [PubMed][Google Scholar]
- Schlangenhaufer F. Uber eingentumiche staphylomykosen der nieren and des pararennalen bindewebes. Frankf Z Pathol. 1916;19:139–48. [Google Scholar]
- Malek RS, Elder JS. Xanthogranulomatous pyelonephritis: A critical analysis of 26 cases and of the literature. J Urol. 1978;119:589–93. [PubMed][Google Scholar]
- Parsons MA, Harris SC, Longstaff AJ, Grainger RG. Xanthogranulomatous pyelonephritis: A pathological, clinical and aetiological analysis of 87 cases. Diagn Histopathol. 1983;6:203–19. [PubMed][Google Scholar]
- Li L, Parwani AV. Xanthogranulomatous pyelonephritis. Arch Pathol Lab Med. 2011;135:671–4. [PubMed][Google Scholar]
- Froehner M, Meinhardt M, Parmentier S, Hugo C, Wirth MP. Renal sarcoidosis mimicking xanthogranulomatous pyelonephritis. Urology. 2016;97:e19–e20. [PubMed][Google Scholar]
- Antonakopoulos GN, Chapple CR, Newman J, Crocker J, Tudway DC, O’Brien JM, et al. Xanthogranulomatous pyelonephritis. A reappraisal and immunohistochemical study. Arch Pathol Lab Med. 1988;112:275–81. [PubMed] [ Google Scholar]
- Su YJ, Lai YC, Chou CY, Chang WH. Ischemic colitis secondary to xanthogranulomatous pyelonephritis. Int J Infect Dis. 2009;13:e89–91. [PubMed][Google Scholar]
- Tolia BM, Iloreta A, Freed SZ, Fruchtman B, Bennet B, Newman HR. Xanthogranulomatous pyelonephritis: Detailed analysis of 29 cases and a brief discussion of atypical presentations. J Urol. 1981;126:437–42. [PubMed][Google Scholar]
- Inouye BM, Chiang G, Newbury RO, Holmes N. Adolescent xanthogranulomatous pyelonephritis mimicking renal cell carcinoma on urine cytology: An atypical presentation. Urology. 2013;81:885–7. [PubMed][Google Scholar]





