4714
14 Сентября 2021
Авторское право © 2019, M. Piels, T. Faes, J. Vainer (
doi.org)
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
М. Пиельс, Т. Фейс, Д. Вайнер
BMC Cardiovascular Disorders201919:28
Аннотация
Обоснование
Обструктивная ишемическая болезнь сердца обнаруживается приблизительно у 97% пациентов с инфарктом миокарда с подъемом сегмента ST и у 92% пациентов с инфарктом миокарда без подъема ST (Bainey KR, Welsh RC, Alema...
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
М. Пиельс, Т. Фейс, Д. Вайнер
BMC Cardiovascular Disorders201919:28
Аннотация
Обоснование
Обструктивная ишемическая болезнь сердца обнаруживается приблизительно у 97% пациентов с инфарктом миокарда с подъемом сегмента ST и у 92% пациентов с инфарктом миокарда без подъема ST (Bainey KR, Welsh RC, Alema...
Авторское право © 2019, M. Piels, T. Faes, J. Vainer (
doi.org)
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
М. Пиельс, Т. Фейс, Д. Вайнер
BMC Cardiovascular Disorders201919:28
Аннотация
Обоснование
Обструктивная ишемическая болезнь сердца обнаруживается приблизительно у 97% пациентов с инфарктом миокарда с подъемом сегмента ST и у 92% пациентов с инфарктом миокарда без подъема ST (Bainey KR, Welsh RC, Alemayehu W, Westerhout CM, Traboulsi D, Anderson T, et al. Int J Cardiol 264: 12–17, 2018). Недавние исследования показали, что инфаркт миокарда без обструктивного коронарного атеросклероза (ИМБОКА) также связан с риском развития нежелательных явлений в отдаленной перспективе (Bainey KR, Welsh RC, Alemayehu W, Westerhout CM, Traboulsi D, Anderson T, et al. Int J Cardiol 264: 12–17, 2018). Следующий случай иллюстрирует, что нежелательные явления на фоне ИМБОКА могут развиться и в краткосрочной перспективе (в зависимости от лежащего в основе механизма).
Описание клинического случая
Мужчина европеоидной расы 49 лет без особенностей в анамнезе был направлен в наше отделение неотложной кардиологии с острой болью в грудной клетке. На снятой в машине скорой помощи ЭКГ был зарегистрирован экстремально высокий подъем сегмента ST в переднелатеральных отделах («кошачья спинка»), полностью разрешившийся по прибытии в стационар. При проведении коронарной ангиографии обструктивной ишемической болезни сердца выявлено не было. Была начата консервативная (медикаментозная) терапия, и пациента выписали. Через два дня у него возник повторный приступ ишемии сердца с фибрилляцией желудочков. При коронарной ангиографии изменений по сравнению с предыдущим эпизодом обнаружено не было. При поступлении в ОРИТ состояние пациента постепенно ухудшалось, что в конечном итоге привело к его смерти. При патологоанатомическом исследовании значимых атеросклеротических изменений выявлено не было. Был обнаружен крупный очаг инфаркта миокарда, вероятно вызванный преходящей окклюзией основного ствола левой коронарной артерии.
Выводы
При ИМБОКА различают несколько патофизиологических механизмов, в данном случае наиболее вероятным из них является вазоспазм. ИМБОКА связан с повышением общей летальности и риска желудочковой аритмии. Поэтому если невозможно объяснить несоответствие между подъемами сегмента ST (инфарктом миокарда с подъемом сегмента ST) и отсутствием значимой патологии коронарных сосудов, следует подумать о проведении дополнительных исследований.
Ключевые слова
Обструктивная ишемическая болезнь сердца обнаруживается приблизительно у 97% пациентов с инфарктом миокарда с подъемом сегмента ST и у 92% пациентов с инфарктом миокарда без подъема сегмента ST [1]. Последние исследования показали, что инфаркт миокарда без обструктивного коронарного атеросклероза (ИМБОКА) также связан с риском развития нежелательных явлений в отдаленной перспективе [1]. Описанный случай иллюстрирует, что ИМБОКА может быть связан также и с нежелательными явлениями в ближайшей перспективе и может потребовать дальнейшего обследования пациента с целью выяснения патогенетического механизма.
Описание клинического случая
Мужчина европеоидной расы 49 лет без особенностей в анамнезе и не имевший ранее жалоб на боли в грудной клетке (единственным известным фактором риска сердечно-сосудистых заболеваний было курение) был направлен в наше отделение неотложной кардиологии с острой болью в грудной клетке, возникшей при физической нагрузке. На снятой в машине скорой помощи ЭКГ был зарегистрирован экстремально высокий подъем сегмента ST в переднелатеральных отделах («кошачья спинка»), полностью разрешившийся по прибытии в стационар (Рис. 1).
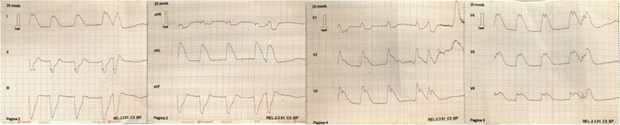 Рисунок 1. Запись экстремально высоких подъемов сегмента ST во время первого приступа, сделанная в машине скорой помощи
Рисунок 1. Запись экстремально высоких подъемов сегмента ST во время первого приступа, сделанная в машине скорой помощи
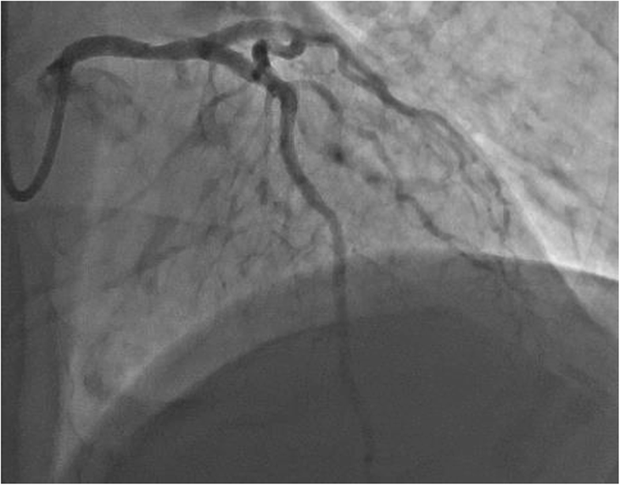 Рисунок 2. Коронарная ангиография основного ствола левой коронарной артерии (СтЛКА)
Рисунок 2. Коронарная ангиография основного ствола левой коронарной артерии (СтЛКА)
В стационаре пациент немедленно поступил в катетеризационную лабораторию для экстренной коронарографии, на которой не было выявлено значимых патологических изменений. В области бифуркации между СтЛКА и левой передней нисходящей артерией (ЛПНА) были видны неровности стенки, что могло быть признаком или небольшого расслоения, или зашедшего тромба (рис. 2). После этого была продолжена двухкомпонентная антиагрегантная терапия. В течение последующих двух дней у пациента отсутствовали жалобы и признаки аритмии. При ультразвуковом исследовании нарушения движения стенок в области, кровоснабжаемой ЛКА и ЛПНА, и значимой патологии клапанов обнаружено не было, фракция выброса ЛЖ составила 50%. Пациент получал двухкомпонентную антиагрегантную терапию, статины и ингибиторы АПФ. Кроме того, был начат прием бета-блокаторов, но его пришлось прекратить из-за развития симптоматической брадикардии. Пациент был выписан через три дня после развития клинических проявлений. Контрольный амбулаторный прием был назначен через две недели после выписки. К сожалению, после выписки пациент снова начал курить и отказался от приема лекарств.
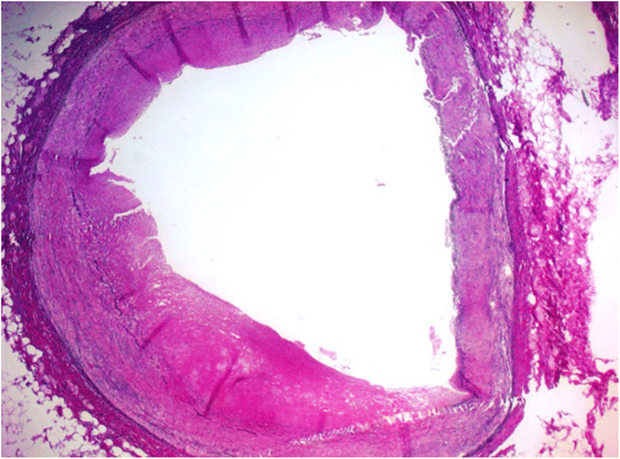 Рисунок 3. Микроскопическое исследование показало 30–40% окклюзию СтЛКА
Рисунок 3. Микроскопическое исследование показало 30–40% окклюзию СтЛКА
Через два дня пациент поступил в отделение неотложной кардиологии после проведения реанимации по поводу коллапса, вызванного фибрилляцией желудочков. Время от начала приступа до прибытия скорой помощи составило приблизительно 8 минут. ЭКГ в машине скорой помощи снова показала выраженные подъемы сегмента ST, которые полностью разрешились по прибытии в больницу. По прибытии у пациента также полностью восстановилось спонтанное кровообращение. В неотложном порядке была выполнена коронарография, которая показала отсутствие изменений по сравнению с результатами проведенной несколькими днями ранее коронарографии и не выявила очевидной причины фибрилляции желудочков. Сначала был выбран консервативный подход, и пациент поступил в ОРИТ. Внутрисосудистое ультразвуковое исследование СтЛКА отложили до купирования неврологической симптоматики.
После поступления в ОРИТ у пациента развилась желудочковая аритмия с отсутствием сердечного выброса. Попытки восстановления сердечного выброса оказались безуспешными, в связи с чем была имплантирована система венозно-артериальной экстракорпоральной поддержки жизненных функций. Повторное ультразвуковое исследование после установки системы венозно-артериальной экстракорпоральной поддержки жизненных функций показало ухудшение систолической функции ЛЖ (ФВ 10%), при этом в области, кровоснабжаемой правой коронарной артерией (ПКА), наблюдались лишь незначительные движения стенки. Это объяснили оглушением после реанимационных мероприятий и имплантации системы экстракорпоральной поддержки жизненных функций. В течение следующих нескольких дней систолическая функция левого желудочка постепенно улучшилась до такой степени, что систему экстракорпоральной поддержки жизненных функций можно было удалить. С целью предотвращения желудочковой аритмии и возможного спазма в дальнейшем выполнили ЧКА участка СтЛКА, на котором по данным ангиографии были незначительные патологические изменения. К сожалению, неврологический статус пациента не улучшился, и через 1 месяц пациент умер. Было получено разрешение на проведение аутопсии (таблица 1).
Таблица 1. Хронология
Результаты патологоанатомического исследования
Упомянутый выше случай заставил нас задуматься о том, что послужило причиной настолько выраженных клинических проявлений у данного мужчины, не имевшего значительных отклонений по результатам коронарографии. Вероятно ли, что было пропущено существенное повреждение, у пациента был коронароспазм, или существует другое объяснение?
Макроскопически коронарные артерии были проходимы, без существенных атеросклеротических изменений. Участок сосуда со стентом, установленным в СтЛКА, по всей видимости, тоже был проходим. При проведении лактатдегидрогеназной макрореакции (ЛДГ) весь левый желудочек, кроме задней стенки, обесцветился. Этот результат указывает на рубцовые и атрофические изменения перегородки, передней и латеральной стенки, что говорит об обширном инфаркте миокарда после окклюзии СтЛКА. Поскольку стентированный участок сосуда был проходим, инфаркт, возможно, произошел до установки стента и являлся наиболее вероятной причиной фибрилляции желудочков во время приступа.
Микроскопическое исследование сердца выявило обширный трансмуральный инфаркт на протяжении всего левого желудочка с погибшими кардиомиоцитами, макрофагами, сидерофагами, а также с пролиферацией фибробластов, которая является признаком начинающегося фиброза (рис. 4). Эти находки соответствуют инфаркту миокарда, произошедшему несколько недель назад (связанному с ишемией или во время реанимации, или до нее). В правом желудочке были обнаружены лишь небольшие фокальные ишемические изменения с зонами живого миокарда. При детальном исследовании СтЛКА в стентированном участке была обнаружена стабильная атероматозная бляшка с 30–40% окклюзией коронарной артерии и углублениями в стенке, связанными с наличием стента (рис. 3). В остальных коронарных артериях, аорте и сонных артериях были обнаружены только минимальные изменения без значимых окклюзий.
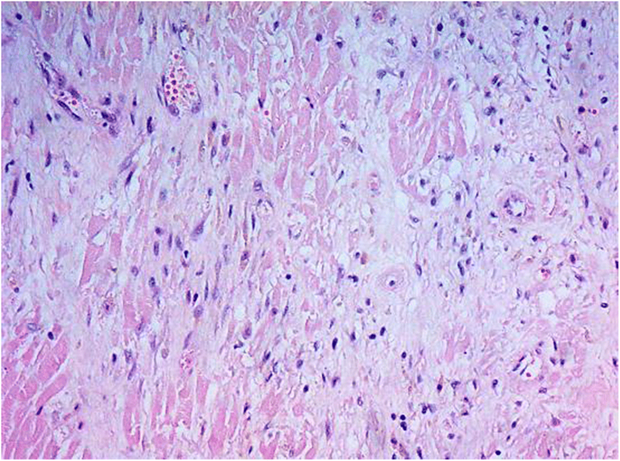 Рисунок 4. Микроскопическое исследование показало наличие погибших кардиомиоцитов с пролиферацией фибробластов, а также присутствие макрофагов и сидерофагов
Рисунок 4. Микроскопическое исследование показало наличие погибших кардиомиоцитов с пролиферацией фибробластов, а также присутствие макрофагов и сидерофагов
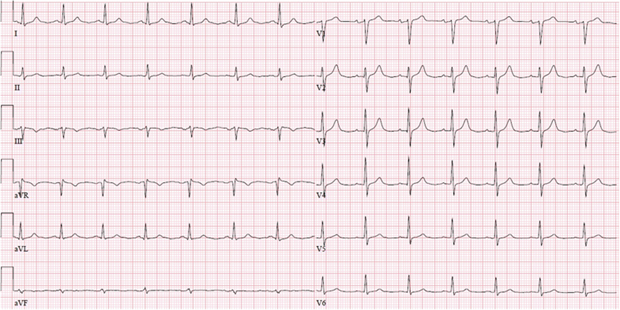 Рисунок 5. ЭКГ, записанная во время первого приступа в стационаре после разрешения подъемов сегмента ST
Рисунок 5. ЭКГ, записанная во время первого приступа в стационаре после разрешения подъемов сегмента ST
Обсуждение и выводы
Данный случай является крайним примером ИМБОКА (инфаркта миокарда без обструктивного коронарного атеросклероза). При патологоанатомическом исследовании были обнаружены явные признаки атеросклеротических изменений в СтЛКА и обширный инфаркт там, где при ангиографии не визуализировалось значимых патологических изменений. Не было найдено признаков миокардита или других объяснений быстрого ухудшения состояния пациента. При ИМБОКА различают несколько патофизиологических механизмов [2], в данном случае наиболее вероятным из них является вазоспазм.
Эти экстремальные клинические проявления можно объяснить коронароспазмом, как было показано в предыдущих сообщениях о случаях, где обширные инфаркты были связаны со спазмом СтЛКА [3, 4]. Экстремально высокие подъемы в нашем случае хорошо согласуются со спазмом или СтЛКА, или ЛПНА и огибающей ветви. В данном случае более детальные функциональные исследования (например, с провокацией спазма) могли бы дать дополнительную информацию на более раннем этапе. Однако эти исследования не являются (и не должны являться) рутинными и не выполняются всем пациентам. Тем не менее, можно рассмотреть возможность упрощенного назначения этих исследований у пациентов с выраженными изменениями на ЭКГ или отклонениями в биохимическом анализе крови при отсутствии явных отклонений по результатам ангиографии.
Другим возможным объяснением ИМБОКА может быть разрыв эксцентрической бляшки, хотя результаты патологоанатомического исследования не подтвердили эту гипотезу. Несмотря на то, что при проведении ангиографии не было обнаружено значимых отклонений, патологоанатомическое исследование показало наличие 30–40% окклюзии СтЛКА после стентирования.
Хотя основная часть пациентов с инфарктом миокарда страдают тяжелой ишемической болезнью сердца, у значительной части пациентов не обнаруживается существенных патологических изменений коронарных сосудов (у 8,8% пациентов с инфарктом миокарда без подъема сегмента ST [2] и приблизительно у 3% с инфарктом миокарда с подъемом сегмента ST [5]). В одном из исследований у пациентов с ИМБОКА было продемонстрировано увеличение распространенности желудочковой аритмии в период нахождения в стационаре до 13,8% [6], особенно у пациентов с подъемами сегмента ST и у пациентов с трансмуральным накоплением контраста при МРТ сердца с отсроченным контрастированием гадолинием. Кроме того, необструктивная ишемическая болезнь сердца связана с повышением общей одногодичной летальности (хотя это обусловлено в основном более высокой летальностью от причин, не связанных с сердечно-сосудистыми заболеваниями) [5].
В заключение следует сказать, что инфаркт миокарда без обструктивного коронарного атеросклероза связан с повышением общей летальности и риска желудочковой аритмии. Поэтому если нет удовлетворительного объяснения несоответствию между подъемами сегмента ST (инфарктом миокарда с подъемом сегмента ST) и отсутствием значимой патологии коронарных сосудов, следует подумать о проведении дополнительных исследований.
Список использованной литературы
Перевод на русский язык научной статьи осуществлен в соответствии с условиями открытой лицензии Creative Commons Attributions (CC BY) ( Creative Commons — Attribution 4.0 International — CC BY 4.0)
М. Пиельс, Т. Фейс, Д. Вайнер
BMC Cardiovascular Disorders201919:28
Аннотация
Обоснование
Обструктивная ишемическая болезнь сердца обнаруживается приблизительно у 97% пациентов с инфарктом миокарда с подъемом сегмента ST и у 92% пациентов с инфарктом миокарда без подъема ST (Bainey KR, Welsh RC, Alemayehu W, Westerhout CM, Traboulsi D, Anderson T, et al. Int J Cardiol 264: 12–17, 2018). Недавние исследования показали, что инфаркт миокарда без обструктивного коронарного атеросклероза (ИМБОКА) также связан с риском развития нежелательных явлений в отдаленной перспективе (Bainey KR, Welsh RC, Alemayehu W, Westerhout CM, Traboulsi D, Anderson T, et al. Int J Cardiol 264: 12–17, 2018). Следующий случай иллюстрирует, что нежелательные явления на фоне ИМБОКА могут развиться и в краткосрочной перспективе (в зависимости от лежащего в основе механизма).
Описание клинического случая
Мужчина европеоидной расы 49 лет без особенностей в анамнезе был направлен в наше отделение неотложной кардиологии с острой болью в грудной клетке. На снятой в машине скорой помощи ЭКГ был зарегистрирован экстремально высокий подъем сегмента ST в переднелатеральных отделах («кошачья спинка»), полностью разрешившийся по прибытии в стационар. При проведении коронарной ангиографии обструктивной ишемической болезни сердца выявлено не было. Была начата консервативная (медикаментозная) терапия, и пациента выписали. Через два дня у него возник повторный приступ ишемии сердца с фибрилляцией желудочков. При коронарной ангиографии изменений по сравнению с предыдущим эпизодом обнаружено не было. При поступлении в ОРИТ состояние пациента постепенно ухудшалось, что в конечном итоге привело к его смерти. При патологоанатомическом исследовании значимых атеросклеротических изменений выявлено не было. Был обнаружен крупный очаг инфаркта миокарда, вероятно вызванный преходящей окклюзией основного ствола левой коронарной артерии.
Выводы
При ИМБОКА различают несколько патофизиологических механизмов, в данном случае наиболее вероятным из них является вазоспазм. ИМБОКА связан с повышением общей летальности и риска желудочковой аритмии. Поэтому если невозможно объяснить несоответствие между подъемами сегмента ST (инфарктом миокарда с подъемом сегмента ST) и отсутствием значимой патологии коронарных сосудов, следует подумать о проведении дополнительных исследований.
Ключевые слова
- ИМБОКА
- Инфаркт миокарда с подъемом сегмента ST
- Подъем сегмента ST в виде «кошачьей спинки»
- Коронароспазм
- Сообщение о клиническом случае
Обструктивная ишемическая болезнь сердца обнаруживается приблизительно у 97% пациентов с инфарктом миокарда с подъемом сегмента ST и у 92% пациентов с инфарктом миокарда без подъема сегмента ST [1]. Последние исследования показали, что инфаркт миокарда без обструктивного коронарного атеросклероза (ИМБОКА) также связан с риском развития нежелательных явлений в отдаленной перспективе [1]. Описанный случай иллюстрирует, что ИМБОКА может быть связан также и с нежелательными явлениями в ближайшей перспективе и может потребовать дальнейшего обследования пациента с целью выяснения патогенетического механизма.
Описание клинического случая
Мужчина европеоидной расы 49 лет без особенностей в анамнезе и не имевший ранее жалоб на боли в грудной клетке (единственным известным фактором риска сердечно-сосудистых заболеваний было курение) был направлен в наше отделение неотложной кардиологии с острой болью в грудной клетке, возникшей при физической нагрузке. На снятой в машине скорой помощи ЭКГ был зарегистрирован экстремально высокий подъем сегмента ST в переднелатеральных отделах («кошачья спинка»), полностью разрешившийся по прибытии в стационар (Рис. 1).
 Рисунок 1. Запись экстремально высоких подъемов сегмента ST во время первого приступа, сделанная в машине скорой помощи
Рисунок 1. Запись экстремально высоких подъемов сегмента ST во время первого приступа, сделанная в машине скорой помощи Рисунок 2. Коронарная ангиография основного ствола левой коронарной артерии (СтЛКА)
Рисунок 2. Коронарная ангиография основного ствола левой коронарной артерии (СтЛКА)В стационаре пациент немедленно поступил в катетеризационную лабораторию для экстренной коронарографии, на которой не было выявлено значимых патологических изменений. В области бифуркации между СтЛКА и левой передней нисходящей артерией (ЛПНА) были видны неровности стенки, что могло быть признаком или небольшого расслоения, или зашедшего тромба (рис. 2). После этого была продолжена двухкомпонентная антиагрегантная терапия. В течение последующих двух дней у пациента отсутствовали жалобы и признаки аритмии. При ультразвуковом исследовании нарушения движения стенок в области, кровоснабжаемой ЛКА и ЛПНА, и значимой патологии клапанов обнаружено не было, фракция выброса ЛЖ составила 50%. Пациент получал двухкомпонентную антиагрегантную терапию, статины и ингибиторы АПФ. Кроме того, был начат прием бета-блокаторов, но его пришлось прекратить из-за развития симптоматической брадикардии. Пациент был выписан через три дня после развития клинических проявлений. Контрольный амбулаторный прием был назначен через две недели после выписки. К сожалению, после выписки пациент снова начал курить и отказался от приема лекарств.
 Рисунок 3. Микроскопическое исследование показало 30–40% окклюзию СтЛКА
Рисунок 3. Микроскопическое исследование показало 30–40% окклюзию СтЛКАЧерез два дня пациент поступил в отделение неотложной кардиологии после проведения реанимации по поводу коллапса, вызванного фибрилляцией желудочков. Время от начала приступа до прибытия скорой помощи составило приблизительно 8 минут. ЭКГ в машине скорой помощи снова показала выраженные подъемы сегмента ST, которые полностью разрешились по прибытии в больницу. По прибытии у пациента также полностью восстановилось спонтанное кровообращение. В неотложном порядке была выполнена коронарография, которая показала отсутствие изменений по сравнению с результатами проведенной несколькими днями ранее коронарографии и не выявила очевидной причины фибрилляции желудочков. Сначала был выбран консервативный подход, и пациент поступил в ОРИТ. Внутрисосудистое ультразвуковое исследование СтЛКА отложили до купирования неврологической симптоматики.
После поступления в ОРИТ у пациента развилась желудочковая аритмия с отсутствием сердечного выброса. Попытки восстановления сердечного выброса оказались безуспешными, в связи с чем была имплантирована система венозно-артериальной экстракорпоральной поддержки жизненных функций. Повторное ультразвуковое исследование после установки системы венозно-артериальной экстракорпоральной поддержки жизненных функций показало ухудшение систолической функции ЛЖ (ФВ 10%), при этом в области, кровоснабжаемой правой коронарной артерией (ПКА), наблюдались лишь незначительные движения стенки. Это объяснили оглушением после реанимационных мероприятий и имплантации системы экстракорпоральной поддержки жизненных функций. В течение следующих нескольких дней систолическая функция левого желудочка постепенно улучшилась до такой степени, что систему экстракорпоральной поддержки жизненных функций можно было удалить. С целью предотвращения желудочковой аритмии и возможного спазма в дальнейшем выполнили ЧКА участка СтЛКА, на котором по данным ангиографии были незначительные патологические изменения. К сожалению, неврологический статус пациента не улучшился, и через 1 месяц пациент умер. Было получено разрешение на проведение аутопсии (таблица 1).
Таблица 1. Хронология
Результаты патологоанатомического исследования
Упомянутый выше случай заставил нас задуматься о том, что послужило причиной настолько выраженных клинических проявлений у данного мужчины, не имевшего значительных отклонений по результатам коронарографии. Вероятно ли, что было пропущено существенное повреждение, у пациента был коронароспазм, или существует другое объяснение?
Макроскопически коронарные артерии были проходимы, без существенных атеросклеротических изменений. Участок сосуда со стентом, установленным в СтЛКА, по всей видимости, тоже был проходим. При проведении лактатдегидрогеназной макрореакции (ЛДГ) весь левый желудочек, кроме задней стенки, обесцветился. Этот результат указывает на рубцовые и атрофические изменения перегородки, передней и латеральной стенки, что говорит об обширном инфаркте миокарда после окклюзии СтЛКА. Поскольку стентированный участок сосуда был проходим, инфаркт, возможно, произошел до установки стента и являлся наиболее вероятной причиной фибрилляции желудочков во время приступа.
Микроскопическое исследование сердца выявило обширный трансмуральный инфаркт на протяжении всего левого желудочка с погибшими кардиомиоцитами, макрофагами, сидерофагами, а также с пролиферацией фибробластов, которая является признаком начинающегося фиброза (рис. 4). Эти находки соответствуют инфаркту миокарда, произошедшему несколько недель назад (связанному с ишемией или во время реанимации, или до нее). В правом желудочке были обнаружены лишь небольшие фокальные ишемические изменения с зонами живого миокарда. При детальном исследовании СтЛКА в стентированном участке была обнаружена стабильная атероматозная бляшка с 30–40% окклюзией коронарной артерии и углублениями в стенке, связанными с наличием стента (рис. 3). В остальных коронарных артериях, аорте и сонных артериях были обнаружены только минимальные изменения без значимых окклюзий.
 Рисунок 4. Микроскопическое исследование показало наличие погибших кардиомиоцитов с пролиферацией фибробластов, а также присутствие макрофагов и сидерофагов
Рисунок 4. Микроскопическое исследование показало наличие погибших кардиомиоцитов с пролиферацией фибробластов, а также присутствие макрофагов и сидерофагов Рисунок 5. ЭКГ, записанная во время первого приступа в стационаре после разрешения подъемов сегмента ST
Рисунок 5. ЭКГ, записанная во время первого приступа в стационаре после разрешения подъемов сегмента STОбсуждение и выводы
Данный случай является крайним примером ИМБОКА (инфаркта миокарда без обструктивного коронарного атеросклероза). При патологоанатомическом исследовании были обнаружены явные признаки атеросклеротических изменений в СтЛКА и обширный инфаркт там, где при ангиографии не визуализировалось значимых патологических изменений. Не было найдено признаков миокардита или других объяснений быстрого ухудшения состояния пациента. При ИМБОКА различают несколько патофизиологических механизмов [2], в данном случае наиболее вероятным из них является вазоспазм.
Эти экстремальные клинические проявления можно объяснить коронароспазмом, как было показано в предыдущих сообщениях о случаях, где обширные инфаркты были связаны со спазмом СтЛКА [3, 4]. Экстремально высокие подъемы в нашем случае хорошо согласуются со спазмом или СтЛКА, или ЛПНА и огибающей ветви. В данном случае более детальные функциональные исследования (например, с провокацией спазма) могли бы дать дополнительную информацию на более раннем этапе. Однако эти исследования не являются (и не должны являться) рутинными и не выполняются всем пациентам. Тем не менее, можно рассмотреть возможность упрощенного назначения этих исследований у пациентов с выраженными изменениями на ЭКГ или отклонениями в биохимическом анализе крови при отсутствии явных отклонений по результатам ангиографии.
Другим возможным объяснением ИМБОКА может быть разрыв эксцентрической бляшки, хотя результаты патологоанатомического исследования не подтвердили эту гипотезу. Несмотря на то, что при проведении ангиографии не было обнаружено значимых отклонений, патологоанатомическое исследование показало наличие 30–40% окклюзии СтЛКА после стентирования.
Хотя основная часть пациентов с инфарктом миокарда страдают тяжелой ишемической болезнью сердца, у значительной части пациентов не обнаруживается существенных патологических изменений коронарных сосудов (у 8,8% пациентов с инфарктом миокарда без подъема сегмента ST [2] и приблизительно у 3% с инфарктом миокарда с подъемом сегмента ST [5]). В одном из исследований у пациентов с ИМБОКА было продемонстрировано увеличение распространенности желудочковой аритмии в период нахождения в стационаре до 13,8% [6], особенно у пациентов с подъемами сегмента ST и у пациентов с трансмуральным накоплением контраста при МРТ сердца с отсроченным контрастированием гадолинием. Кроме того, необструктивная ишемическая болезнь сердца связана с повышением общей одногодичной летальности (хотя это обусловлено в основном более высокой летальностью от причин, не связанных с сердечно-сосудистыми заболеваниями) [5].
В заключение следует сказать, что инфаркт миокарда без обструктивного коронарного атеросклероза связан с повышением общей летальности и риска желудочковой аритмии. Поэтому если нет удовлетворительного объяснения несоответствию между подъемами сегмента ST (инфарктом миокарда с подъемом сегмента ST) и отсутствием значимой патологии коронарных сосудов, следует подумать о проведении дополнительных исследований.
Список использованной литературы
- Bainey KR, Welsh RC, Alemayehu W, Westerhout CM, Traboulsi D, Anderson T, et al. Population-level incidence and outcomes of myocardial infarction with non-obstructive coronary arteries (MINOCA): insights from the Alberta contemporary acute coronary syndrome patients invasive treatment strategies (COAPT) study. Int J Cardiol. 2018;264:12–7. ViewArticleGoogle Scholar
- Niccoli G, Scalone G, Crea F. Acute myocardial infarction with no obstructive coronary atherosclerosis: mechanisms and management. Eur Heart J. 2015;36(8):475–81. ViewArticleGoogle Scholar
- Lee CH, Seow SC, Lim YT. Lethal presentations of coronary artery spasm after an event-free period of six years following initial diagnosis. J Invasive Cardiol. 2008;20(1):E30–2. PubMedGoogle Scholar
- Jung KY, Kang TS. A case of acute myocardial infarction with ST-segment elevation in a lead augmented right vector caused by a left main coronary artery vasospasm. Korean Circ J. 2012;42(1):50–3. ViewArticleGoogle Scholar
- Planer D, Mehran R, Ohman EM, White HD, Newman JD, Xu K, et al. Prognosis of patients with non-ST-segment-elevation myocardial infarction and nonobstructive coronary artery disease: propensity-matched analysis from the acute catheterisation and urgent intervention trage strategy trial. Circ Cardiovasc Interv. 2014;7(3):285–93. ViewArticleGoogle Scholar
- Bière L, Niro M, Pouliquen H, Gourraud JB, Prunier F, Furber A, et al. Risk of ventricular arrhythmia in patients with myocardial infarction and non-obstructive coronary arteries and normal ejection fraction. World J Cardiol. 2017;9(3):268–76. ViewArticleGoogle Scholar





