Нефритический синдром: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нефритический синдром – это комплекс клинических симптомов, которые возникают в результате воспалительного поражения клубочков почек (гломерул). В патологический процесс также вовлекаются все отделы нефрона и интерстициальная ткань почки. Клубочки – это пучки мелких кровеносных сосудов, через которые кровь фильтруется в почках.
Когда клубочковая фильтрация снижается, эритроциты и крупномолекулярные белки плазмы попадают в мочу, происходит задержка солей и жидкости в организме с последующим развитием артериальной гипертензии.
При нефритическом синдроме происходит активация ренин-ангиотензиновой системы под влиянием медиаторов воспаления. Это приводит к увеличению объема внеклеточной жидкости, усилению сердечного выброса, периферическим отекам.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
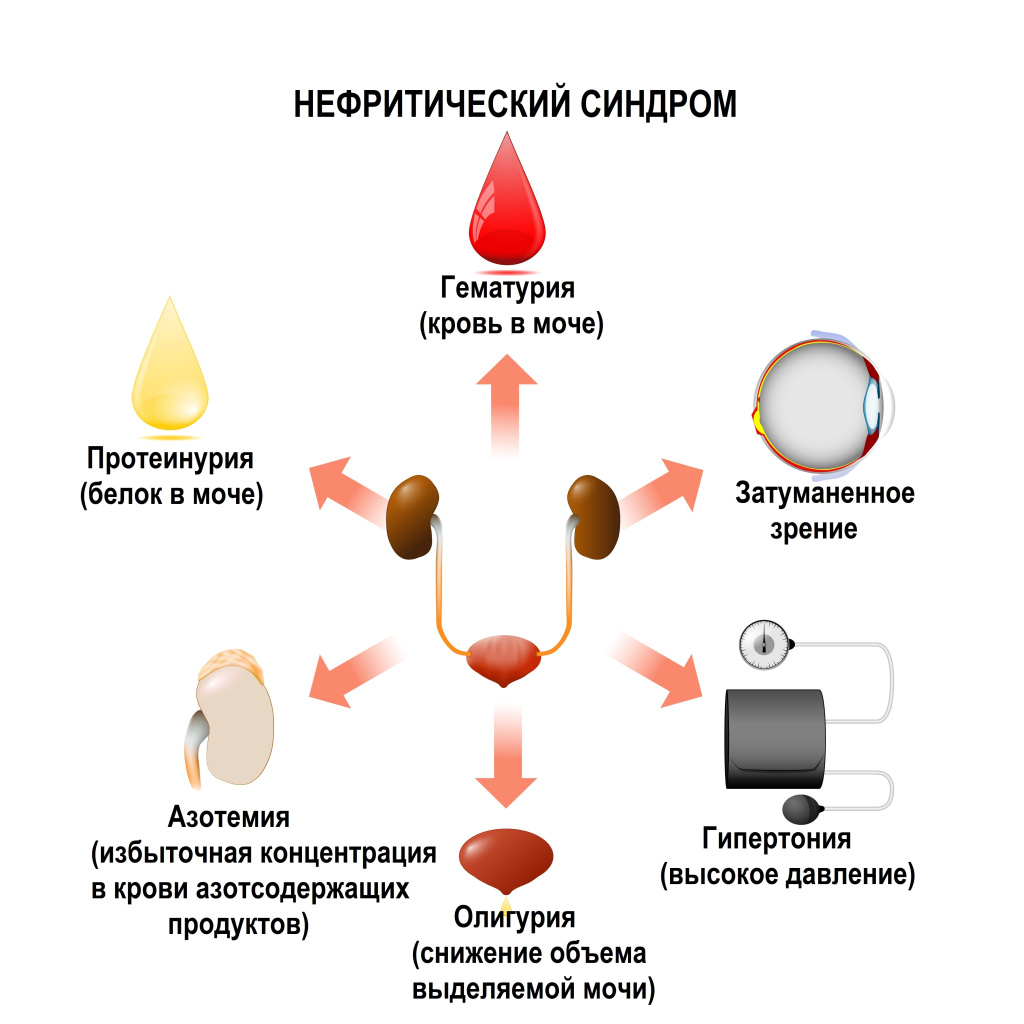
Симптомы нефритического синдрома могут быть разными у разных пациентов, однако наиболее распространенные проявления следующие:
- Гематурия – наличие крови в моче, которое может быть заметно невооруженным глазом (макрогематурия). Моча становиться розовой или темно-коричневой.
- Протеинурия – повышенное содержание белка в моче, которое может привести к появлению пенистой мочи.
- Артериальная гипертензия – высокое артериальное давление, которое часто становится трудно контролировать.
- Отеки – особенно выражены на лице и веках в утренние часы, и на нижних конечностях в течение дня.
- Олигурия – уменьшение количества выделяемой мочи, что может быть вызвано снижением фильтрационной функции почек.
- Общие симптомы – утомляемость, слабость, снижение аппетита, головная боль, иногда лихорадка. Эти симптомы указывают на общее ухудшение состояния пациента.
Важно отметить, что нефритический синдром отличается от нефротического синдрома, который также связан с почечными заболеваниями, но имеет другие механизмы развития и проявления. Воспалительное поражение сосудистых клубочков почек – отличительный признак нефритического синдрома.
Разновидности нефритического синдрома
Классификация по клиническому течению
- Острый нефритический синдром – быстрое ухудшение функции почек и развитием выраженной симптоматики.
- Хронический нефритический синдром (хронический гломерулонефрит, медленно прогрессирующая гломерулярная болезнь) – медленное прогрессирование симптомов нефрита в течение многих лет, часто приводит к хронической почечной недостаточности.
- Латентный нефритический синдром – наличие гематурии и/или протеинурии при отсутствии выраженной клинической симптоматики, обнаруживается случайно при рутинных лабораторных исследованиях.
Классификация по типу поражения гломерул
- Пролиферативный гломерулонефрит:
- диффузный пролиферативный эндокапилярный (острый инфекционный);
- экстракапиллярный (диффузный с полулуниями, быстропрогрессирующий);
- мембранозно-пролиферативный;
- мезангиально-пролиферативный (Ig нефропатия, болезнь Берже).
- С минимальными изменениями.
- Мембранозный.
- Фокально-сегментарный гломерулосклероз.
- Склерозирующий (фибропластический).
Гломерулонефриты по наличию иммунных отложений
- Иммунокомплексные (IgA-нефропатия, постинфекционный гломерулонефрит с отложениями IgG, C3 и других иммунных комплексов вызван реакцией на инфекцию.
- Неиммунокомплексные (обусловлены антителами к собственным базальным мембранам почек).
- Малоиммунное воспаление стенок преимущественно мелких сосудов (васкулиты, ассоциированные с антителами к цитоплазме нейтрофилов).
- Острый нефритический синдром при системных заболеваниях (люпус-нефрит, нефрит Шенлейн-Геноха, другие васкулиты).
- Мембранопролиферативный гломерулонефрит:
- наследственный нефрит (синдром Альпорта),
- болезнь тонких базальных мембран.
Возможные причины развития нефритического синдрома
Синдром формируется при всех вариантах гломерулонефрита.
Гломерулонефрит стрептококковой этиологии. Перенесенная инфекция, вызванная бета-гемолитическим стрептококком группы А. Основной механизм состоит в образовании иммунных комплексов, которые откладываются в почечных клубочках, вызывая воспаление. Часто развивается через 1-3 недели после стрептококковой ангины или кожной инфекции.
Другие инфекционные заболевания:
- бактериальные: инфекционный эндокардит, сепсис, пневмококковая пневмония, инфекции мочевых путей, брюшной тиф, ветряная оспа, эпидемический паротит, менингококковая инфекция и др.;
- вирусные: гепатит В и С, инфекционный мононуклеоз, эпидемический паротит, ветряная оспа, вирусы Коксаки, герпесвирусы, токсоплазмы, шистосомы, цитомегаловирус и вирус Эпштейна-Барр, коронавирус;
- паразитарные: малярия.
IgA-нефропатия. Форма хронического гломерулонефрита, характеризующаяся накоплением IgA-иммунных комплексов в клубочках. В группу риска относят подростков и молодых мужчин.
Быстропрогрессирующий гломерулонефрит. Агрессивно протекающее гломерулярное поражение, сопровождающееся формированием клеточных полулуний более чем в половине почечных клубочков. Проявляется клиникой нефритического синдрома.
Первичные заболевания почек – мезангиокапиллярный или мезангиопролиферативный гломерулонефриты, болезнь Берже и др.
Люпус-нефрит, или «волчаночный нефрит». Иммуновоспалительное заболевание почек у больных системной красной волчанкой.
Ревматологические болезни. Поражение почечных клубочков провоцируется ревматоидным артритом, системной склеродермией, дерматомиозитом. Причиной патологии также могут стать васкулиты – болезнь Шенлайна – Геноха, узелковый полиартериит, неспецифический аортоартериит.
Наследственный нефрит. Синдром Альпорта – это наследственное (генетическое) заболевание, приводящее к гломерулонефриту, при котором наблюдается нарушение функции почек.
Другие заболевания. Нефропатии при антифосфолипидном синдроме, криоглобулинемии, легочно-почечном синдроме (синдром Гудпасчера). Иногда клинико-лабораторный синдром развивается при алкогольной нефропатии.
Неинфекционное поражение почек химическими агентами. Нефротоксическое действие имеет пыльца ядовитых растений, яды насекомых, органические растворители. Иммунное воспаление клубочков в редких случаях развивается после вакцинации и введения лечебных сывороток. Токсическим влиянием также обладают эндогенные опухолевые антигены.
К каким врачам обращаться при нефритическом синдроме
При появлении симптомов пациентам рекомендуют прийти на прием к врачу-нефрологу или врачу-урологу. При появлении новых симптомов или признаков системного заболевания могут потребоваться консультации других специалистов: врача-терапевта, врача-педиатра, врача-кардиолога, врача-окулиста, врача-ревматолога и др.
Диагностика и обследования при нефритическом синдроме
При посещении врача важно предоставить полный анамнез, включая историю болезней, недавние инфекции, симптомы и возможные факторы риска. Врач проведет физикальное обследование: измерит артериальное давление, осмотрит отеки и оценит общее состояние здоровья. Для постановки диагноза могут потребоваться следующие лабораторные исследования:
- белок, разовая порция мочи (с креатинином и расчетом нормализованного по креатинину показателя);






