Боль в грудине: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
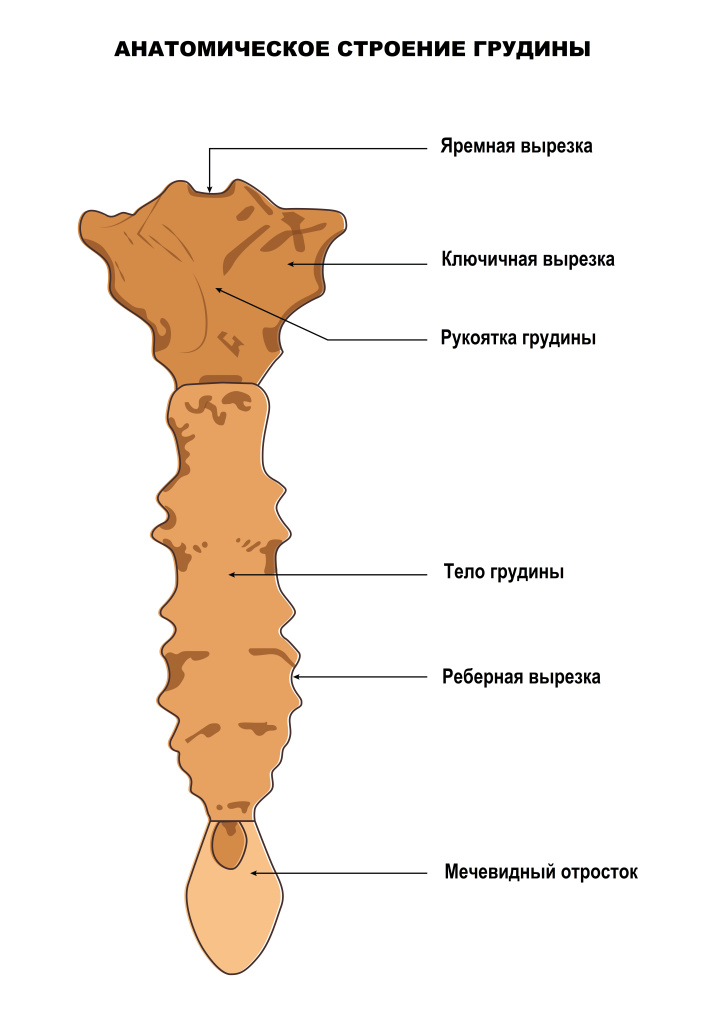
Грудина – это плоская кость, расположенная на передней поверхности грудной клетки. Она соединяется с ключицей и хрящевыми частями семи первых пар ребер. Тем самым создается грудная клетка, внутри которой расположены сердце, легкие, пищевод, мышцы и связки, а также главные кровеносные сосуды. Грудина состоит из трех сегментов: рукоятки, тела и мечевидного отростка.
Боль в области грудины может возникать у пациентов любого возраста и локализоваться по центру, слева или справа от нее. Боль может иррадиировать в другие части тела, например, спину и живот.
Разновидности боли в области грудины
Принято классифицировать два вида грудной боли:
- вертеброгенные боли – связанные с патологией позвоночника;
- невертеброгенные боли – вызванные заболеваниями сосудов и внутренних органов, а также носящие психогенный характер.
Часто очень непросто определить, что именно болит и в каком месте груди, поскольку болевой синдром может возникать рядом с проблемным участком и быть вызван защемлением нервов или воспалительным процессом, быть иррадиирующим или блуждающим.
Возможные причины боли в области грудины
Некоторые из наиболее частых причин боли в грудине и за грудиной:
- синдром Титце (костохондрит) – воспалительное поражение хрящевой части ребра (реберный хондрит) в зоне его соединения с грудиной;
- травмы и переломы грудино-ключичного сустава, ключицы, грудины;
- грудино-ключичный и грудино-реберный подвывихи, связанные с травмой или врожденной гипермобильностью;
- патология грудино-ключичного сустава, связанная с дегенеративным артритом, ревматоидным артритом, инфекционными заболеваниями и спонтанными подвывихами сустава;
- ксифодиния, или синдром болезненного/гиперчувствительного мечевидного отростка;
- фибромиалгия – хроническое заболевание, проявляющееся болью, тугоподвижностью и болезненностью мышц, сухожилий, и суставов;
- миалгия – объединяет различные виды болевых ощущений в мышцах;
- разрыв сухожилия — травма, возникающая при эксцентрическом сокращении большой грудной мышцы под значительной нагрузкой;
- период после операций – хронический болевой синдром возникает у пациентов, перенесших торакотомию;
- остеомиелит грудины – воспаление, вызванное инфекцией кости или костного мозга.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Сердечно-сосудистые причины:
- патология сердечных клапанов;
- гипертрофическая кардиомиопатия;
- ишемическая болезнь сердца, стенокардия, инфаркт миокарда;
- миокардит (вирусный, бактериальный, токсический или аллергический);
- перикардит, вызванный инфекцией, саркоидозом, ревматоидным артритом и системной красной волчанкой;
- расслоение аорты;
- амилоидоз – нарушение белкового обмена, сопровождающееся образованием и отложением в тканях патологически нерастворимого белка-амилоида;
- кардиогенный шок – резкое снижение сократительной способности сердечной мышцы, в результате чего нарушается кровоснабжение всех органов и систем.
Заболевания бронхо-легочной системы:
- бронхит, астма – напряженная, усиливается при кашле;
- легочная эмболия – острая, похожа на сердечный приступ, требуется срочная медицинская помощь;
- коллапс легкого – сопровождается сильной одышкой;
- пневмония и туберкулез – колющая, усиливающаяся при вдохе;
- легочная гипертензия – сжимающие боли за грудиной при физической нагрузке;
- легочный саркоидоз – периодические неинтенсивные боли, тяжесть в груди;
- плеврит – сопровождает каждый вдох, становится еще ощутимее при кашле;
- хроническая обструктивная болезнь легких – давящая с хрипами и кашлем;
- рак легких – нерегулярная, может сопровождаться кашлем с мокротой и кровохарканьем;
- пневмоторакс – боль, связанная с патологическим скоплением воздуха в плевральной полости, приводящим к нарушению вентиляционной функции легких и газообмена при дыхании.
Причины и типы боли в грудной клетке при проблемах с пищеварительной системой:
- гастроэзофагеальная рефлюксная болезнь – проявляется жгучей болью за грудиной и может сопровождаться астмоподобными симптомами, сухим кашлем и болью в горле;
- панкреатит – это состояние вызывает сильную, продолжительную, глубокую боль, которая иногда локализуется за грудиной;
- язвы пищевода – характерна боль за грудиной в области мечевидного отростка, усиливающаяся во время и после приема пищи;
- гастрит, язва желудка – ноющая тупая боль слева под ребрами или слева в грудине;
- отраженная боль из пищевода – спазм пищевода может быть вызван тревогой или употреблением холодной воды;
- синдром Бургаве – спонтанный разрыв всех слоев стенки пищевода, сопровождающийся резкой болью в грудине непосредственно под мечевидным отростком.
Боль в груди может ощущаться во время панических атак и при межреберной невралгии, для которой характерны щемящие ощущения по центру грудины. У женщин провоцировать болезненные состояния могут заболевания молочных желез и циклические изменения гормонального фона.
В очень серьезных случаях боль в грудине может быть результатом опухоли грудной клетки, рака молочной железы, лимфомы, рака кости, рака кожи.
Женщины часто испытывают дискомфорт в области грудины во время беременности. Его может вызывать:
- давление растущего плода на диафрагму;
- увеличение молочных желез и сжатие зоны легких;стресс по причине грядущих изменений в жизни и родов.
После рождения ребенка неприятные ощущения в груди обычно проходят без какого-либо лечения. Если же они сохраняются, необходимо пройти медицинское обследование.
К каким врачам обращаться при появлении боли в области грудины
Определение причин боли в грудине следует начинать с визита к врачу-терапевту. Если есть проблемы с бронхо-легочной системой, то за помощью нужно обратиться к врачу-пульмонологу, при сердечно-сосудистых заболеваниях – к врачу-кардиологу. Консультация врача-невролога необходима при наличии неврологических симптомов. Врач-травматолог обеспечивает помощь при травмах, переломах, вывихах. При онкологических заболеваниях лечением пациентов занимается врач-онколог.Диагностика и обследования при боли в области грудины
- Общий и биохимический анализы крови, скрининг сердечно-сосудистых заболеваний.






