Синдром беспокойных ног: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Синдром беспокойных ног – это распространенный сенсорно-моторный симптом, характеризующийся желанием двигать ногами, возникающий в покое и исчезающий при активных движениях. Данное расстройство также имеет названия «синдром Уиллиса – Экбома», или «синдром Витмака – Экбома».
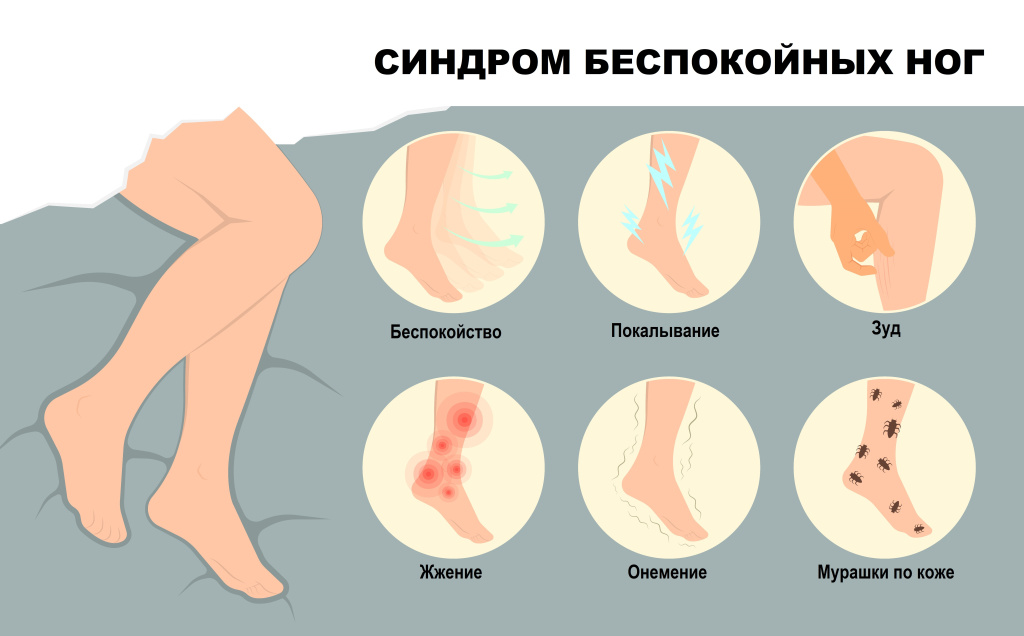
Неприятные ощущения в ногах описываются пациентами как покалывание, жжение, зуд, пульсация, онемение, беспокойство, ползанье мурашек. Эти парестезии обычно локализуются в голенях, в редких случаях вовлекаются бедра и еще реже руки. Обычно симптомы возникают в обеих ногах, однако бывают иногда асимметричными и изредка односторонними. Эти движения носят серийный характер, при этом совершаются по крайней мере 4 последовательных движения длительностью до 5 секунд с интервалами до 1,5 минут. Они появляются в вечернее время и достигают своего максимума в период с 22.00 до 2 часов ночи.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Распространенность синдрома беспокойных ног среди взрослого населения составляет 5–10%. Синдром встречается в любом возрасте, но наиболее ярко выражен у лиц среднего и пожилого возраста. Женщины подвержены данному состоянию в 1,5 раза чаще, чем мужчины.
Однако характер этой дисфункции остается неясным. Усиление симптомов в вечернее время совпадает по времени с суточным снижением уровня дофамина в мозге, а также с периодом наиболее низкого содержания железа в крови (ночью этот показатель снижается почти наполовину).
К частым осложнениям синдрома беспокойных ног относят нарушения сна, тревожно-депрессивные расстройства, ограничение социальной и бытовой активности, ведущие к снижению качества жизни. Так как неприятные ощущения уменьшаются при активных движениях, то больные вынуждены либо ходить, либо просто двигать ногами в постели. Трудности засыпания и пробуждения, хроническая бессонница, дневная сонливость ведут к рассеянности, снижению концентрации внимания, общей слабости, утомляемости, раздражительности и др. Вполне закономерно, что на фоне вышеуказанных нарушений вторично развиваются тревожные и депрессивные расстройства.
Разновидности синдрома беспокойных ног
Различают первичную (идиопатическую) и вторичную (симптоматическую) формы синдрома беспокойных ног, которые встречаются приблизительно с равной частотой.
Первичная форма возникает при отсутствии какого-либо другого соматического или неврологического заболевания и характеризуется, как правило, дебютом в молодом возрасте и является самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Характер наследования окончательно не ясен.
Степень тяжести синдрома беспокойных ног разделяют на 3 группы:
1) пациенты с редко возникающей симптоматикой (интермиттирующее течение);
2) пациенты с постоянными (ежедневными) сенсорно-моторными нарушениями;
3) пациенты, резистентные к лечению (рефрактерное течение).
Возможные причины развития синдрома беспокойных ног
Наиболее частой причиной вторичной формы синдрома являются полинейропатии: алкогольная, диабетическая, амилоидная, порфирийная, а также связанные с ревматоидным артритом, синдромом Шегрена, перенесенной коронавирусной инфекцией COVID 19 и др. Синдром беспокойных ног тесно связан с хроническим стрессом.
Причинами симптоматической формы синдрома также служат различные заболевания и состояния:
- анемии (железо-, В12-, фолиеводефицитные);
- дефицит витаминов группы B, магния, тиамина и железа;
- поражения спинного мозга (например, при опухоли спинного мозга, рассеянном склерозе, травме и др.) и дискогенная радикулопатия;
- тяжелое заболевание почек и уремия;
- состояние после резекции желудка;
- болезнь Паркинсона;
- поражение артерий и вен нижних конечностей (хроническая венозная недостаточность, варикозное расширение вен и др.);
- некоторые опухолевые процессы;
- фибромиалгия;
- гипотиреоз и тиреотоксикоз;
- хронические обструктивные заболевания легких;
- болезнь Лайма.
Необходимо учитывать, что проявления синдрома иногда вызываются или усиливаются при употреблении некоторых веществ и лекарственных препаратов, к которым относятся: трициклические антидепрессанты, селективные ингибиторы обратного захвата серотонина, препараты лития, нейролептики, блокаторы кальциевых каналов, антигистаминные и противоэпилептические препараты, алкоголь, никотин, кофеин и др.
Возможно, у части пациентов с синдромом беспокойных ног полиневропатия, дефицит железа, злоупотребление кофе или другие факторы лишь выявляют имеющуюся наследственную предрасположенность, что отчасти размывает границу между первичным и вторичным вариантами синдрома.
К каким врачам обращаться при синдроме беспокойных ног
Пациентам, страдающих от проявлений синдрома беспокойных ног, следует обратиться к врачу-неврологу. По результатам обследований может понадобиться консультация других специалистов, например, врача-терапевта, врача-эндокринолога, специалиста по сну (врача-сомнолога), а при тревоге и депрессии — врача-психиатра. При беременности помощь для устранения неприятных симптомов оказывает врач-гинеколог.Диагностика и обследования при синдроме беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений, основывается на жалобах пациента и характерной клинической картине. Особое внимание уделяют сбору семейного анамнеза.
Для исключения вторичных причин необходимо полное неврологическое и соматическое обследование пациента.
Для диагностики анемии необходимо оценить комплекс лабораторных показателей, выполнить генетический анализ на гемохроматоз.







