Определение
Язва – это глубокий дефект кожи, поражающий не только ее верхний слой (эпидермис), но и сосочковый, а иногда и подкожную жировую клетчатку, и нижележащие ткани. Язва представляет собой открытую рану, которая может иметь различную величину, глубину и форму. Остро развивающиеся язвы обычно небольшие, а язвы, сопровождающие хронические патологические процессы, могут достигать значительных размеров.
На ранних стадиях формирования язвы кожа становится красной и горячей на ощупь, далее появляется дефект в форме «кратера», из него может сочиться прозрачное или кровянистое отделяемое. Границы язвы могут быть отвесными, подрытыми, мягкими и т.д.
Разновидности язв на теле
Язвы классифицируют с учетом глубины поражения (поверхностные в пределах дермы, достигающие подкожной жировой клетчатки, пенетрирующие (проникающие) до фасций и субфасциальных структур) и площади (малые, средние, обширные).
Кроме того, классификация язв предполагает разделение в зависимости от причины, вызвавшей язвенный дефект:
- венозные;
- артериальные;
- диабетические;
- гипертонические (при синдроме Мартореля — локальные артериовенозные шунты);
- нейротрофические;
- рубцово-трофические;
- фагеденические (прогрессирующая эпифасциальная гангрена);
- застойные;
- пиогенные;
- специфические и инфекционные;
- малигнизированные (новообразования кожи);
- при токсическом эпидермальном некролизе Лайелла;
- при врожденных пороках развития сосудистой системы — ангиодисплазиях;
- лучевые;
- язвы, развившиеся в результате воздействия физических факторов (ожогов и отморожений).
- Пролежни – язвы, вызванные постоянным давлением на кожу или трением. К группе риска по развитию пролежней относятся люди с ограниченной подвижностью вследствие заболеваний или травм спинного мозга, параличей, комы, онкологической патологии, длительного послеоперационного периода, продолжительного пребывания в отделениях реанимации и интенсивной терапии. К факторам, предрасполагающим к развитию пролежней, относятся пожилой возраст, дефицит питания, атрофия мышц, курение, недержание мочи или кала, а также такие заболевания, как сахарный диабет или облитерирующий атеросклероз.
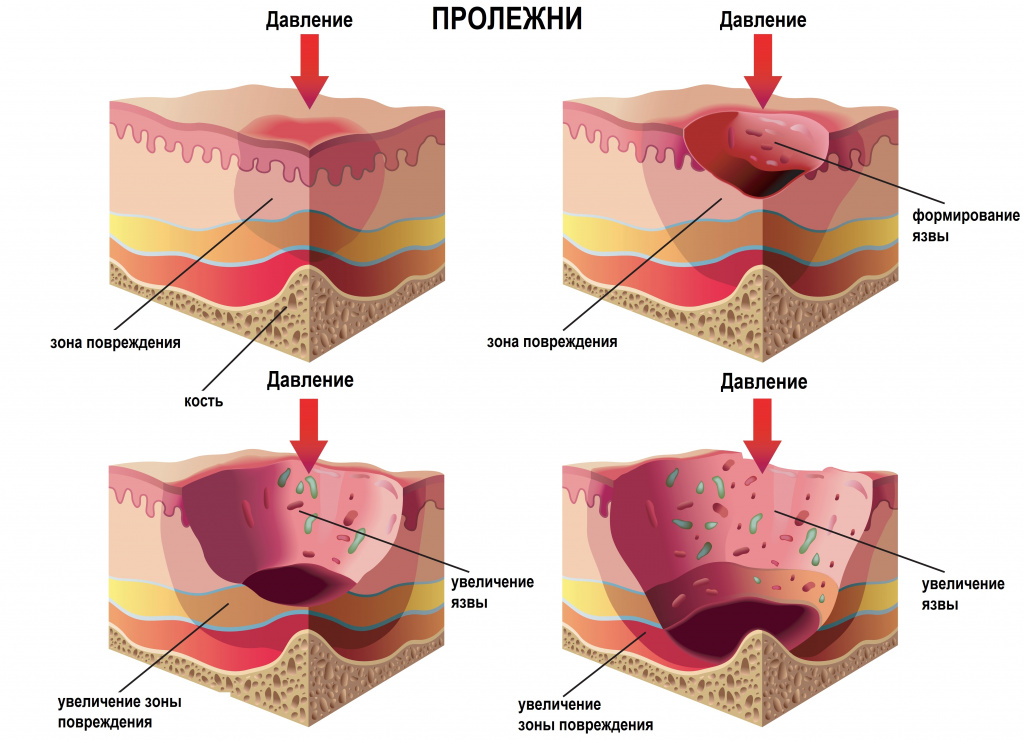 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.-
Пролежни могут возникать в любом месте сдавления тканей, в зависимости от положения пациента – на спине, на боку и т.д. Наиболее типичное расположение пролежней – крестец, ягодицы, пяточные области, лопатки, позвоночник, за ушными раковинами.
- Артериальные, или ишемические язвы, возникающие вследствие нарушения кровоснабжения, формируются, когда ткани не получают необходимого количества кислорода в результате нарушения притока артериальной крови, обычно на фоне закупорки артерии атеросклеротической бляшкой. Чаще всего такие язвы возникают на нижних конечностях – на нижней трети голеней, на стопе и пальцах стоп, в местах травмирования обувью, и характеризуются выраженной болезненностью. В группе риска – пациенты с заболеваниями сосудов и сахарным диабетом, а также курильщики.
- Венозные язвы, вызванные нарушением венозного оттока. В основе их формирования, как правило, лежит хроническая венозная недостаточность. Она вызвана прогрессирующим затруднением оттока крови из нижних конечностей в результате развития недостаточности венозных клапанов, а в ряде случаев и нарушения проходимости различных отделов венозного русла. Кровь застаивается в венозном русле, повышается давление в венах (венозная гипертензия). Нарушается барьерная функция кожи, что сопровождается постепенным формированием язвы, которая может инфицироваться.
Предрасполагают к развитию венозных язв избыточная масса тела и ожирение, длительные статические нагрузки и подъем тяжестей, а также климат – холодный влияет на появление язв, а теплый – на их прогрессирование.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.- Диабетические язвы, связанные с повреждением нервов. Поражение стоп при сахарном диабете носит название «диабетическая стопа» и характеризуется наличием инфекции, появлением язвы и/или деструкции (разрушения) глубоких тканей, что связано с неврологическими нарушениями и снижением кровотока в артериях нижних конечностей. На фоне сахарного диабета наблюдается сенсомоторная нейропатия: повышенный уровень сахара в крови вызывает распространенное поражение нейронов и их отростков в центральной и периферической нервной системе. Прогрессирующая гибель нервных волокон приводит к потере чувствительности и формированию язв. Первыми страдают нервные волокна дистальных (т.е. дальних) отделов нижних конечностей – стоп.
Любая травма с нарушением целостности кожи на фоне нейропатии в сочетании с заболеваниями артерий может сопровождаться формированием инфекционного воспаления и язвы.
Заболевания, при которых могут появиться язвы на теле
Ишемические язвы возникают при таких заболеваниях как облитерирующий атеросклероз (особенно у пациентов, страдающих сахарным диабетом), облитерирующий тромбангиит, хроническая артериальная недостаточность нижних конечностей, тяжелая артериальная гипертензия с гиалинозом артериол, аневризма аорты или других артерий, на фоне фибрилляции предсердий в результате закупорки сосуда тромбом.
Венозные язвы возникают вследствие хронической венозной недостаточности, при варикозной болезни и/или посттромботической болезни. Диабетические язвы стоп появляются на фоне диабетической микро- и макроангиопатии и нейропатии.
Формированием язв сопровождается ряд системных заболеваний: болезни крови, обмена веществ, коллагенозы, васкулиты, например, ливедо-васкулит или кожная некротизирующая форма криоглобулинемического васкулита.
Нейротрофические язвы возникают при денервации на фоне заболеваний или травм нервных стволов в зонах избыточного давления. Рубцово-трофические язвы образуются на поверхности послеоперационных или посттравматических рубцов. Застойные – на фоне недостаточности кровообращения и отечного синдрома при заболеваниях сердечно-сосудистой системы (при хронической сердечной недостаточности).
К каким врачам обращаться при появлении язв на теле
Для постановки предварительного диагноза можно обратиться к врачу терапевту, который определит, консультация какого профильного специалиста показана в конкретном случае – дерматолога, эндокринолога, кардиолога, инфекциониста, сосудистого хирурга, флеболога и др.
Диагностика и обследования при язвах на теле
Диагностика язвенных поражений на теле включает:
- общий анализ крови;






