Атеросклероз сосудов головного мозга: причины появления, симптомы, диагностика и способы лечения.
Определение
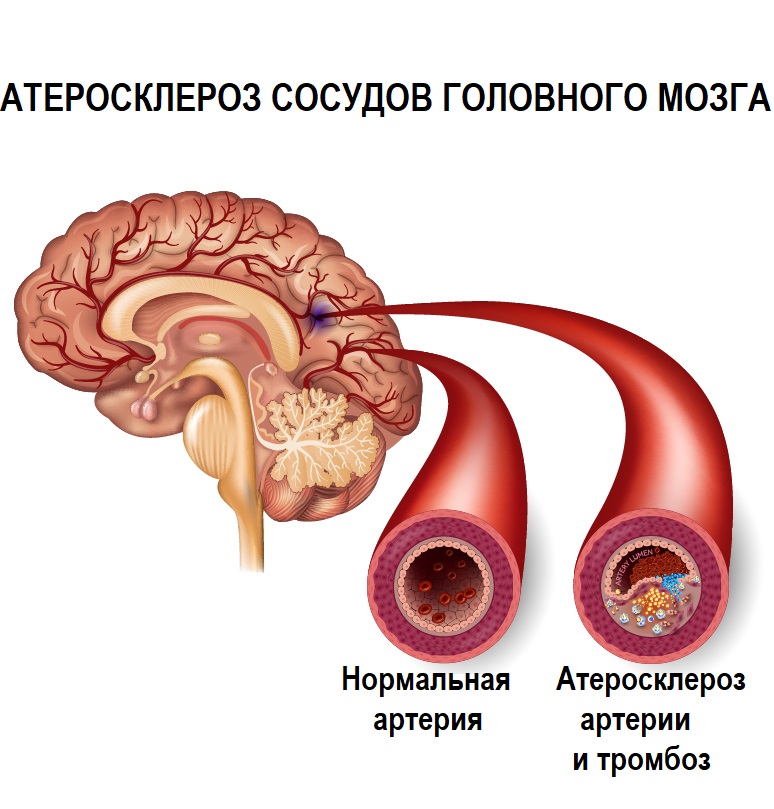
Атеросклероз сосудов головного мозга – это хроническая патология с медленным, но прогрессирующим течением. В артериях откладываются комплексы, состоящие из жира и белка в виде налета или холестериновых бляшек. Стенки сосудов при этом теряют эластичность, в бляшке разрастается соединительная ткань (склероз сосудов), накапливается кальций (кальциноз сосудов), происходит деформация (утолщение) стенки и сужение просвета сосудов. Эти изменения ведут к ухудшению кровоснабжения мозга, возникает опасность разрыва бляшки с формированием тромба и развитием острого инсульта.
Прогрессирует заболевание сначала медленно, но с возрастом ускоряется и становится более агрессивным. Клинически значимое ухудшение наступает, когда просвет сосудов суживается более чем на 50%.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Причины появления атеросклероза сосудов головного мозга
Атерогенез – это сложный процесс, включающий взаимодействия между сосудистым эндотелием, липидами, форменными элементами крови и биологически активными веществами. На сегодняшний день не существует единого мнения относительно этиологии атеросклероза. Формирование атеросклеротических бляшек связывают с различными патологическими процессами в организме, которые взаимосвязаны и усиливают друг друга:
- Повреждение эндотелия. Воспаление в стенке сосуда и нарушение защитной и регуляторной функций эндотелия (однослойного пласта плоских клеток, выстилающих внутреннюю поверхность кровеносных и лимфатических сосудов). Под воздействием различных факторов разрушается эндотелиальный барьер сосудистой стенки, повышается ее проницаемость для липидов, нарушается продуцирование оксида азота, что приводит к стойким спазмам сосудов и ухудшает кровоснабжение мозга.
- Накопление в сосудистой стенке липопротеидов (особых белков, транспортирующих холестерин). Липопротеиды низкой и очень низкой плотности проникают через поврежденный эндотелий в интиму (внутренний слой сосудистой стенки), где начинается их окисление и модификация. Высокий уровень триглицеридов усиливает образование липидов атерогенных фракций, которые легко подвергаются окислению, создавая токсические продукты. В результате воздействия свободных радикалов кислорода (окислительного стресса) происходит дальнейшее повреждение эндотелия.
- Воспаление сосудистой стенки. В ответ на повреждение сосудистой стенки запускается воспалительный процесс, который способствует формированию атеросклеротической бляшки. Окисленные липиды стимулируют воспаление, становясь мишенью для иммунной системы. Иммунные клетки в свою очередь усиливают повреждение эндотелия, замыкая порочный круг. Чем сильнее выражен процесс окисления, тем активнее становится воспаление, приобретая хроническую форму. Это ускоряет формирование и рост атеросклеротических бляшек.
- Гемодинамические изменения. Локальные нарушения кровотока в местах разветвления или изгибов артерий являются важным фактором дополнительного повреждения эндотелия. Эти зоны становятся особенно уязвимыми для липидных отложений и воспалительных процессов.
Гладкомышечные клетки сосудистой стенки мигрируют в область бляшки, увеличивая ее размер. Если бляшка продолжает расти, просвет артерии уменьшается. Одновременно соединительная ткань и отложения кальция укрепляют бляшку, делая ее жесткой и менее эластичной. Это снижает способность сосуда к адекватному кровоснабжению тканей, развивается хроническая ишемия с характерными симптомами. Со временем клетки мозга повреждаются, гибнут и состояние пациента ухудшается.
Продолжительный процесс окисления липидов делает атеросклеротическую бляшку нестабильной и склонной к разрыву, что может привести к острому ишемическому событию, включая мозговой инсульт. При разрыве высвобождаются липиды и тканевые факторы, активирующие свертывающую систему крови. В результате образовывается тромб, который может полностью перекрыть просвет сосуда.
Кроме того, существуют теории аутоиммунного, бактериального, вирусного, генетического и гормонального происхождения заболевания. Однако даже при наличии генетического дефекта или наследственной предрасположенности есть факторы риска, которые во много раз ускоряют прогрессирование заболевания или провоцируют его развитие у здорового человека:
- артериальная гипертензия усугубляет повреждение эндотелия за счет высокого давления на сосудистую стенку;
- атерогенная дислипидемия приводит к накоплению липопротеинов низкой и очень низкой плотности в сосудистой стенке;
- ожирение связано с атерогенной дислипидемией и хроническим воспалением, увеличивает продукцию воспалительных цитокинов;
- сахарный диабет вызывает гликирование липидов и белков, что усиливает воспаление сосудистой стенки и способствует образованию бляшек;
- курение – никотин и компоненты табачного дыма активируют окислительный стресс, вызывают спазмы сосудов и повреждают эндотелий;
- хронический стресс вызывает гиперсекрецию катехоламинов, что способствует сосудистым спазмам и ускоряет повреждение эндотелия.
Классификация атеросклероза сосудов головного мозга
Выделяют три стадии атеросклероза на основе морфологических и функциональных изменений:
I стадия (начальная или доклиническая):
- маловыраженные изменения сосудистой стенки;
- отложение холестерина в виде липидных полос и пятен.
II стадия (липосклероз):
- формирование холестериновой бляшки;
- разрастание соединительной ткани в участках жировых отложений;
- нарушение кровотока в сосудах;
- вероятность появления первых клинических симптомов.
III стадия (атерокальциноз):
- бляшка становится более плотной за счет отложения в ней солей кальция;
- бляшка может стабилизироваться или расти, постепенно сужая просвет, препятствуя кровотоку;
- возникает риск тромбообразования и развития осложнений в результате сужения просвета сосуда.
В зависимости от причин развития выделяют:
- Первичный (наследственный или генетический) церебральный атеросклероз, который чаще всего развивается в молодом возрасте:
- наследственные гиперлипидемии (например, семейная гиперхолестеринемия);
- генетический дисбаланс в обмене липопротеинов.
- Вторичный (приобретенный) церебральный атеросклероз. Основные причины:
- возрастные изменения;
- воздействие модифицируемых факторов риска (гипертонии, хронического стресса, токсических веществ, алкоголя, никотина, химических веществ);
- метаболические, эндокринные, аутоиммунные, инфекционные, воспалительные и другие заболевания.
Симптомы атеросклероза сосудов головного мозга
В самом начале заболевания симптомы церебрального атеросклероза схожи с проявлениями других сосудистых заболеваний:
- периодическая головная боль, охватывающая всю голову;
- быстрая утомляемость;
- снижение умственной активности;
- шум в ушах;
- бессонница.
И все-таки стоит обратить особенное внимание на появление астенических и когнитивных нарушений: ухудшается мышление, речь и память. Пациент забывает события и путается в их хронологии, не может сосредоточиться, с трудом принимает решения, много раз задает одни и те же вопросы, плохо улавливает сюжеты книг и фильмов, не понимает инструкции, путает слова и с трудом выражает свои мысли. Кроме того, больной быстро устает, ему становится сложно выполнять работу, с которой он раньше нормально справлялся, нарушаются основные функции организма – дыхание, речь, употребление пищи.
Диагностика атеросклероза сосудов головного мозга
После сбора жалоб, анамнеза и неврологического осмотра пациенту проводят ряд лабораторных и инструментальных исследований.
Биохимический анализ крови позволяет определить показатели липидного и углеводного обмена, оценить риск развития тромбозов и наличия воспаления, а также общее функциональное состояние организма.






