Моноцитарный лейкоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Моноцитарный лейкоз – это злокачественное гематологическое заболевание, которое является одной из самых распространенных форм миелобластного лейкоза и характеризуется увеличением моноцитарных клеток в крови и костном мозге.
Все клетки крови формируются в костном мозге из единого источника – кроветворных стволовых клеток. В своем развитии эти клетки проходят несколько стадий – от совсем юных до зрелых.
Моноциты являются разновидностью лейкоцитов (белых кровяных телец). Здоровые моноциты – одна из основных сил иммунной системы организма – они поглощают попавшие в кровь вирусы, бактерии и грибки. А макрофаги («потомки» моноцитов) оседают в тканях, в стенках сосудов, селезенке и очищают кровь от больных, старых, отработавших клеток крови.
Процесс формирования моноцитов называется моноцитопоэз. Он происходит главным образом в костном мозге и включает несколько ключевых стадий:
- Стволовая кроветворная клетка (гемоцитобласт) – это многофункциональная стволовая клетка, из которой могут развиваться все виды клеток крови, включая моноциты.
- Гемоцитобласты дифференцируются в миелобласты, которые способны давать начало различным клеткам миелоидного ряда, включая эритроциты, гранулоциты, моноциты.
- Монобласт – это первая стадия развития конкретно моноцита.
- Промоноцит – промежуточная стадия, во время которой клетка уже начинает демонстрировать характеристики зрелого моноцита, но еще не является таковым. Промоноциты проходят несколько стадий деления и роста.
- Зрелый моноцит – клетка, которая покидает костный мозг и поступает в кровоток. Зрелые моноциты являются предшественниками макрофагов и дендритных клеток.
- В тканях моноциты дифференцируются в макрофаги или дендритные клетки в зависимости от микросреды. Макрофаги играют ключевую роль в иммунном ответе, поглощении и уничтожении патогенов.
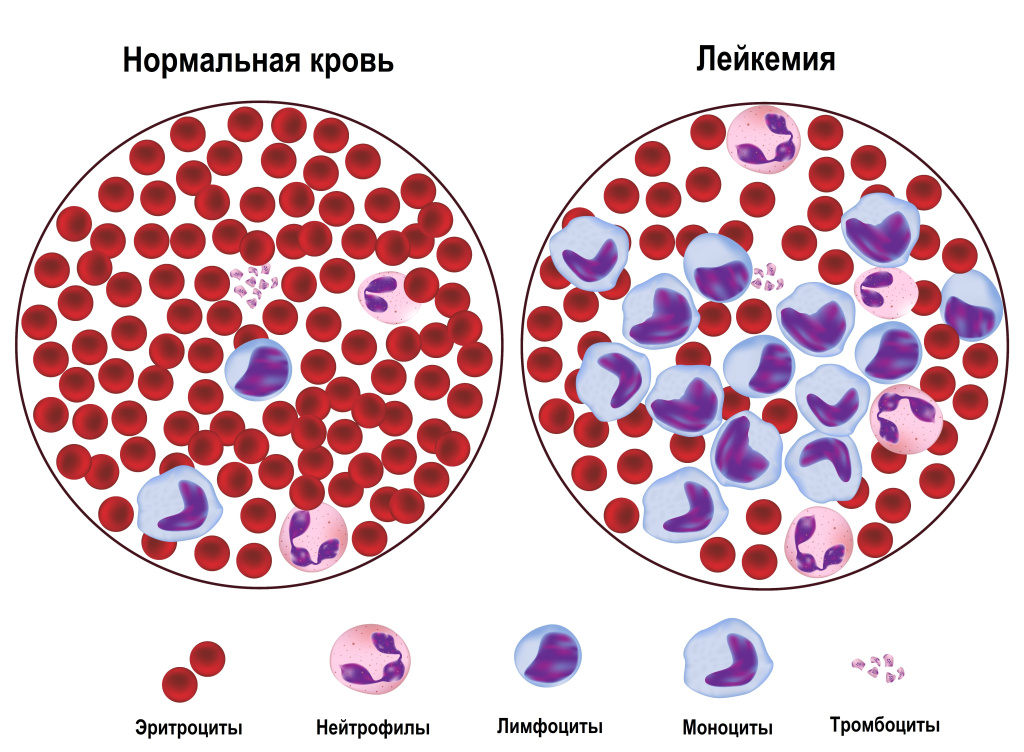
При моноцитарном лейкозе в костном мозге моноцитов и их предшественников вырабатывается намного больше, чем требуется организму. Незрелые монобласты в больших количествах выходят в кровь и накапливаются в разных органах и тканях, например, коже, деснах и центральной нервной системе. При этом нарушается производство всех остальных клеток крови. Со временем аномальные клетки вытесняют тромбоциты и эритроциты, что приводит к развитию анемии и нарушению свертываемости крови.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Причины возникновения моноцитарного лейкоза
Точные причины моноцитарного лейкоза неизвестны. Как и в случае с другими онкологическими заболеваниями, риск его развития повышают химические канцерогены, цитотоксические препараты, ионизирующие излучения, инфекции. Иногда болезнь может быть связана с хромосомными аномалиями или генными мутациями.
Болезнь чаще развивается у мужчин старше 50 лет. Крайне редко данная патология встречается у детей первых лет жизни.
Классификация моноцитарного лейкоза
Моноцитарный лейкоз может быть острым и хроническим, что определяет скорость прогрессирования заболевания и подходы к его лечению.
Острый моноцитарный лейкоз подразделяют на два подтипа:
- острый монобластный лейкоз без созревания – его диагностируют, если в костном мозге и крови преобладают молодые недифференцированные высокоагрессивные бластные клетки моноцитов (монобласты);
- острый моноцитарный лейкоз с созреванием – в этом случае преобладают более зрелые и/или созревающие дифференцированные клетки – промоноциты, монобласты и моноциты.
Хронический моноцитарный лейкоз – это опухолевый процесс, характеризующийся значительным увеличением количества моноцитарных клеточных элементов на фоне нормального числа лейкоцитов или при незначительном лейкоцитозе. Эта форма прогрессирует медленно на протяжении многих месяцев, а иногда и лет.
Симптомы моноцитарного лейкоза
Проявляется моноцитарный лейкоз так же, как и другие миелолейкозы. В основном симптомы связаны с тем, что в крови слишком много опухолевых клеток и мало нормальных, зрелых.
Снижение уровня эритроцитов и гемоглобина (анемия) проявляется бледностью, слабостью, быстрой утомляемостью, одышкой.
Из-за нехватки тромбоцитов у больного без причины появляются синяки, часто в необычных местах (например, на шее или туловище), точечные кровоизлияния в кожу и слизистые оболочки, носовые кровотечения, кровоточивость десен.
Неспецифические симптомы могут включать костные и суставные боли, головную боль, нечеткое зрение, ухудшение слуха, снижение аппетита, потерю массы тела, отеки, увеличение лимфоузлов.
Иногда при моноцитарном лейкозе наблюдаются разбухание десен, уплотнения в коже и признаки поражения центральной нервной системы. Как и при других лейкозах увеличиваются печень и селезенка.
С течением болезни нормальные кровяные клетки вырождаются. В организме возникает нехватка здоровых кровяных телец ввиду вытеснения их злокачественными элементами. Число кроветворных клеток костного мозга сокращается.
Диагностика моноцитарного лейкоза
У болезни нет специфических симптомов, которые помогли бы отличить ее от других заболеваний. Диагностика патологии начинается с физикального осмотра пациента. Особое внимание врач уделяет печени, полости рта, селезенке, глазам. Чтобы определить причину изменений, врач назначает развернутый клинический анализ крови с лейкоцитарной формулой и биохимический анализ крови.






