Диабетическая нейропатия: причины появления, симптомы, диагностика и способы лечения.
Определение
Диабетическая нейропатия – это наиболее распространенное хроническое осложнение сахарного диабета, характеризующееся прогрессирующей гибелью нервных волокон. Эта гетерогенная группа состояний поражает различные части нервной системы и имеет разнообразные клинические проявления. Встречается примерно у 60% пациентов с сахарным диабетом.
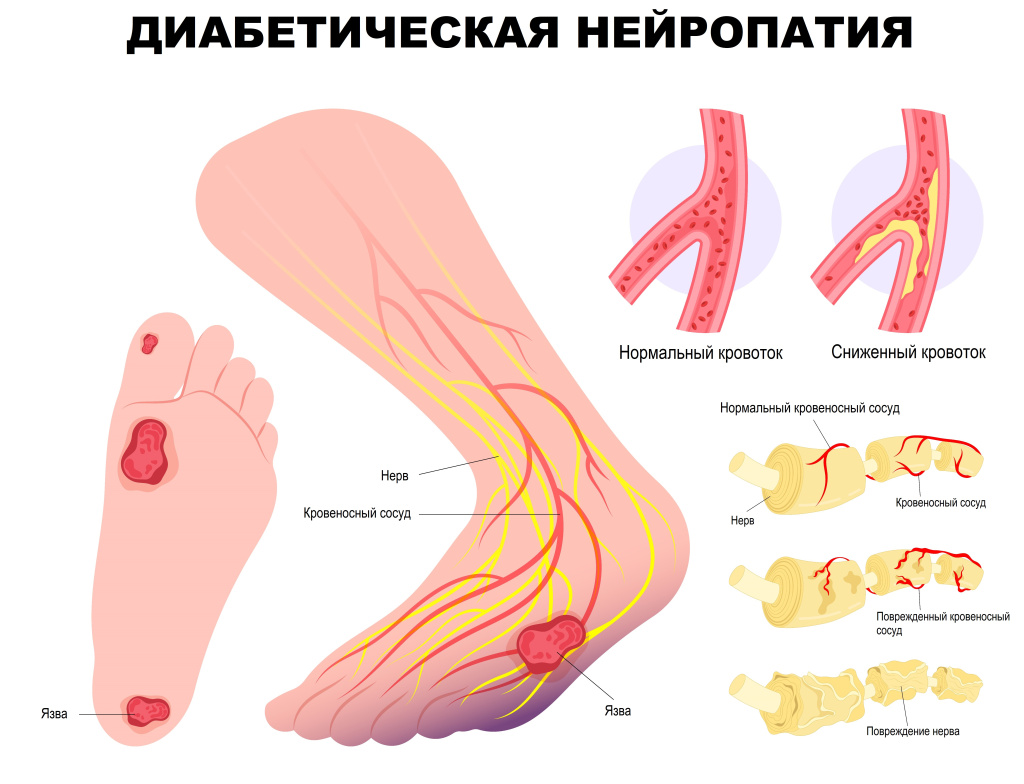
Повышенный уровень сахара в крови вызывает поражение периферической нервной системы. Первоначальному повреждению в основном подвергаются длинные нервные волокна дистальных отделов нижних конечностей, обеспечивающие связь с центральной нервной системой. Этим объясняется клиническая картина преимущественного поражения стоп. В дальнейшем в патологический процесс вовлекаются и другие нервные волокна, что обуславливает мультисистемность поражения при сахарном диабете, что приводит к полинейропатии.
Причины появления диабетической нейропатии
В патогенезе диабетической полинейропатии играют существенную роль множество факторы.
Неврологические повреждения:
- Гликирование белков. Высокий уровень глюкозы приводит к неферментативному гликированию белков, образуя конечные продукты гликирования. Эти вещества накапливаются в тканях и нарушают их функции, включая функцию нервной ткани.
- Окислительный стресс. Хроническая гипергликемия приводит к увеличению производства реактивных форм кислорода. Эти свободные радикалы повреждают липиды, белки и ДНК, что может привести к апоптозу нервных клеток.
Микроангиопатия (поражение мелких кровеносных сосудов):
- Нарушение микроциркуляции. Высокий уровень сахара в крови повреждает сосуды, что приводит к ишемии нервных тканей. Недостаток кровоснабжения вызывает дефицит кислорода и питательных веществ, необходимых для нормальной функции нервов.
- Утолщение базальных мембран капилляров. Гликирование белков базальной мембраны капилляров ведет к ее утолщению и нарушению обменных процессов в нервных волокнах.
Метаболические изменения:
Сорбитоловый (полиоловый) путь преобразования глюкозы. Основным путем метаболизма глюкозы является гликолиз. При гипергликемии значительно увеличивается активность альтернативного сорбитолового пути, который заключается в ферментативном восстановлении глюкозы в шестиатомный спирт сорбитол. Происходит накопление токсических продуктов, которые обладают высокой осмотической (всасывающей) активностью, вызывая повреждение и гибель нервных клеток.
Дефицит мио-инозитола. Мио-инозитол подавляет всасывание глюкозы в двенадцатиперстной кишке, снижая ее содержание в крови. В условиях гипергликемии дефицит мио-инозитола приводит уменьшению синтеза фосфоинозитола (компонента мембран нервных клеток), важного для передачи нервных импульсов.
Воспалительный фактор:
Воздействие провоспалительных цитокинов. Хроническая гипергликемия стимулирует иммунную систему к выработке различных провоспалительных цитокинов, таких как фактор некроза опухолей альфа и интерлейкин-1β, которые могут усиливать нервные повреждения.
Классификация диабетической нейропатии
В зависимости от топографии диабетическая нейропатия может быть:
- периферической, когда в патологический процесс вовлекаются преимущественно спинномозговые нервы;
- автономной, когда нарушается снабжение нервами внутренних органов.
Согласно посиндромной классификации диабетической нейропатии выделяют:
- синдром генерализованной симметричной диффузной нейропатии (дистальная полинейропатия) затрагивает преимущественно стопы, а затем и кисти:
- сенсорный (поражение чувствительных нервных волокон),
- моторный (поражение двигательных нейронов),
- смешанный (сенсомоторный),
- вегетативный (затрагивающий нервы различных органов);
- проксимальная нейропатия (преимущественно асимметричная моторная нейропатия) затрагивает в основном мышцы бедер и ягодиц с развитием в них слабости и болевого синдрома;
- синдром автономной (вегетативной) нейропатии:
- кардиоваскулярная (брадикардия, тахикардия в покое, ортостатическая гипотензия, злокачественная аритмия),
- гастроинтестинальная (гастропатия, диарея, запоры),
- урогенитальная (нейрогенный мочевой пузырь, эректильная дисфункция, женская половая дисфункция),
- респираторная,
- дисфункция судомоторного аппарата (нарушение терморегуляции и потоотделения, «вкусовая» потливость (связанная с приемом пищи), отсутствие предвестников гипогликемии, аномальная функция зрачка);
- синдром фокальной (с поражением отдельных нервов) или мультифокальной (поражение нескольких отдельных нервов) диабетической нейропатии:
- тоннельная нейропатия,
- краниальная нейропатия,
- радикулонейропатия (поражение спинномозговых корешков),
- плексопатия (поражение нервных сплетений),
- амиотрофия,
- хроническая воспалительная демиелинизирующая полинейропатия;
- мононейропатия (атипичные формы):
- изолированные нейропатии черепно-мозговых или периферических нервов,
- множественные мононейропатии.
По клиническим проявлениям различают следующие формы:
- обратимая полинейропатия (транзиторная гипергликемическая, острая болевая, сенсорная);
- прогрессирующая нейропатия (дистальная сенсомоторная полинейропатия, проксимальная моторная и вегетативная нейропатии).
Стадии развития наиболее распространенной хронической дистальной сенсомоторной диабетической полинейропатии:
1-я стадия – субклиническая (отсутствие клинически выраженных симптомов);
2-я стадия – клиническая (симптомы и их выраженность зависят от хронической или острой формы полинейропатии);
3-я стадия — тяжелая полинейропатия с выраженным дефектом сенсорных или сенсомоторных функций, развитием вегетативных проявлений, тяжелого болевого синдрома и осложнений (трофических язв, нейроартропатий, диабетической стопы).
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Симптомы диабетической нейропатии
Пациенты с диабетической найропатией могут испытывать следующие клинические проявления заболевания:
- острые жгучие, стреляющие, режущие боли в конечностях, которые усиливаются во второй половине дня и часто являются причиной нарушения сна;
- парестезии – чувство онемения, ползающих мурашек, покалывания, жжения;
- нарушение или потеря болевой, температурной или вибрационной чувствительности;
- гипералгезия – повышенная чувствительность к боли от раздражителей (например, укола тупой иглой);
- аллодиния – появление болевых ощущений в ответ на раздражение, которое в норме ими не сопровождается (прикосновение одеяла, кусочка ваты, кисточки);
- снижение или выпадение сухожильных рефлексов;
- язвенные дефекты стоп.
Распространение клинических симптомов относительно симметрично, характерно начало с пальцев стоп по типу «носков» и по направлению вверх. Вовлечение верхних конечностей отмечается на более поздних стадиях, симптомы распространяются по той же схеме: снизу верх по типу «перчаток».
У некоторых больных на поздних стадиях характерным симптомом является паралич разгибателей стоп, в результате чего они не могут встать на пятки, а во время ходьбы выявляется патологическая походка (больной высоко поднимает ногу, выбрасывает ее вперед и резко опускает).
Диагностика диабетической нейропатии
В диагностике диабетической нейропатии важное значение имеет ее выявление на ранней стадии.
Клинический осмотр и сбор анамнеза
- наличие сахарного диабета типа 1 или 2;
- появление и постепенное нарастание выраженности симптомов;
- характерное усиление симптоматики в ночное время;
- перенесенные длительно незаживающие язвенные дефекты стоп;
- травматические повреждения стоп, не сопровождающиеся болевыми ощущениями.
Физическое обследование включает тесты на чувствительность (оценка тактильной, температурной, вибрационной и болевой чувствительности) и моторную функцию, а также осмотр стоп для выявления язв или других признаков повреждения.
Лабораторные исследования
Расширенный контроль диабета, включающий:
- Определение уровня глюкозы в крови и гликированного гемоглобина для оценки долгосрочного контроля уровня сахара.
- Определение показателей липидного профиля для оценки риска сосудистых осложнений.






