Геморрагический васкулит: причины появления, симптомы, диагностика и способы лечения.
Определение
Геморрагический васкулит – это системное воспалительное заболевание мелких сосудов (капилляров, венул и артериол), характеризующееся отложением в сосудистой стенке иммунных комплексов, содержащих иммуноглобулин А (IgA) первого подкласса (IgA1). Откладываясь в стенках кровеносных сосудов, эти комплексы вызывают воспалительную реакцию. Воспаление сосудистой стенки приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс. Это обуславливает основные клинические признаки заболевания – кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением желудочно-кишечного тракта, почек и суставов.
Причины появления геморрагического васкулита
Основная причина заболевания остается неизвестной, но считается, что оно связано с нарушением работы иммунной системы. В Международной классификации болезней заболевание имеет название «аллергическая пурпура». Болезнь больше распространена у детей 5-14 лет, хотя встречается и у взрослых.
Повышать риск манифестации заболевания могут следующие факторы:
- Инфекционные агенты. В большинстве случаев аллергической пурпуре предшествует острая инфекция дыхательных путей – трахеобронхит, тонзиллит, ринофарингит. У детей на первое место выходят вирусные и бактериальные инфекции (β-гемолитический стрептококк, золотистый стафилококк, кишечная палочка, Helicobacter pylori, Mycoplasma pneumoniae, аденовирус, вирус простого герпеса 1 и 2 типов, цитомегаловирус, вирус Эпштейна-Барр, хламидии, микобактерии туберкулеза, вирус гепатита В и С и др.), а также паразитарные инфекции – токсокароз и амебиаз.
- Лекарственные препараты. У взрослых геморрагический васкулит может быть связан с приемом антибиотиков (пенициллинов, макролидов), ингибиторов ангиотензинпревращающего фермента, антагонистов к рецепторам ангиотензина II, антиаритмических средств (хинидин), витамина А, стрептокиназы, нестероидных противовоспалительных препаратов, хлорпромазина, кокаина.
- Коморбидные заболевания у взрослых – паранеопластический синдром, лимфома, болезни печени, сахарный диабет, болезни кишечника и заболевания суставов.
- Заболевания, ассоциированные с IgA, – цирроз, алкогольная болезнь печени, системные заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка), миеломная болезнь.
- Введение вакцины или сыворотки. Спровоцировать развитие аллергической пурпуры может профилактическая вакцинация (против кори, краснухи, тифа, паратифа и др.), особенно на фоне или сразу после перенесенной ОРВИ.
- Аллергии (медикаментозная, пищевая, холодовая) в анамнезе. Больные часто страдают аллергическим дерматитом, поллинозом, аллергическим ринитом или проявлениями экссудативно-катарального диатеза.
- Другие эндогенные и внешние причины – переохлаждение, избыточная инсоляция, укусы насекомых, травмы.
Геморрагический васкулит характеризуется накоплением IgA в капиллярах кожи, суставах, почках и желудочно-кишечном тракте. При накоплении иммунных комплексов в стенке кишечника может возникнуть кишечное кровотечение; иммунные комплексы в коже проявляются пурпурой и петехиями. В течение первых трех месяцев заболевания у половины пациентов отмечается повышенный уровень IgA.
 Классификация геморрагических васкулитов
Классификация геморрагических васкулитов
В настоящее время отсутствует единая, общепризнанная и всеобъемлющая классификация геморрагических васкулитов, но несколько основных подходов к систематизации симптомов и форм заболевания могут быть использованы для описания состояния пациентов.
Типы геморрагического васкулита в зависимости от характера течения:
- молниеносное течение (симптомы нарастают стремительно в течение нескольких дней, что может привести к летальному исходу, чаще от тромбогеморрагических осложнений);
- острое течение (продолжительность заболевания до 2 месяцев) – симптомы развиваются быстро, но в отличие от молниеносной формы пациент выздоравливает или заболевание переходит в хроническую форму;
- подострое течение (симптомы сохраняются до 6 месяцев);
- затяжное течение (симптомы разрешаются позднее, чем через полгода, возможны периоды улучшения и ухудшения);
- хроническое течение (болезнь и ремиссия могут растянуться на несколько лет).
Выраженность клинических симптомов и необходимость специфического лечения
Легкая степень. Симптомы выражены слабо, госпитализация и специфическое лечение не требуются.
Средняя степень. Возможна временная госпитализация для наблюдения и симптоматической терапии.
Тяжелая степень. Госпитализация необходима.
Симптомы геморрагического васкулита
IgA-васкулит может проявляться по-разному у детей и взрослых, хотя основные (классические) симптомы заболевания схожи и включают:
- пальпируемую пурпуру,
- суставные боли,
- абдоминальные боли,
- симптомы IgA-гломерулонефрита.
Клиническая картина может развиваться в течение нескольких дней или недель. Порядок возникновения симптомов может быть разным. Как правило, у взрослых заболевание манифестирует с кожной геморрагической сыпи, далее по частоте встречаемости добавляются суставные проявления, гломерулонефрит и гастроэнтерологическая симптоматика. У взрослых пациентов может развиться отек нижних конечностей и гипертензия.
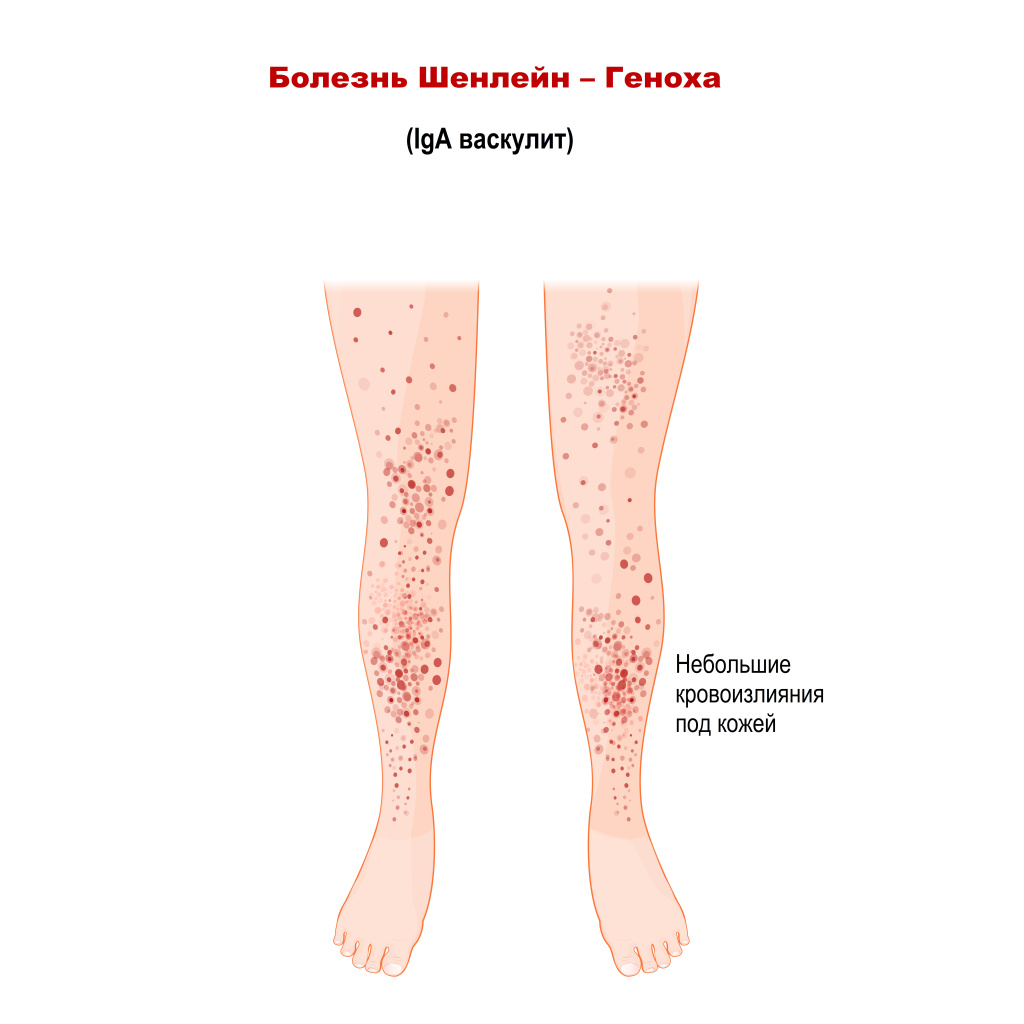
Кожные симптомы. Сыпь обычно начинается с мелкой крапивницы – красных возвышающихся над кожей пятен, на месте которых со временем появляются фиолетовые кровоизлияния, которые могут быть плоскими и точечными (петехии) или слегка возвышаться над кожей (пальпируемая пурпура). Пурпура, как правило, появляется на нижних конечностях и ягодицах, хотя в некоторых случаях поражения могут манифестировать на других частях тела (верхних конечностях, туловище и т.д.). Высыпания симметричные, сопровождаются зудом и/или болезненностью. Иногда петехии и пурпура сочетаются с ярко-розовыми или красными (эритематозными) пятнами, папулами и пузырьками. В тяжелых случаях возможно появление некротизированных участков кожи. Симптомы, как правило, ослабевают примерно через 4-6 недель.
Суставные симптомы. Поражения суставов проявляются в виде легкой артралгии с выраженным болевым синдромом, сопровождающимся другими симптомами артрита (покраснение, отечность), что приводит к ограничению движений в суставе. Как правило, процесс затрагивает коленные и голеностопные суставы, реже – лучезапястные, локтевые и суставы пальцев рук. Такие явления встречаются у большинства взрослых пациентов.
Симптомы поражения желудочно-кишечного тракта вследствие геморрагического поражения кишечной стенки. Абдоминальный синдром может предшествовать кожно-суставным проявлениям или сопутствовать им. Больной испытывает боль в животе различной интенсивности – от умеренной до приступообразной, напоминающей кишечную колику. Возможны тошнота, рвота, нарушения стула. В каловых массах обнаруживается присутствие крови (мелена).
Почечные симптомы. Развивается гломерулонефрит различной степени тяжести с наличием гематурии (крови в моче) и протеинурии (белка в моче). Может появиться отечность на лице. Иногда наблюдается повышение артериального давления.
Существует определенная разница между проявлениями заболевания у детей и взрослых. Геморрагический васкулит у детей отличается яркой симптоматикой, включая:
- острое начало и течение;
- лихорадку с подъемами температуры тела до 38°С и выше;
- жидкий стул с примесью крови;
- выраженную абдоминальную боль.
Диагностика геморрагического васкулита
При подозрении на геморрагический васкулит пациентам назначают УЗИ верхних и нижних конечностей с допплеровской оценкой артерий, исследование почек и органов брюшной полости:






