Печеночная недостаточность: причины появления, симптомы, диагностика и способы лечения.
Определение
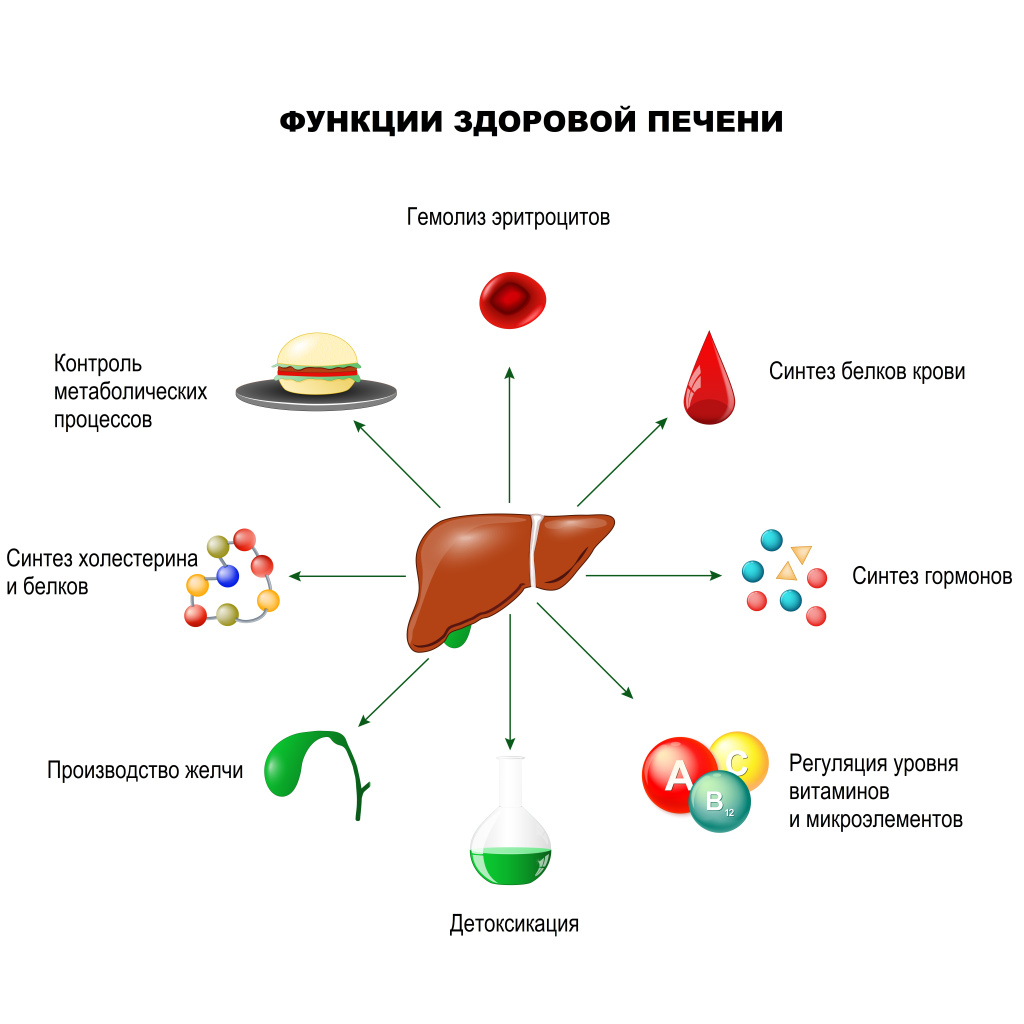
Печеночная недостаточность – острое или хроническое состояние, развивающееся в результате дистрофических, фиброзных или некротических изменений паренхимы печени, проявляющихся нарушениями ее функции. В основе печеночной недостаточности лежит гибель большого количества клеток печени (гепатоцитов). В результате ткань печени не успевает восстанавливаться, что приводит к нарушению всех ее основных функций:
- детоксикация организма (обезвреживание токсинов, аллергенов, ядов);
- синтез белков крови (компонентов свертывающей и противосвертывающей систем крови), гормонов, ферментов, холестерина, жиров и их производных;
- регуляция уровня гормонов, жирорастворимых витаминов, микроэлементов;
- участие в обмене углеводов за счет депонирования гликогена;
- участие в пищеварении за счет синтеза желчи.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
При повреждении гепатоцитов кровь от органов желудочно-кишечного тракта течет в обход печени и не очищается, что приводит токсическому повреждению других органов, в частности, головного мозга. Ситуация еще более усугубляется на фоне нехватки белка и факторов свертывания крови, которые синтезируются в печени.
Причины печеночной недостаточности
Острая печеночная недостаточность связана с массивным некрозом гепатоцитов, приводящим к острому и тяжелому нарушению функций печени. Наиболее частыми причинами являются молниеносные формы острого вирусного либо токсического гепатита, более редкими – различные инфекционные заболевания, приводящие к тяжелым изменениям в печеночной ткани (цитомегаловирус, герпес, вирус Эпштейна-Барр, мононуклеоз, микоплазмозы, смешанные грибковые инфекции и др.).
Второй по частоте этиологический фактор острой формы печеночной недостаточности – прием лекарственных препаратов: мочегонных, седативных, противоэпилептических, противотуберкулезных, некоторых антибиотиков, нестероидных противовоспалительных средств (аспирина, ибупрофена), обезболивающих (парацетамола) и воздействие гепатотропных токсинов (ядовитых грибов, суррогатного алкоголя, фосфора, хлорированных углеводородов и других химических соединений).
Кроме того, причинами острой печеночной недостаточности могут быть: жировой гепатоз у беременных, а также абсцессы печени, гнойные холангиты, сепсис, гипертермия, инфильтрацией печени метастазами рака, цирроз печени и состояние после операций с частичным удалением печени, проводимых по поводу травмы или другого патологического процесса.
Хроническая печеночная недостаточность развивается на фоне различных инфекционных и неинфекционных заболеваний печени. Ведущая роль в манифестации хронического воспалительного процесса в печени принадлежит аутоиммунным механизмам.
Болезнь Вильсона-Коновалова (врожденное нарушение обмена меди, которая накапливается в печени и других органах, нарушая их работу), синдром Рейе (тяжелое поражение печени и головного мозга у детей после перенесенных вирусных инфекций, в основе которого лежит нарушение работы ферментов клеток печени) также приводят к печеночной недостаточности.
Классификация заболевания
Острая печеночная недостаточность
Печеночная недостаточность считается острой, если энцефалопатия развивается в течение 8 недель после первых симптомов болезни у людей без предшествовавших заболеваний печени или в течение 3 недель после появления желтухи у людей с предшествовавшими заболеваниями печени. Это достаточно редкое, но очень опасное для жизни состояние, требующее незамедлительной медицинской помощи. Смертность при острой печеночной недостаточности достигает 60-70%.
По срокам развития острой печеночной недостаточности выделяют:
- фульминантную (в ранние сроки, до 2 недель от появления желтухи);
- субфульминантную (в течение 2-4 недель от появления желтухи);
- позднюю (в сроки 4-8 недель от начала желтухи).
Эндогенная острая печеночная недостаточность развивается в результате дистрофических и некротически-воспалительных изменения паренхимы печени.
Экзогенная (шунтовая) острая печеночная недостаточность развивается редко на фоне изолированного нарушения портального кровообращения, которое не связано с повреждением печени.
Хроническая печеночная недостаточность
Это клинико-лабораторное состояние связано со снижением функциональных возможностей гепатоцитов на фоне длительно протекающего заболевания печени. Хроническая печеночная недостаточность развивается постепенно.
В течении хронической печеночной недостаточности выделены следующие стадии:
- компенсированная;
- декомпенсированная;
- дистрофическая;
- завершающая.
Симптомы печеночной недостаточности
На начальной стадии пациент отмечает легкую, а затем выраженную немотивированную общую слабость, утомляемость, частые головные боли, боль и тяжесть в правом подреберье, извращение вкуса, ухудшение аппетита вплоть до отвращения к еде.
Симптомы хронической печеночной недостаточности напоминают проявления острой формы с менее яркими и не так стремительно нарастающими проявлениями. Среди них можно выделить:
- диспепсию;
- проявления основного заболевания;
- симптомы интоксикации организма;
- эндокринные проблемы;
- неврологические расстройства.
Проявления основного заболевания, ставшего причиной развития печеночной недостаточности, могут выйти на первый план или дополнить основную клиническую картину.
Интоксикация организма может вызвать повышение температуры тела. Однако гипертермия встречается далеко не всегда и рассматривается как следствие и хронической печеночной недостаточности, и воспалительного поражения органа.
Эндокринные симптомы максимально разнообразны: снижение полового влечения, эректильная дисфункция у мужчин и нарушения менструального цикла у женщин и т.д. Стойкое покраснение ладоней также связано с действием высоких концентраций эстрогена, инактивация которого нарушается.
Неврологические проблемы представлены нарушениями памяти, концентрации внимания и скорости мышления. Также возможны нарушения сна, нервозность, тревожность без причины, панические атаки, эмоциональная нестабильность.
По мере прогрессирования заболевания появляется желтушность кожи и склер, геморрагический диатез, отеки и асцит. Нарастают нервно-психические нарушения. Больной становится эмоционально неустойчивым, проявляет агрессию. У него нарушается сон, появляются нарушения координации движений и речи, дезориентация.
Диагностика печеночной недостаточности
Основными методами диагностики хронической печеночной недостаточности являются лабораторные анализы.
В общем анализе крови наблюдается повышение СОЭ, тромбоцитопения, анемия.






