Дисфункция яичников: причины появления, симптомы, диагностика и способы лечения.
Определение
Дисфункция яичников является не конкретной патологией, а собирательным понятием, включающим различные нарушения в работе яичников у женщины.
Яичники представляют собой небольшой парный миндалевидный орган и располагаются по обе стороны от матки. Их размеры колеблются от 1,5 до 5 см. В здоровой репродуктивной системе женщин фертильного возраста яичники выделяют яйцеклетку каждый месяц во время менструального цикла в процессе овуляции.
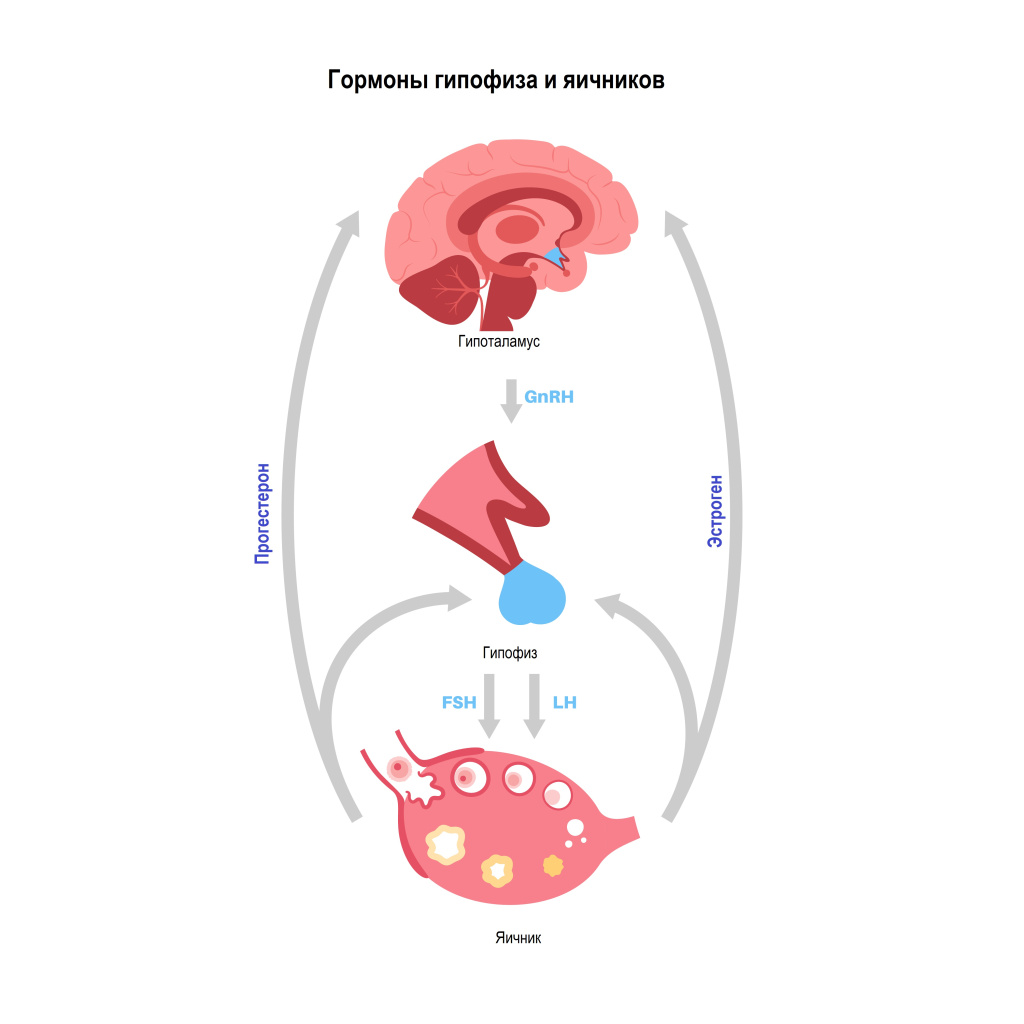
Гормоны гипофиза (лютеинизирующий, фолликулостимулирующий и пролактин), которые находятся под контролем гипоталамуса, способствуют овуляции и стимулируют яичники к выработке эстрогена и прогестерона. Эстроген и прогестерон влияют на подготовку матки и молочных желез к возможному оплодотворению, обеспечивают созревание яйцеклетки, ее оплодотворение и имплантацию, сохранение беременности на ранних сроках.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Дисбаланс выработки гормонов гипофиза приводит к дисфункции яичников и нарушению репродуктивного здоровья женщины – сбою менструального цикла, физиологическому отсутствию овуляции, секреторному или эндокринному бесплодию, проблемам с естественным зачатием ребенка и вынашиванием беременности.
Причины появления дисфункции яичников
Итак, мы сказали о том, что причиной дисфункции яичников в подавляющем большинстве случаев становятся гормональные нарушения. К их развитию может привести ряд факторов:
- эндокринные заболевания (сахарный диабет, патологии гипофиза, гипоталамуса или коры надпочечников, заболевания щитовидной железы);
- анорексия или ожирение;
- прерывание беременности (самопроизвольный или запланированный аборт);
- воспалительные процессы органов репродуктивной системы (оофорит, аднексит, эндометрит, цервицит и др.);
- патологии матки (эндометриоз, фибромиомы, гиперпластические процессы эндометрия, злокачественные новообразования);
- злокачественные и доброкачественные опухоли яичников;
- лимфома;
- менопауза;
- некоторые аутоиммунные заболевания;
- физическое, эмоциональное переутомление, высокий уровень стресса, психические расстройства;
- резкая смена климата;
- синдром гиперстимуляции яичников в результате приема некоторых лекарств;
- токсическое поражение яичников при химиотерапии или вирусной инфекции.
Классификация заболевания
Формы дисфункции яичников:
- синдром поликистозных яичников (СПКЯ);
- преждевременная недостаточность яичников (синдром истощенных яичников);
- гипо- или гиперэстрогенизм (недостаточность или чрезмерная продукция эстрогенов в фолликулярной фазе менструального цикла);
- гиперлютеинизм (ультраменструальная гиперплазия эндометрия, задержка регресса желтого тела или неправильное отторжение эндометрия);
- гиполютеинизм (преждевременное созревание и ранний регресс желтого тела);
- гиперандрогения (повышенная продукция мужских половых гормонов);
- ановуляция.
В зависимости от возраста пациентки выделяют дисфункцию:
- ювенильную – наблюдается у девушек в период становления функции яичников;
- ановуляторную, синдром истощения, резистентные яичники – проявляется в репродуктивном возрасте;
- климактерическую – связана с менопаузой, угасанием детородной функций.
Симптомы дисфункции яичников
Симптомы дисфункции яичников варьируются в зависимости от причины и общего состояния женского организма.
Нарушения менструального цикла проявляются нерегулярными, редкими менструациями (в норме у женщины должно быть не менее восьми менструаций в год) или их отсутствием (аменореей – отсутствием менструации более 6 месяцев); удлинением или укорочением менструального цикла (в норме он составляет 21–35 дней, а непосредственно кровотечение длится от 3 до 7 дней); слишком скудными или обильными кровотечениями (в норме за один цикл женщина теряет в среднем 100-150 мл крови). Кроме того, могут наблюдаться кровянистые выделения в промежутках между менструациями.
К симптомам, свидетельствующим о гормональном дисбалансе, можно отнести тяжелые проявления предменструального синдрома, приливы жара, ночную потливость, приступы удушья, озноб, тахикардию, перепады настроения, снижение либидо, сухость влагалища, нагрубание и болезненность молочных желез, фиброзно-кистозную мастопатию.
Избыточная выработка мужских половых гормонов проявляется себореей, угревой сыпью, чрезмерным выпадением волос, гирсутизмом (ростом волос на теле по мужскому типу).
Избыток эстрогенов приводит к быстрому набору веса, отекам лица и ног, а также может стать причиной развития доброкачественных образований матки: миомы, фибромы и эндометриоза.
Женщины с дисфункцией яичников могут испытывать боль или дискомфорт в области таза / в нижней части живота / во время полового акта. Кроме того, у них иногда наблюдаются трудности с полным опорожнением мочевого пузыря, учащенное мочеиспускание, вздутие живота.
Важно отметить, что все перечисленные симптомы не являются специфическими и могут возникать при других заболеваниях.
Диагностика дисфункции яичников
Диагностические мероприятия включают сбор жалоб и анамнеза, физикальное обследование, определение овуляции по базальной температуре в течение 2-3 месяцев и/или по тесту на овуляцию в течение 2-3 месяцев.
Инструментальные методы обследования:
- УЗИ малого таза на 7-10-й день менструального цикла;






