Болезнь Боуэна: причины появления, симптомы, диагностика и способы лечения.
Определение
Болезнь Боуэна (дискератоз Боуэна, дискоидный чечевицеобразный дискератоз) – плоскоклеточная преинвазивная карцинома, которая считается самой ранней формой плоскоклеточного рака кожи, когда злокачественные клетки находятся только в эпидермисе и еще не проникли в более глубокие слои кожи. Обычно возникает в пожилом возрасте одинаково часто у мужчин и женщин. Наиболее частая локализация – туловище, верхние конечности, область промежности.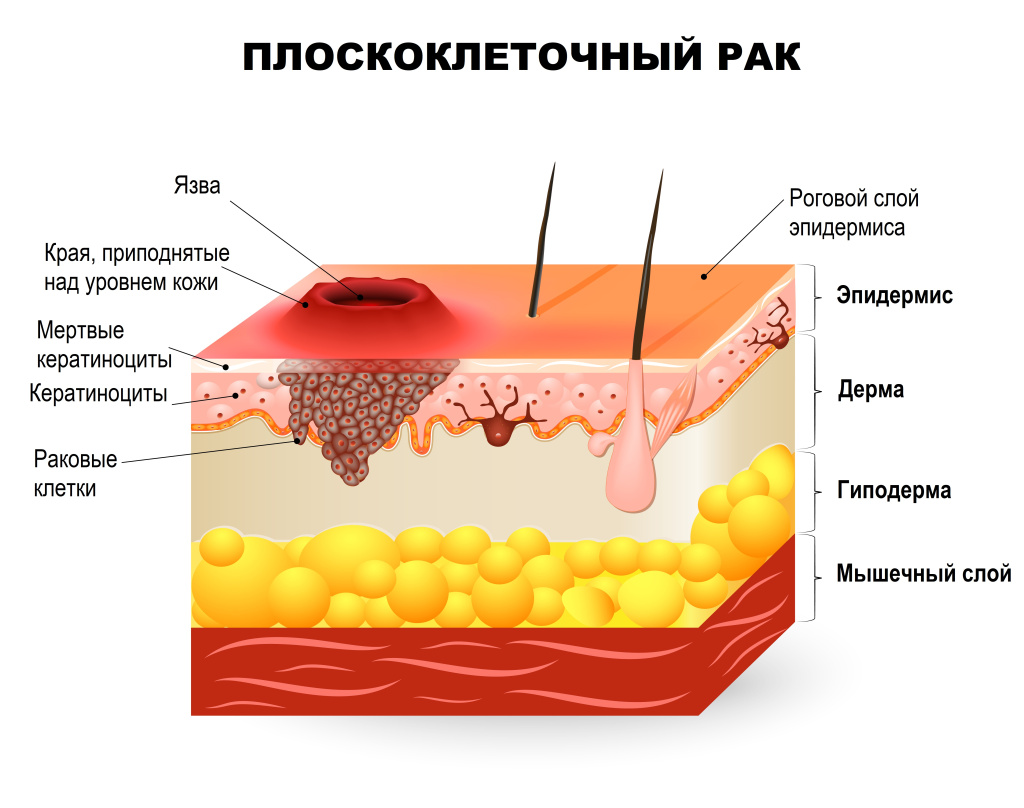 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Причины появления болезни Боуэна
К основным факторам, приводящим к болезни Боуэна, относят:
- воздействие ультрафиолетового излучения – вероятность появления заболевания тем выше, чем больше времени человек в течение жизни находится под лучами «активного» солнца, и чем чаще у него были в прошлом солнечные ожоги (то же относится и к соляриям). Наибольшему риску подвержены люди с 1-ым и 2-ым фототипами кожи;
- воздействие канцерогенных веществ – воспаление и другие патологические изменения кожного покрова могут быть спровоцирован частым и длительным контактом кожи с каменноугольной смолой, минеральными маслами, мышьяком, неочищенным керосином и др. То есть имеет значение накопительный эффект;
- вирус папилломы человека – у пациентов с болезнью Боуэна были выделены вирусы ВПЧ девяти разных подтипов; самая значимая роль в развитии заболевания принадлежит 16-му подтипу.
К числу предрасполагающих факторов развития болезни Боуэна можно отнести снижение иммунитета в результате тяжелых эндокринных и соматических заболеваний, травм и перенесенных хирургических операций.
Классификация заболевания
Выделены следующие клинические разновидности заболевания:
- кольцевой, или анулярный тип — опухоль округлая, хорошо отграниченная по краям и чуть западающая в центральной части;
- бородавчатый, или веррукозный тип — узел с шершавой поверхностью, маскируется под вульгарную бородавку;
- пигментный тип — образование темного цвета, его можно спутать с меланомой или невусом;
- болезнь ногтевого ложа — появляется под ногтем, постепенно разрушает ногтевую пластинку, симулируя грибковое поражение.
Симптомы болезни Боуэна
Поражение на коже характеризуется наличием ограниченного бляшковидного очага поражения, медленно увеличивающегося по периферии. Очаг может шелушиться и покрываться корками, его поверхность неровная, зернистая, может быть слегка бородавчатой. В некоторых случаях наблюдается изъязвление. Поражение кожных складок сопровождается развитием неспецифического воспаления кожи с присоединением неприятного запаха.
На слизистой оболочке полости рта чаще обнаруживают один, реже – несколько ограниченных очагов поражения. Они медленно увеличиваются, имеют неправильную форму. Поверхность поражения красного цвета (иногда не ней может формироваться серый налет), гладкая или «бархатистая» с мелкими разрастаниями, похожими на сосочки. Эрозии на поверхности новообразования встречаются редко. При длительно существующем поражении слизистая оболочка атрофируется, а очаг кажется слегка запавшим.
При локализации образования на ногтевой фаланге шелушение наблюдается вокруг ногтя, а сама ногтевая пластинка со временем деформируется и расплавляется.
Агрессивное изъязвление поверхности бляшек, их кровоточивость свидетельствуют о перерождении очагов болезни Боуэна в инвазивный плоскоклеточный рак.
Диагностика болезни Боуэна
Для болезни Боуэна характерно наличие единственного очага поражения на коже, лишь иногда возникают несколько близко расположенных бляшек, но через некоторое время они сливаются. Очаг поражения может локализоваться на слизистой оболочке рта и на крайней плоти у мужчин. Таким образом, врач собирает анамнез жизни, внимательно осматривает кожные покровы и слизистую. Затем проводится дерматоскопия — осмотр патологического очага при большом увеличении с фотографированием подозрительных участков и компьютерной обработкой изображения. При дерматоскопии болезнь Боуэна от плоскоклеточного рака отличают по строению сосудистой сети и бесструктурных зон.
Окончательный диагноз выставляют только по результатам гистологического исследования биоптата пораженного участка кожи или слизистой № 511.
После морфологической верификации процесса проводится дополнительное обследование, цель которого — выявление хронических заболеваний, препятствующих хирургическому лечению.
Помимо гистологического исследования используют следующие методы диагностики:
- эпилюминесцентную микроскопию – использование оптического или электронного дерматоскопа позволяет врачу получить изображение внутрикожных структур, которые невооруженным глазом неразличимы;
- цифровую ультразвуковую визуализацию – метод предполагает использование приборов, датчики которых работают на частоте 20-100 МГц. Благодаря этому с помощью цифровой УЗИ-визуализации высокого разрешения можно изучать строение кожи и ее отдельных слоев без инвазивного повреждения тканей;
- конфокальную лазерную сканирующую микроскопию – метод позволяет получать изображения слоев эпидермиса и дермы, сравнимые по качеству и информативности с обычным микроскопическим исследованием. Разница заключается в том, что при сканирующей микроскопии анализ строения тканей и отдельных клеток проводится без их предварительного удаления из организма: линза объектива фиксируется на патологическом участке кожи или слизистой и передает полученные данные в память аппарата. В этом случае биопсию проводить не обязательно;
- анализ антигенной структуры опухоли – иммуногистохимический метод диагностики предполагает использование моноклональных антител с целью выявления специфических молекулярных маркеров на поверхности и внутри патологически измененных клеток. Используя антитела к отдельным компонентам цитоплазмы и клеточной мембраны, можно определить тип опухоли, степень дифференцировки, способность к инвазии.
Дифференциальный диагноз проводят с пигментной базалиомой, бородавкой, лейкоплакией, кератозом, беспигментным невусом.
Болезнь Боуэна, локализованную в ногтевом ложе, необходимо дифференцировать с грибковым поражением, паранихией, пиогенной гранулемой, кератоакантомой, плоскоклеточным раком.
К каким врачам обращаться
Диагностикой и лечением болезни Боуэна занимается врач-онколог, но, как правило, пациенты сначала попадают на прием к дерматологу.
Лечение болезни Боуэна
Современная медицина может предложить несколько способов лечения очагов поражения. Специалист выбирает наиболее подходящий, принимая во внимание несколько важных факторов:
- расположение новообразования;
- размер и форму новообразования;
- степень распространенности на коже или слизистой.
В случае поражения больших участков кожи необходимо радикальное вмешательство. В некоторых случаях может быть назначено комбинированное лечение.
К наиболее распространенным методам радикального удаления новообразования относят:
- фотодинамическую терапию (ФДТ) – этот современный и эффективный метод лечения злокачественных новообразований можно применять на любых участках кожи, воздействуя на очаг поражения любого размера;
- хирургическое иссечение новообразования – наиболее распространенный и повсеместно применяемый метод. Удаление осуществляется с захватом здоровых тканей;
- кюретаж (выскабливание пораженного участка кожи) – еще один хирургический метод: после выполнения этой процедуры проводят электрокоагуляцию, то есть прижигание тканей. В некоторых случаях требуется несколько процедур;
- криотерапию с использованием жидкого азота, который наносят на новообразование с захватом здоровых тканей. Из-за низкой температуры азота клетки замерзают, и патологический процесс останавливается. На месте нанесения образуется корка, в течение недели она самостоятельно отваливается. Такой метод чаще всего рекомендуют при небольших и одиночных поражениях кожи и на начальной стадии заболевания;
- лазерная абляция проводится с помощью неодимового или углекислотного лазера. Удалению подлежат небольшие одиночные очаги.
Осложнения
Основное угрожающее последствие болезни Боуэна – озлокачествление очага поражения с прорастанием в окружающие мягкие ткани и метастазированием.
Кроме того, возможно инфицирование патологического очага и его изъязвление.
Профилактика болезни Боуэна
Риск развития болезни Боуэна снижается при соблюдении следующих профилактических мер:
- защита кожи от избыточной инсоляции, воздействия агрессивных химических агентов;
- своевременное обращение за медицинской помощью при появлении кожных дефектов;
- отказ от самолечения в случае подтверждения диагноза.
Источники:
- Клинические рекомендации «Плоскоклеточный рак кожи». Разраб.: Ассоциация онкологов России, Ассоциация врачей-офтальмологов, Российское общество клинической онкологии, Ассоциация специалистов по проблемам меланомы. – 2020.
- Костина И.Н. Предраковые заболевания слизистой оболочки полости рта, красной каймы губ и кожи лица: уч. пособие для врачей – стоматологов-хирургов, челюстно-лицевых хирургов и стоматологов-терапевтов / Костина И. Н., Епишова А. А., Григорьев С. С., Чернышева Н.Д., Сорокоумова Д.В. – ИД «ТИРАЖ», 2019. – 84 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.






