Увеит: причины появления, симптомы, диагностика и способы лечения.
Определение
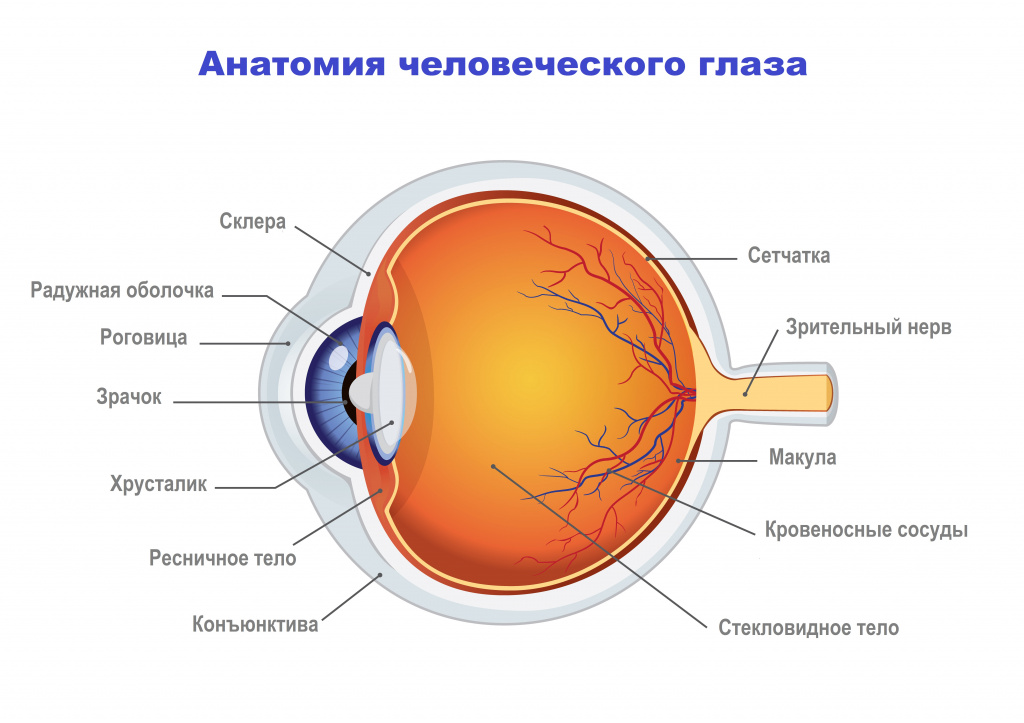
Увеит – это воспаление сосудистой оболочки глаза, которая состоит из трех частей: радужки, ресничного тела и собственно сосудистой оболочки (хориоидеи). Она располагается между наружной капсулой глаза (склерой) и сетчаткой, поэтому ее называют средней оболочкой, или сосудистым трактом глаза.
Радужка – это передняя часть сосудистой оболочки. Она определяет цвет глаз, экранирует глаз от избыточного потока света, рефлекторно дозирует количество света в зависимости от степени освещенности сетчатки (функция световой диафрагмы), вместе с хрусталиком глаза разделяет передний и задний отделы глаза, удерживает стекловидное тело от смещения вперед (функция разделительной диафрагмы), играет роль в механизме оттока внутриглазной жидкости и аккомодации, осуществляет питание и терморегуляцию. В центре радужки есть отверстие – зрачок, который, меняя свой диаметр, регулирует количество света, попадающего на сетчатку.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Ресничное, или цилиарное тело – это средняя утолщенная часть сосудистой оболочки. Оно продуцирует внутриглазную жидкость, дает опору хрусталику и обеспечивает механизм аккомодации, то есть способность глаза фокусироваться на объектах, расположенных на разных расстояниях.
Хориоидеа, или собственно сосудистая оболочка, занимает 2/3 объема сосудистого тракта. Она выполняет очень большое количество функций: питает сетчатку, отводит от нее продукты обмена и излишек тепловой энергии, поддерживает тургор глаза, регулирует глазное давление и др.
В патологии глаза на долю увеитов приходится от 5 до 15%. В воспалительный процесс могут быть вовлечены все структурные части сосудистой оболочки – радужка, ресничное тело и хориоидеа, кроме того, воспаление может распространяться на сетчатку и ее сосуды, а также на зрительный нерв.
Увеит может возникнуть в любом возрасте, но наиболее часто его дебют приходится на 30 лет. По разным данным распространенность заболевания может составлять до 50-100 на 100 тысяч населения, около 5-10% от всех больных увеитами составляют дети.
Причины возникновения увеита
В основе заболевания лежит повреждение целостности оболочек глаза или внедрение патологического агента, что запускает целый каскад иммунных реакций. Причиной увеита может стать инфекция, но в большинстве случаев обнаружить конкретный инфекционный агент, запускающий воспалительный процесс, не удается. Такие увеиты относят к неинфекционным, и в этих случаях причиной воспаления могут быть системные заболевания, травмы глазного яблока, воздействие лекарств или токсинов, наличие общих инфекций в организме, аллергии.
Более чем у трети пациентов причина увеита остается неизвестной.
Вызвать увеит может любой инфекционный или системный процесс. Поражать сосудистую оболочку глаза способны бактерии, вирусы, грибы, паразиты, риккетсии и другие патогены. Среди инфекционных заболеваний выделяют бруцеллез, вирусы герпеса (например, реактивация вируса ветрянки может привести к развитию опоясывающего герпеса, одним из грозных осложнений которого является офтальмогерпес), краснуха, лептоспироз, болезнь Лайма, сифилис. Значимым возбудителем является микобактерия туберкулеза с развитием туберкулезного увеита. Среди паразитарных поражений чаще встречаются токсоплазмоз и токсокароз.
Системные заболевания, вовлекающие в процесс глаза, – анкилозирующий спондилоартрит, ювенильный ревматоидный артрит, псориатический артрит, болезнь Бехчета, воспалительные заболевания кишечника (болезнь Крона и неспецифический язвенный колит), системная красная волчанка, рассеянный склероз и многие другие.
Классификация заболевания
Увеиты классифицируются в зависимости от локализации воспалительного процесса, вызвавшей его причины и от того, какие структурные изменения наблюдаются в пораженных тканях.
В классификации по анатомической локализации первичного воспаления выделяют:
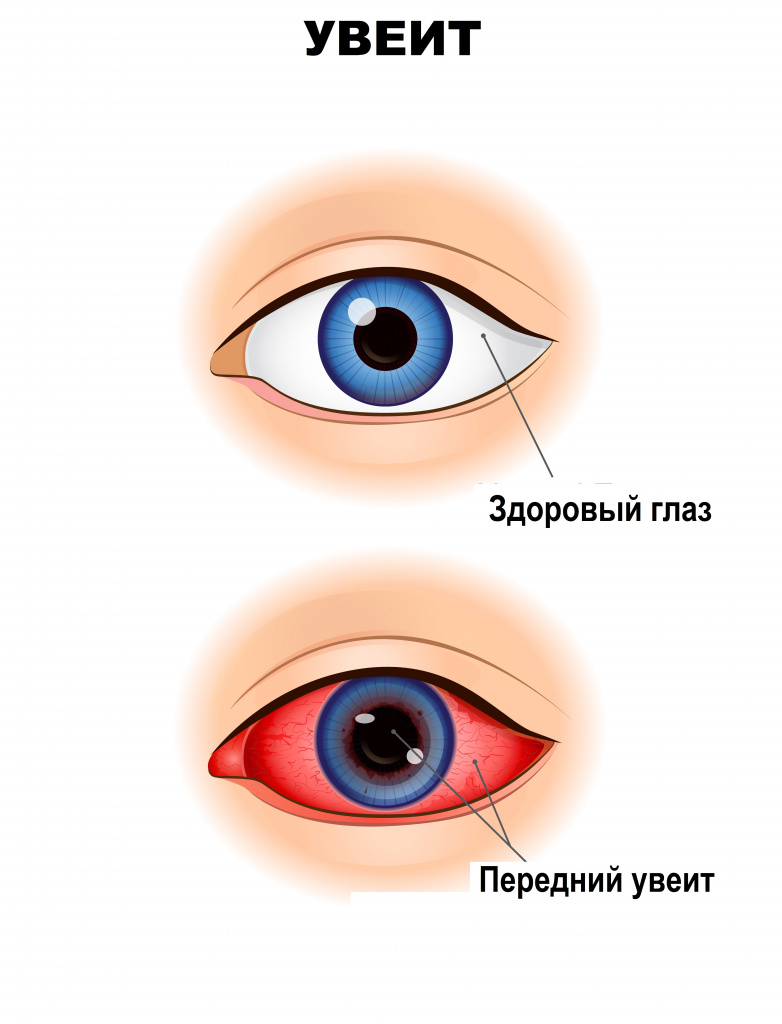
- передний увеит: ирит, иридоциклит, передний циклит – поражение радужной оболочки отдельно или вместе со стекловидным телом;
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
- срединный (интермедиарный) увеит: парспланит, задний циклит, гиалит (затрагивает стекловидное тело и периферическую сетчатку);
- задний увеит: фокальный, мультифокальный, или диффузный хориоидит; хориоретинит, или ретинохориоидит, ретинит, нейроретинит – воспаление собственно сосудистой оболочки, часто с вовлечением сетчатки (хориоретинит) и зрительного нерва (нейроретинит);
- панувеит – воспаление всех слоев сосудистой оболочки глаза.
Помимо инфекционных и неинфекционных увеитов выделяют травматические и так называемые маскарадные увеиты, которые не связаны с иммунным поражением, а ассоциированы например с опухолевыми заболеваниями (ретинобластомой, злокачественной меланомой, ретикулоклеточной саркомой) или неопухолевыми состояниями (отслойкой сетчатки, инородным телом в глазу).
Воспаление может охватывать один или оба глаза.
По тяжести увеиты бывают легкой, средней и тяжелой степени.
По типу течения – острые (с внезапным началом и продолжительностью до 3 месяцев), рецидивирующие (с чередованием обострений и ремиссий (без лечения) более 3 месяцев) и хронические, когда наблюдается персистирующий воспалительный процесс с обострениями менее чем через 3 месяца после окончания предыдущей терапии.
Хронические увеиты встречаются чаще острых и составляют 50-60% от общего числа заболеваний.
В зависимости от структурных изменений выделяют гранулематозные и негранулематозные увеиты.
Симптомы увеита
Передний увеит – наиболее распространенный вид, на его долю приходится 37-62% всех случаев заболевания. При остром переднем увеите пациента беспокоят покраснение глаза, слезотечение, боль в глазу, светобоязнь, затуманивание или снижение зрения. Радужка может изменять свой цвет (на зеленоватый или ржавый), зрачок – сужаться, приобретать неправильную форму. Обычно процесс начинается остро и захватывает один глаз.
При заднем (9-38%) и срединном (4-17%) увеите начало обычно постепенное, незаметное, боли отсутствуют, возникают плавающие помутнения перед глазом и снижается острота зрения. Могут наблюдаться «вспышки» света, молнии, искажения предметов, выпадения полей зрения.
Диагностика увеита
Пациентам с увеитом рекомендованы следующие исследования:
Для выявления ассоциаций с ревматическими системными заболеваниями проводятся обследования:
- кровь на наличие антигена HLA-B27;
Если развитие увеита вызвано инфекцией, то могут быть назначены дополнительные тесты на выявление иммуноглобулинов к соответствующим инфекционным агентам:
- ИФА на наличие иммуноглобулинов G и М:
Всем пациентам рекомендовано офтальмологическое обследование, включающее визометрию, офтальмотонометрию, биомикроскопию переднего отдела глаза и стекловидного тела, биомикроскопию глазного дна.
По показаниям дополнительно проводятся:
- оптическое исследование сетчатки с помощью компьютерного анализатора (оптическая когерентная томография, ОКТ);
- флюоресцентная ангиография (ФАГ) глаза;
- ультразвуковое исследование органа зрения (В-сканирование);
- ангиография с индоцианином зеленым;
- периметрия;
- электрофизиологическое исследование.
К каким врачам обращаться
Диагностикой и лечением увеитов занимаются врачи-офтальмологи с привлечением других профильных специалистов: инфекционистов, фтизиатров, ревматологов, дерматологов,
неврологов.
Лечение увеита
В зависимости от тяжести заболевания увеиты могут лечиться амбулаторно или в офтальмологических отделениях стационара. Основная цель лечения – купировать активное воспаление и достичь ремиссии. Проводится местное лечение глаз и системная терапия, направленная на устранение основного заболевания, вызвавшего увеит.
Для лечения инфекционных увеитов применяют, в зависимости от выявленного патогена, противовирусные препараты, противохламидийные препараты, антибиотики, антипаразитарные препараты, проводится специфическая противотуберкулезная терапия.
Противовоспалительное лечение включает местные глюкокортикоиды (инстилляции в конъюнктивальный мешок, закладывание мазей, инъекции) и препараты системного действия. Если на фоне приема глюкокортикостероидов не удается достичь ремиссии, процесс прогрессирует или наблюдаются непереносимые побочные эффекты, может быть назначена иммуносупрессивная терапия.
Проводится денсенсибилизирующая, дезинтоксикационная терапия. С целью коррекции иммунного статуса могут назначаться интерфероны и их индукторы. Также при необходимости пациент получает мидриатики, препараты, снижающие внутриглазное давление, фибринолитики. В случае развития тяжелых осложнений увеита (катаракты, вторичной глаукомы и др.) проводится хирургическое лечение.
Осложнения
Осложнениями увеита могут стать катаракта, фиброз стекловидного тела, глаукома, отслойка сетчатки, субатрофия глазного яблока.
Главной опасностью развития воспалительного процесса в сосудистой оболочке глаза является снижение остроты зрения и слепота у молодых пациентов (увеиты находятся на 5-6-ом месте среди всех причин слепоты).
До 30% детей, заболевших увеитом, могут пострадать от значительного снижения зрения вплоть до полной его потери.
Профилактика увеита
Для предотвращения развития увеита важно не допускать травмирования и нарушения целостности оболочек глаз, своевременно лечить инфекционные болезни. Если у пациента диагностировано системное заболевание, ему рекомендовано периодическое скрининговое наблюдение у офтальмолога для раннего выявления увеита.
Источники:
- Дроздова Е.А. Вопросы классификации и эпидемиологии увеитов // Клиническая офтальмология. – 2016;17(3):155-159.
- Клинические рекомендации «Увеиты неинфекционные». Разраб.: Ассоциация врачей-офтальмологов, Общество офтальмологов России. – 2019.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock. Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.





