Миеломная болезнь, или множественная миелома: причины появления, симптомы, диагностика и способы лечения.
Определение
Множественная миелома – это злокачественное заболевание, для которого характерно образование избыточного количества дефектных плазматических клеток крови (вид лейкоцитов), что приводит к повреждению костного мозга, костей, почек, к нарушению работы иммунной системы.
Клетки крови развиваются из особых незрелых клеток, называемых стволовыми кроветворными клетками, или стволовыми гемопоэтическими клетками. Стволовые кроветворные клетки способны давать начало всем типам зрелых клеток крови – тромбоцитам, эритроцитам и лейкоцитам.
К лейкоцитам относятся гранулоциты, B-лимфоциты и T-лимфоциты. У каждого вида лейкоцитов существуют свои способы справляться с болезнетворными микроорганизмами. Если микроорганизмы вторгаются в организм человека, B-лимфоциты превращаются в плазматические клетки.
У здоровых людей мало плазматических клеток в костном мозге — на их долю приходится менее 5 клеток из 100.
Плазматические клетки вырабатывают антитела (иммуноглобулины) – особые Y-образные белки, которые помогают организму находить и уничтожать болезнетворные микроорганизмы. В норме новые плазматические клетки образуются лишь тогда, когда это нужно организму, а старые и поврежденные сразу же погибают. Процессы деления и функционирования клеток определяются генами, мутации или дефекты в которых могут приводить к превращению нормальных плазматических клеток в злокачественные клетки миеломы. Миеломные клетки не погибают в положенный срок при старении или повреждении. Они продолжают расти и делиться, производя все больше и больше своих копий, образовывают миеломные опухоли, поражая срединную часть костей (костный мозг). Если опухоль одна, то ее называют единичной плазмоцитомой. Если опухолей несколько, речь идет о множественной миеломе.
Хотя основные проявления заболевания связаны с повреждением костей, миеломную болезнь принято считать разновидностью рака крови.
Миеломные клетки, как и нормальные плазматические клетки, тоже вырабатывают антитела. Такие дефектные антитела называют моноклональными белками или М-белками.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Миеломные клетки производят только один тип антител – М-белок. Нормальные антитела построены из двух тяжелых и двух легких белковых цепей, в то время как миеломные клетки продуцируют больше легких цепей, чем нужно для построения целого М-белка. Присутствующие в моче легкие цепи от М-белков называют белками Бенс-Джонса.
В процессе замещения нормальных клеток костного мозга злокачественными происходит угнетение кроветворения и, как следствие, уменьшается количество эритроцитов, тромбоцитов и лейкоцитов. В итоге развивается анемия, и снижается устойчивость организма к инфекциям. Разрушение костей приводит к повышению уровня кальция в крови, а избыток кальция и белка вызывает повреждение почек.
Причины появления множественной миеломы
Точная причина развития множественной миеломы пока не известна, однако не исключено, что такой причиной являются изменения в ДНК (дезоксирибонуклеиновой кислоте), которая ответственна за функционирование клетки. Известны также несколько факторов риска, которые могут влиять на возникновение множественной миеломы:
- возраст старше 60 лет (у людей моложе 40 лет миеломная болезнь диагностируется крайне редко);
- длительное воздействие на организм токсических веществ и радиации;
- хроническая антигенная стимуляция после вирусных инфекций или других заболеваний;
- наследственная предрасположенность;
- профессиональная вредность – существует предположение, что работники нефтяной промышленности имеют повышенный риск заболевания.
Миеломная болезнь неизлечима, однако современные методы терапии позволяют приостановить развитие процесса.
Прогноз заболевания во многом зависит от стадии, на которой начато лечение. Наличие значительного количества различных генетических нарушений обусловливает высокую вариабельность течения болезни.
Классификация заболевания
Согласно последней версии классификации Всемирной организации здравоохранения 2017 года термин «множественная миелома» заменен на термин «плазмоклеточная миелома» – заболевание, характеризующееся мультифокальной пролиферацией неопластических плазматических клеток, ассоциированное с секрецией моноклонального иммуноглобулина.
Среди плазмоклеточных опухолей в настоящее время выделяют:
- моноклональную гаммапатию неясного генеза (не IgM тип);
- моноколональную гаммапатию неясного генеза с вовлечением легких цепей;
- плазмоклеточную (множественную) миелому;
- варианты плазмоклеточной миеломы: вялотекущую (асимптоматическую) миелому, несекретирующую миелому и плазмоклеточный лейкоз;
- плазмоцитому.
Множественная миелома классифицируется по стадиям и по факторам риска.
С учетом 4 факторов определяется стадия множественной миеломы, с 1-ой по 3-ю, в зависимости от степени распространения опухоли:
- уровни измененных антител в крови и моче. При этом необходимо знать, что высокие уровни антител указывают на увеличение количества опухолевых плазматических клеток в организме;
- уровни кальция крови повышены у больных с распространенным процессом;
- степень поражения костей по данным рентгенографического исследования. При распространенном опухолевом процессе имеются множественные дефекты костной ткани;
- уровень гемоглобина крови. Гемоглобин является составной частью эритроцитов, который переносит кислород. Снижение уровня гемоглобина означает наличие большого количества миеломных клеток в костном мозге.
Распространенной системой стадирования является классификация B. Durie и S. Salmon, предложенная в 1975 г., которая была заменена на международную систему стадирования (R-ISS) в 2014 г.
Классификация R-ISS основана на важном прогностическом значении сочетания β2-микроглобулина и альбумина сыворотки крови, учитывает также наличие неблагоприятных хромосомных аномалий и высокий уровень лактатдегидрогеназы.
Симптомы миеломной болезни
Проявления миеломы зависят от активности процесса. На начальной стадии заболевания они могут полностью отсутствовать.
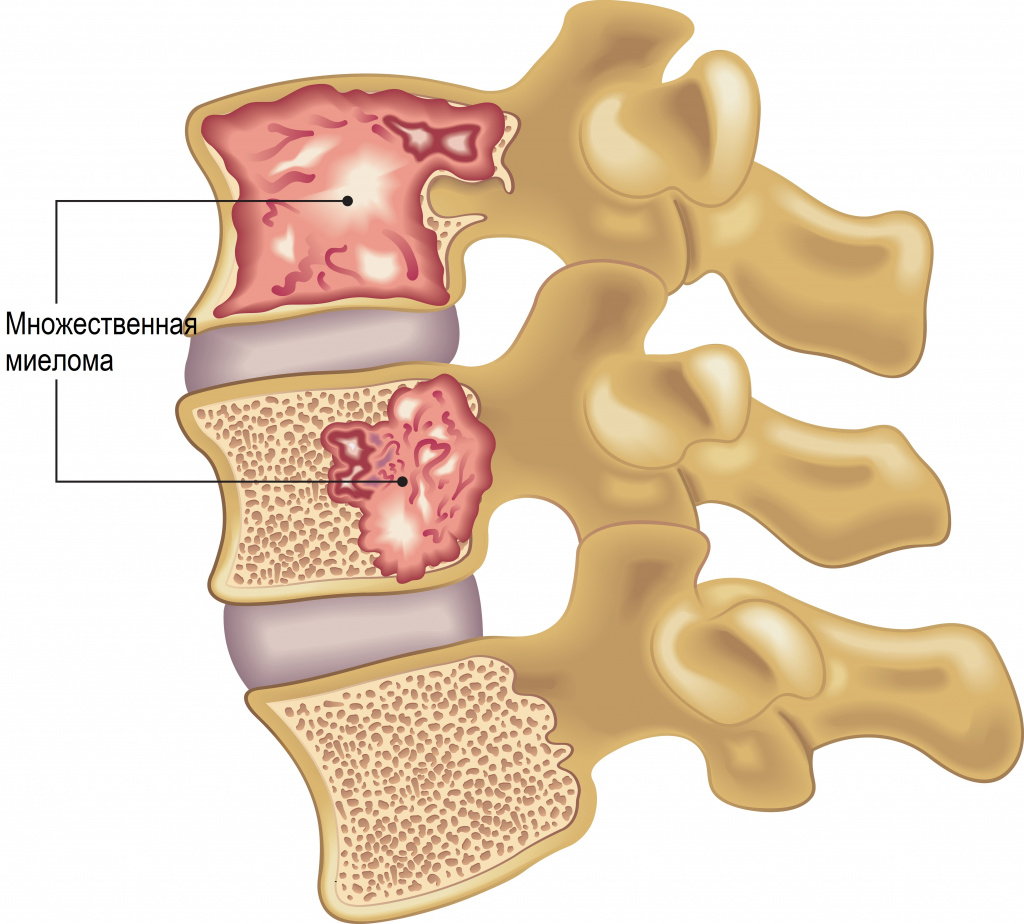
При миеломе чаще всего встречаются поражения позвоночника, черепа, ребер, ключиц, а также костей таза и плеча. Опухолевый процесс в костях приводит к остеопорозу (появлению участков разряжения костной ткани), который сопровождается болью и увеличивает вероятность перелома при минимальной нагрузке.
Инфильтрация миеломными клетками костного мозга вызывает анемию, геморрагический синдром, что сопровождается слабостью, одышкой, склонностью к носовым кровотечениям, транзиторным ишемическим атакам, кровоизлияниям в сетчатку глаза, тромбозу центральной вены сетчатки или ее ветвей, а также тромбозу глубоких вен. Результатом сгущения крови, в свою очередь, становятся головокружения, спутанность сознания и инсультоподобные симптомы.
Поражение позвонков может привести к их сплющиванию и сдавлению крупных нервов, что влечет за собой сильную боль, онемение и слабость нижних конечностей, нарушение функции мочевого пузыря и кишечника.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Симптомы со стороны почек. Избыточное производство белка миеломными клетками сопровождается повреждением почек, что затрудняет вывод из организма солей, жидкости и продуктов жизнедеятельности. Почечная недостаточность сопровождается тошнотой, рвотой, недомоганием, слабостью.
Инфекции. Снижение уровня нормальных иммуноглобулинов приводит к частым инфекционными заболеваниями, пневмонии.
Длительность заболевания до появления первых клинических симптомов может составлять от нескольких месяцев до ≥2−3 лет.
Диагностика миеломной болезни
Часто миеломная болезнь определяется еще до проявления симптомов в ходе стандартного профилактического обследования. Заподозрить заболевание на начальной стадии позволяют изменения в результатах лабораторных анализов. Дальнейшее обследование зависит от проявлений болезни.
Лабораторная диагностика:
- общий анализ крови. При миеломной болезни уровень лейкоцитов чаще всего снижен. Также могут быть понижены концентрации эритроцитов, тромбоцитов и гемоглобина;
Компьютерная томография и магнитно-резонансная томография позволяют сделать снимки костей, на которых определяются четко очерченные, округлой или овальной формы участки разрушения костей, а также патологические переломы.
К каким врачам обращаться
При малейших подозрениях на миеломную болезнь необходимо обратиться в специализированное лечебное учреждение онкологического профиля к
врачу-онкологу или врачу-гематологу. Часто необходимы консультации других специалистов: нефролога, химиотерапевта,
невролога,
хирурга.
Лечение миеломной болезни
Лечение зависит от стадии заболевания, вида миеломы, общего состояния пациента. На начальной стадии, до появления клинических признаков и при медленном прогрессировании болезни лечение может быть отложено. Однако пациенту необходимо регулярно проходить обследование для контроля развития болезни. При появлении первых симптомов следует начинать лечение.
Химиотерапия. Выбор противоопухолевых препаратов зависит от стадии заболевания, возраста больного, состояния почек. В процессе химиотерапии возможны побочные эффекты и осложнения, которые, как правило, проходят после завершения лечения.
Иммунотерапия. Для терапии множественной миеломы используют препараты, активизирующие иммунную систему. Структура этих препаратов идентична веществам, которые вырабатываются лейкоцитами, участвуют в борьбе с инфекциями и раковыми клетками. Чаще всего используют синтетический альфа-интерферон – специфический белок, по своему строению идентичный интерферону человека и обладающий противовирусной активностью. Иммунотерапия может применяться совместно с химиотерапией, что во многих случаях позволяет увеличить период ремиссии.
Лучевая терапия – разрушение злокачественных клеток с помощью ионизирующего излучения.
Трансплантация стволовых клеток. У пациента с миеломной болезнью или подходящего донора забирают часть стволовых клеток с помощью специального аппарата, после чего их замораживают. Затем больному проводят курс химио- или лучевой терапии, которые разрушают большинство клеток костного мозга. Вслед за этим пациенту пересаживают его собственные (аутологичная трансплантация) или донорские (аллогенная трансплантация) стволовые клетки.
Трансплантация стволовых клеток не излечивает пациента, но значительно увеличивает продолжительность его жизни.
Симптоматическая терапия направлена на устранение или уменьшение выраженности конкретных симптомов. Например, применяют антибиотики при инфекционных процессах и введение эритропоэтина (вещества, стимулирующего деление эритроцитов) при анемии. Плазмаферез используют для очищения крови от антител, которые в избытке вырабатывают миеломные клетки.
Оперативное лечение редко применяется у больных множественной миеломой. Исключение составляют экстренные ситуации, когда может потребоваться фиксация или укрепление костей.
Для лечения первичных пациентов моложе 65 лет без серьезной сопутствующей патологии в программу лечения включают высокодозную химиотерапию с трансплантацией гемопоэтических стволовых клеток. Пациентам старше 65 лет или молодым лицам с клинически значимыми сопутствующими заболеваниями рекомендуют только комбинации на основе новых лекарственных препаратов.
Осложнения
Наиболее частыми осложнениями множественной миеломы являются неврологические (полинейропатия) и гематологические нарушения (анемия), инфекции, нарушение функции почек и поражение костей. Причем на фоне проводимой противоопухолевой терапии они могут нарастать, к ним могут присоединяться осложнения, обусловленные побочными эффектами лекарственных препаратов.
Профилактика миеломной болезни
Методов профилактики миеломной болезни в настоящее время не существует, поскольку неизвестны этиологические факторы, приводящие к развитию заболевания.
Всем пациентам с множественной миеломой на протяжении всей жизни, как в период лечения, так и вне лечения, рекомендуется диспансерное наблюдение у врача-гематолога.
Источники:
- Клинические рекомендации «Множественная миелома». Разраб.: Ассоциация онкологов России, Национальное гематологическое общество, Российское профессиональное общество онкогематологов. – 2020.
- Салогуб Г.Н. Осложнения множественной миеломы и методы их коррекции (Лекция) // Вестник гематологии. – Т. X. – № 3. – 2014. – С. 39-51.
-
Множественная миелома. Противораковое общество России. [Электронный ресурс]
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock. Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.





