Гипотрофия: причины появления, симптомы, диагностика и способы лечения.
Определение
Гипотрофия – это хроническое расстройство, при котором нарушается усвоение питательных веществ, что приводит к снижению массы тела при близких к средним нормативам показателях роста. Гипотрофия обычно наблюдается у детей раннего возраста, которым для активного роста требуется достаточное поступление энергии и питательных веществ. Если у ребенка нетяжелая форма гипотрофии, то заболевание обычно не диагностируется, поэтому точная распространенность этой патологии неизвестна.
Тяжелая гипотрофия наблюдается у 1-2% детей (чаще у недоношенных).
Причины возникновения гипотрофии
Выделяют три группы причин, приводящих к развитию гипотрофии:
- недостаточное поступление питательных веществ с пищей из-за дефицита питания или затруднений при приеме пищи (в результате неврологических нарушений, аномалий развития или травм челюстно-лицевого аппарата);
- нарушение переваривания пищи и усвоения питательных веществ (ферментная недостаточность, синдром короткой кишки, болезнь Крона и другие заболевания желудочно-кишечного тракта, а также врожденные нарушения метаболизма);
- неадекватное обеспечение повышенных потребностей в питательных веществах при различных заболеваниях и состояниях (недоношенные дети, врожденные пороки сердца, хроническая патология легких, тяжелые инфекции, травмы, оперативные вмешательства).
Факторы, приводящие к развитию гипотрофии, подразделяют на пренатальные (до рождения) и постнатальные (после рождения).
Пренатальные факторы:
- мутации генов;
- несбалансированное питание беременной женщины, приводящее к голоданию организма матери;
- патологии беременности (токсикоз первой половины беременности, гестоз, отслойка плаценты, и т.д.), приводящие к плацентарной недостаточности, хронической гипоксии плода, задержке развития некоторых функциональных систем и обменных процессов.
Постнатальные факторы:
1. Экзогенные (внешние)
- алиментарные (связанные с пищей): количественный недокорм ребенка, неправильное введение прикорма, несбалансированное питание;
- токсические: гипервитаминозы D и А, массивная и длительная медикаментозная терапия, неблагоприятная экологическая обстановка;
- неправильный уход за ребенком (редкое купание, отсутствие массажа и гимнастики, несоблюдение режима, гиподинамия).
2. Эндогенные факторы (внутренние):
- врожденные и приобретенные поражения центральной нервной системы;
- пороки развития органов пищеварения (атрезия желчевыводящих путей, пилоростеноз), сердца, легких;
- первичные иммунодефициты;
- наследственные аномалии обмена веществ (фруктоземия, гликолипидозы и т.д.);
- синдром мальабсорбции при целиакии, лактазной недостаточности, муковисцидозе;
- адреногенитальный синдром;
- тяжелые инфекционные заболевания с интоксикацией, рвотой, диареей;
- длительная интоксикация при туберкулезе и гнойных процессах;
- тяжелые неинфекционные заболевания (опухолевые процессы, сердечная и дыхательная недостаточность);
- ожоги.
Классификация заболевания
В зависимости от дефицита массы тела:
- гипотрофия 1-й степени, или легкая – дефицит массы тела 10-20%;
- гипотрофия 2-й степени, или среднетяжелая – дефицит массы тела 20-30%;
- гипотрофия 3-й степени, или тяжелая – дефицит массы тела более 30%.
По времени возникновения:
- пренатальная (врожденная, внутриутробная) гипотрофия – диагностируется у новорожденных, имеющих недостаточную массу тела при рождении по отношению к их гестационному возрасту, когда величина массы тела ниже 10% центиля; в ее основе лежат нарушения внутриутробного развития плода;
- постнатальная, или приобретенная гипотрофия;
- смешанная гипотрофия.
Симптомы гипотрофии
Легкая внутриутробная гипотрофия сопровождается снижением эластичности кожи, истончением подкожно-жирового слоя, упругость и эластичность кожи (тургор) в норме или незначительно снижены. Ранний послеродовый период обычно протекает без осложнений.
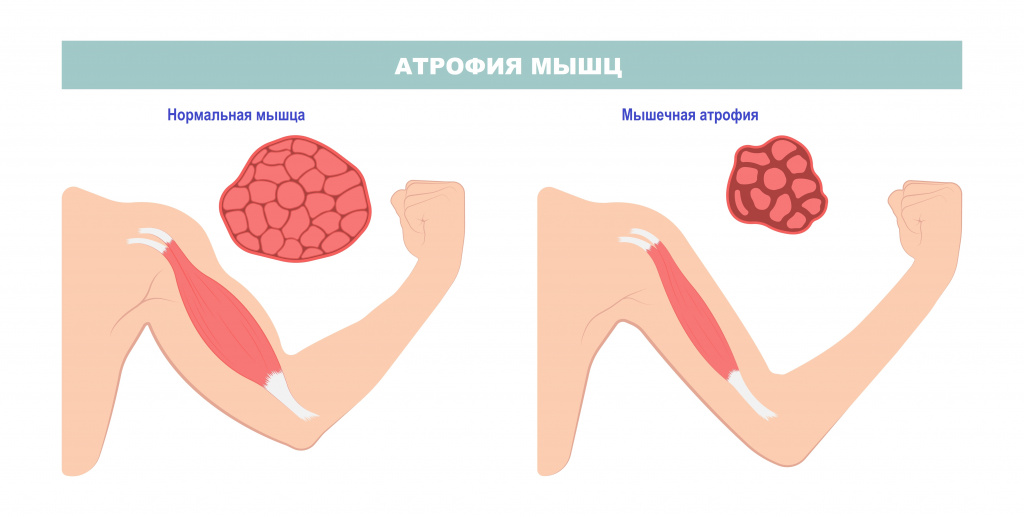
При среднетяжелой внутриутробной гипотрофии кожа сухая, шелушится, может трескаться, ее эластичность снижена. Подкожно-жировой слой истончен, а на животе отсутствует, тургор тканей дряблый, на конечностях имеются поперечные складки, мышечная масса снижена.
В раннем послеродовом периоде могут наблюдаться асфиксия или хроническая внутриутробная гипоксия, судороги, отеки, нарушения дыхания и др.
Тяжелая внутриутробная гипотрофия сопровождается выраженным дефицитом массы тела. Кожа сухая, морщинистая, шелушится и трескается. Подкожно-жировой слой отсутствует, мышечная масса заметно снижена. Ткани дряблые, на лице, ягодицах, бедрах и туловище имеются складки. Ранний неонатальный период протекает с признаками поражения мозга и сердечно-сосудистой системы, частыми инфекциями, нарушениями обмена веществ, геморрагическим синдромом (кровоизлияниями).
Постнатальная гипотрофия также делится на легкую, среднетяжелую и тяжелую.
При легкой постнатальной гипотрофии кожа умеренно бледная, ее эластичность снижена, подкожно-жировая клетчатка источена в области живота, тургор мягких тканей незначительно снижен. Психомоторное развитие ребенка, как правило, соответствует возрасту, но могут отмечаться нарушения сна и беспокойное поведение. Дети с легкой постнатальной гипотрофией склонны к частым инфекционным заболеваниям.
Для среднетяжелой постнатальной гипотрофии характерно истончение подкожно-жирового слоя на животе и конечностях. Кожа бледная, сухая, эластичность резко снижена, наблюдается недостаток мышечной массы и гиповитаминоз. Более выражено отставание в психомоторном развитии, для ребенка характерно чередование беспокойства и угнетения, уменьшена продолжительность и глубина сна. Родители обращают внимание на плохой аппетит, неустойчивый стул, срыгивания. Ребенок отстает в росте на 3-4 см, из-за снижения иммунной защиты организма болеет долго, а инфекции часто протекают в атипичной форме.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
При тяжелой гипотрофии ребенок истощен, подкожно-жировой слой отсутствует по всему телу, в том числе на лице, кожа висит складками, мышечная масса резко уменьшена. Отчетливо наблюдаются признаки гиповитаминоза (заеды и трещины в уголках рта). Ребенок отстает в психомоторном развитии и может утратить ранее приобретенные навыки, угнетен, безразличен, его сон значительно нарушен, рефлексы снижены, отставание в росте составляет 5-6 см. Аппетит резко снижен, может отмечаться частая рвота, стул скудный, комковатый с гнилостным и зловонным запахом. Дыхание поверхностное, аритмичное, пульс учащен. Из-за выраженного снижения резистентности организма к инфекциям высок риск развития тяжелого токсико-септического состояния.
Диагностика гипотрофии
Для диагностики гипотрофии необходим осмотр врача с измерением роста, веса, индекса массы тела, толщины жировых складок и сравнением полученных показателей со специальными нормативными таблицами. Врач собирает подробный анамнез для выявления причинных и предрасполагающих к гипотрофии факторов.
Детям с подозрением на гипотрофию рекомендованы следующие исследования:
Рекомендованные инструментальные методы диагностики:
- УЗИ органов брюшной полости;
К каким врачам обращаться
При подозрении на нарушения питания у ребенка необходимо обратиться к
врачу-педиатру.
При необходимости могут потребоваться консультации профильных специалистов:
гастроэнтеролога,
кардиолога,
эндокринолога, психотерапевта, диетолога.
Лечение гипотрофии
Комплексное лечение гипотрофии включает в себя выявление причин недостаточности питания и их коррекцию, организацию рационального режима дня и ухода за ребенком, диету, медикаментозное лечение, выявление и санацию очагов инфекции, коррекцию анемии и других сопутствующих патологий.
Во время лечения легкой и среднетяжелой гипотрофии ребенок должен находиться в светлом, просторном, регулярно проветриваемом помещении. При отсутствии противопоказаний гулять следует несколько раз в день при температуре не ниже 5
оС. Обязательным считается проведение массажа, гимнастики и ЛФК.
Диета составляется индивидуально с учетом переносимости пищи – она должна обеспечивать все потребности ребенка в питательных веществах согласно возрасту (пищевую нагрузку следует увеличивать постепенно).
Лечение считается эффективным, если увеличение массы тела составляет 5-10 г на килограмм массы тела в сутки, улучшается эмоциональное и психомоторное состояние пациента, нормализуется аппетит.
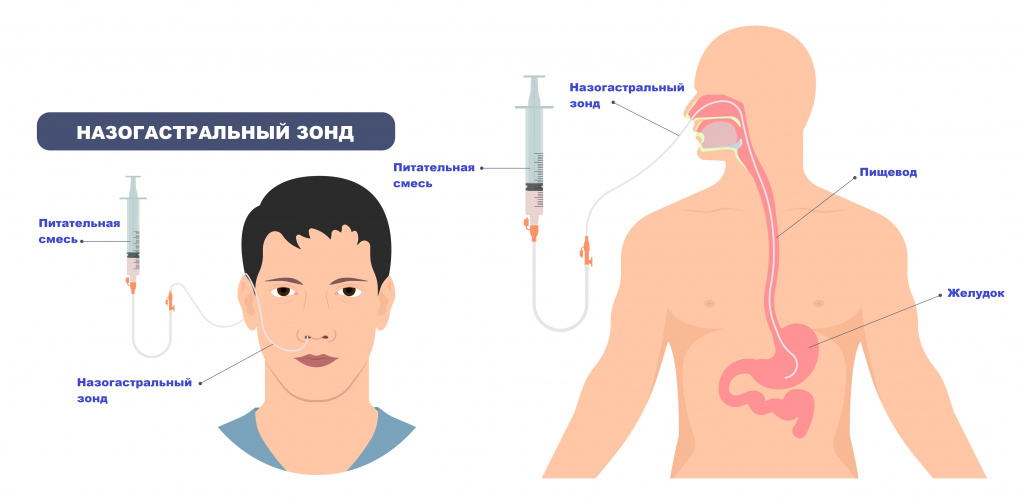
При тяжелой гипотрофии дети обычно нуждаются в проведении интенсивной терапии в условиях стационара с применением энтерального и парентерального питания (внутривенного введения аминокислотных препаратов, растворов глюкозы, жировых эмульсий). Энтеральное питание при тяжелых расстройствах проводится путем длительного непрерывного зондового введения специализированных смесей в желудочно-кишечный тракт.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Лечение эндогенных гипотрофий имеет свои особенности. Например, ребенок с целиакией должен пожизненно соблюдать безглютеновую диету, подразумевающую исключение из рациона питания продуктов, содержащих глютен (манной, пшеничной, ячневой, овсяной, перловой, пшеничной крупы, ржаной и пшеничной муки, макаронных изделий, пшеничного и ржаного хлеба и т.д.). При лактазной недостаточности в сцеженное грудное молоко добавляют фермент лактазу. Если улучшений не наступает, то частично или полностью грудное молоко заменяют на безлактозные смеси для искусственного вскармливания. При муковисцидозе применяют специализированные продукты и препараты панкреатических ферментов.
Медикаментозное лечение детей с гипотрофией подразумевает ферментотерапию, витаминотерапию, препараты, влияющие на обменные процессы, по строгим показаниям – анаболические гормоны.
Симптоматическое лечение предусматривает назначение препаратов железа (при анемии), пробиотиков (при дисбактериозе), антибиотиков (при присоединении инфекции).
Осложнения
Недостаточность питания в первые годы жизни может оказать серьезное негативное влияние на отдаленные показатели физического, психического и интеллектуального развития ребенка.
Дети с гипотрофией склонны к частым инфекционно-воспалительным заболеваниям, которые могут иметь атипичное течение, затяжной характер, приводить токсико-септическим состояниям, вплоть до летального исхода.
Профилактика гипотрофии
Пренатальная профилактика гипотрофии направлена на сохранение здоровья матери: предупреждение, диагностику и лечение заболеваний.
Для постнатальной профилактики крайне важным остается сбалансированное питание кормящей матери и ребенка, содержащее все необходимые макро- и микронутриенты. Чтобы избежать расстройства питания, необходимо осуществлять контроль за вскармливанием ребенка с первых дней жизни, взвешивать младенца до и после кормления, учитывать объем фактически съеденной пищи, регулярно рассчитывать количество основных пищевых компонентов и своевременно проводить коррекцию.
Ребенок должен достаточное время находиться на свежем воздухе, кроме того, большую пользу приносит закаливание, массаж и гимнастика. Важную роль играет раннее выявление и лечение у таких заболеваний, как анемия, рахит, эндокринные патологии, инфекции органов дыхания, почек, желудочно-кишечного тракта.
Источники:
- Дружинина, Н. А. Недостаточность питания в детском возрасте / Дружинина Н. А. – М.: ГЭОТАР-Медиа, 2019. – 160 с.
- Черненков Ю.В., Гуменюк О.И. Дефицит массы тела у детей // Медицинская сестра. – 2015. – № 3. – С. 4-8.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.






