Фибрилляция предсердий (мерцательная аритмия): причины появления, симптомы, диагностика и способы лечения.
Определение
Фибрилляция предсердий (мерцательная аритмия) – это нарушение сердечного ритма, характеризующееся частым (350-700 в минуту) и хаотичным сокращением отдельных групп мышечных волокон предсердий. При этом возбуждение и сокращение предсердий как единого целого отсутствует, и за каждым сокращением предсердий не следует сокращение желудочков сердца.
Причины появления фибрилляции предсердий
Для развития и сохранения фибрилляций предсердий (ФП) необходимо наличие провоцирующего фактора, запускающего аритмию, и фактора, ее поддерживающего. Выделяют фибрилляцию предсердий, связанную с поражением сердечных клапанов (ревматический стеноз митрального клапана, протез митрального клапана), и ФП, не связанную с клапанной патологией. Имеются сведения о генетической предрасположенности к ФП.
В большинстве случаев развитие фибрилляций предсердий происходит на фоне структурных изменений миокарда и нарушения ионных клеточных механизмов формирования импульса. Основными структурными изменениями миокарда предсердий, предрасполагающими к возникновению ФП, являются фиброз, воспаление, гибель или увеличение массы кардиомиоцитов. Функциональные нарушения в предсердиях проявляются различной скоростью проведения импульсов в разных направлениях.
В 95% пусковым фактором развития фибрилляции предсердий считается патологическая электрическая активность в устьях легочных вен.
Происходящие изменения в предсердиях вызывают появление множественных небольших очагов циркуляции возбуждения (re-entry) по замкнутым путям, что исключает координированное сокращение предсердий. Вместо этого появляется фибрилляция (мерцание, дрожание). Наблюдаются нерегулярные сокращения желудочков, частота которых при мерцательной аритмии зависит от множества факторов.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
Повышенный риск нарушения ритма могут вызвать следующие клинические состояния:
- приобретенные или врожденные структурные патологии миокарда, перикарда, клапанного аппарата и/или магистральных сосудов;
- артериальная гипертензия;
- ишемическая болезнь сердца (ИБС);
- клинически выраженная сердечная недостаточность II–IV функционального класса по NYHA;
- нарушение функции щитовидной железы (гипер- или гипотиреоз, тиреотоксикоз);
- возраст (риск развития ФП повышается у лиц старше 40 лет);
- избыточная масса тела и ожирение (наблюдается у 25% пациентов с ФП);
- сахарный диабет (отмечается у 20% пациентов с ФП);
- синдром обструктивного апноэ;
- феохромоцитома;
- злоупотребление алкоголем;
- гипокалиемия;
- синдром Вольфа-Паркинсона-Уайта и др.
Классификация заболевания
В зависимости от частоты ритма желудочков во время бодрствования различают:
- нормосистолический вариант ФП (частота от 60 до 100 в минуту);
- тахисистолический вариант ФП (частота более 100 в минуту);
- брадисистолический вариант ФП (частота менее 60 в минуту).
C учетом течения и длительности аритмии выделяют 5 типов:
- впервые диагностированная ФП;
- пароксизмальная – самостоятельно купирующаяся (длительностью от 48 часов до 7 суток);
- персистирующая ФП, которая длится более 7 дней;
- длительно персистирующая – эпизод ФП более 1 года при условии выбора стратегии контроля ритма;
- постоянная форма ФП, когда совместно пациентом (и врачом) принято согласованное решение не осуществлять попытки восстановления сердечного ритма.
Симптомы фибрилляции предсердий
Жалобы при мерцательной аритмии нетипичны и могут встречаться при других патологиях сердечно-сосудистой системы. Пациент может ощущать учащенное сердцебиение, одышку, тяжесть в груди, нарушения сна, сонливость, слабость, психосоциальные расстройства. При осмотре можно выявить аритмичный пульс, при аускультация сердца – аритмичные тоны сердца. Также наблюдается разность между частотой пульса и тонов сердца. У некоторых пациентов симптоматика нарушений ритма сердца может отсутствовать, и первыми проявлениями ФП могут стать ишемический инсульт или транзиторная ишемическая атака.
Риск смерти при фибрилляции предсердий увеличивается вдвое независимо от наличия других факторов риска.
Фибрилляция предсердий является причиной 1/3 всех госпитализаций по поводу нарушений ритма сердца.
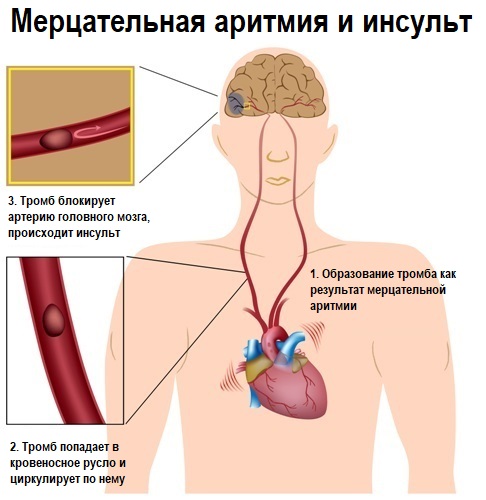
Фибрилляция предсердий может сопровождаться снижением сердечного выброса, расширением камер сердца, тромбообразованием, возможным развитием тромбоэмболий в сосуды большого круга кровообращения.
Диагностика фибрилляции предсердий
Для оценки семейной предрасположенности и наличия факторов риска развития ФП необходимо собирать полный медицинский и семейный анамнез. Всем пациентам с ишемической болезнью сердца или подозрением на нее при первичном обращении рекомендуются следующие исследования:
- клинический анализ крови;
К каким врачам обращаться
Диагностикой и лечением фибрилляции предсердий занимается
врач-кардиолог или
врач-терапевт.
Лечение фибрилляции предсердий
Лечение ФП включает:
- мероприятия, направленные на улучшение прогноза течения заболевания;
- мероприятия, направленные на облегчение симптомов (контроль частоты и контроль ритма).
Для лечения пациентов с фибрилляцией предсердий рекомендованы две терапевтические стратегии:
1-я стратегия: снижение частоты сокращений желудочков, то есть контроль частоты, предполагающий применение лекарств, урежающих ритм (бета-адреноблокаторов, блокаторов «медленных» кальциевых каналов с прямым влиянием на кардиомиоциты);
2-я стратегия: восстановление и сохранение синусового ритма средствами лекарственного противоаритмического лечения, то есть контроль ритма сердца.
Выбор стратегии лечения зависит от характера течения мерцательной аритмии, степени выраженности клинических проявлений, наличия сопутствующих заболеваний, переносимости различных групп препаратов. При установлении обратимой причины ФП (например, электролитных нарушений, пороков клапанов сердца, тиреотоксикоза, алкогольной интоксикации и др.) ее устранение или лечение заболевания может способствовать самостоятельному восстановлению синусового ритма и предупреждению рецидивов ФП.
При любой форме фибрилляции предсердий необходима профилактика тромбоэмболических осложнений.
Показания к госпитализации:
- впервые возникший пароксизм ФП;
- пароксизмальная форма ФП длительностью менее 48 часов, не поддающаяся медикаментозной кардиоверсии на догоспитальном этапе;
- пароксизмальная форма ФП длительностью менее 48 часов, сопровождающаяся выраженной тахисистолией желудочков (>150 в минуту), артериальной гипотензией, острой левожелудочковой или выраженной коронарной недостаточностью;
- пароксизмальная форма ФП длительностью более 48 часов и персистирующая форма ФП (госпитализация проводится для решения вопроса о целесообразности восстановления синусового ритма и подготовки к нему);
- постоянная форма ФП, сопровождающаяся выраженной тахисистолией желудочков (>150 в минуту), артериальной гипотензией, острой левожелудочковой или выраженной коронарной недостаточностью;
- наличие тромбоэмболических и геморрагических осложнений на фоне приема антикоагулянтов.
Немедикаментозное лечение включает мероприятия, направленные на исключение факторов, вызывающих нарушение ритма (прием алкоголя, интенсивная физическая нагрузка), и смену образа жизни.
При впервые возникшей ФП необходимо предпринять попытку ее устранения. Существуют 2 способа восстановления синусового ритма: электроимпульсная терапия и медикаментозная кардиоверсия. Процедуру электроимпульсной терапии проводят под кратковременным наркозом. Чаще всего используют бифазные синхронизированные разряды, мощностью 150 Дж. Для медикаментозной кардиоверсии применяют антиаритмические препараты.
В случае неэффективности или малой эффективности антиаритмических лекарственных средств и сохраняющихся частых, плохо переносимых пароксизмах ФП проводят радиочастотную абляцию (РЧА), которая представляет собой хирургический катетерный метод лечения сердечных аритмий, основанный на воздействии радиочастотной энергии на аритмогенные (образующие патологический ритм) очаги с целью их разрушения и подавления активности. При отсутствии эффекта от РЧА или невозможности ее проведения назначают лекарственные препараты, снижающие частоту сердечных сокращений в сочетании с антикоагулянтами.
В некоторых случаях контроль частоты ритма желудочков возможен только с помощью имплантации электрокардиостимулятора.
Осложнения
Осложнений мерцательная аритмия может дать немало и все они достаточно серьезные:
- транзиторная ишемическая атака головного мозга, ишемический кардиоэмболический инсульт;
- тромбоэмболия сосудов конечностей (закупорка кровеносного сосуда тромбом, оторвавшимся от места своего образования на стенке сердца), инсульт;
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.
- инфаркты внутренних органов (некроз органа или ткани вследствие острого недостатка кровоснабжения);
- сосудистая деменция.
Профилактика фибрилляции предсердий
К профилактическим мерам относятся:
- наблюдение у врача-кардиолога пациентам с заболеванием сердца;
- соблюдение всех рекомендаций врача и регулярный прием, назначенных препаратов;
- своевременное и правильное лечение заболеваний, которые могут вызвать нарушения в работе сердца (артериальной гипертензии, сахарного диабета, метаболического синдрома, патологий щитовидной железы и т.д.);
- исключение факторов, способных провоцировать фибрилляцию предсердий (стресса, алкогольной зависимости, физических перегрузок).
Источники:
-
Клинические рекомендации «Фибрилляция и трепетание предсердий у взрослых». Разраб.: Российское кардиологическое общество, Всероссийское научное общество специалистов по клинической электрофизиологии, аритмологии и электростимуляции, Ассоциация сердечно-сосудистых хирургов России. – 2020.
- Кардиология. Национальное руководство: краткое издание / под ред. Ю.Н. Беленкова, Р.Г. Оганова. — М.: ГЭОТАР-Медиа. – 2012. — 848 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.






