Синонимы: деформирующий артроз, остеоартроз, остеоартрит, дегенеративный артрит.
Определение
Гонартроз – это заболевание, в основе которого лежит повреждение сустава (его хряща, синовиальной оболочки, капсулы) и окружающих его тканей (связок и мышц), что сопровождается нарушением его подвижности и опорной функции.
 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Первый признак заболевания – боль при механической нагрузке на сустав, которая усиливается к вечеру и при охлаждении, а в покое и тепле проходит. Это вызвано несоответствием механической нагрузки и возможности сустава ее вынести. По этой причине происходит разрушение сустава и воспаление поддерживающих его связок и мышц. В области пораженного сустава возникает небольшой отек, а любое движение сопровождается похрустыванием.
Причины появления гонартроза
Обширные исследования выявили несколько факторов, которые могут провоцировать заболевание. В первую очередь, это возрастные изменения хрящевой ткани, которые сопровождаются потерей воды и коллагена и снижением ее эластичности. Увеличение массы тела (ожирение) также приводит к перегрузке сустава – риск его повреждения увеличивается почти втрое.
Травмирование и разрушение сустава происходит при изменении оси нижней конечности (в любой плоскости). Такое случается при неправильно сросшихся переломах, косолапости или вальгусном искривлении (искривлении кнутри).
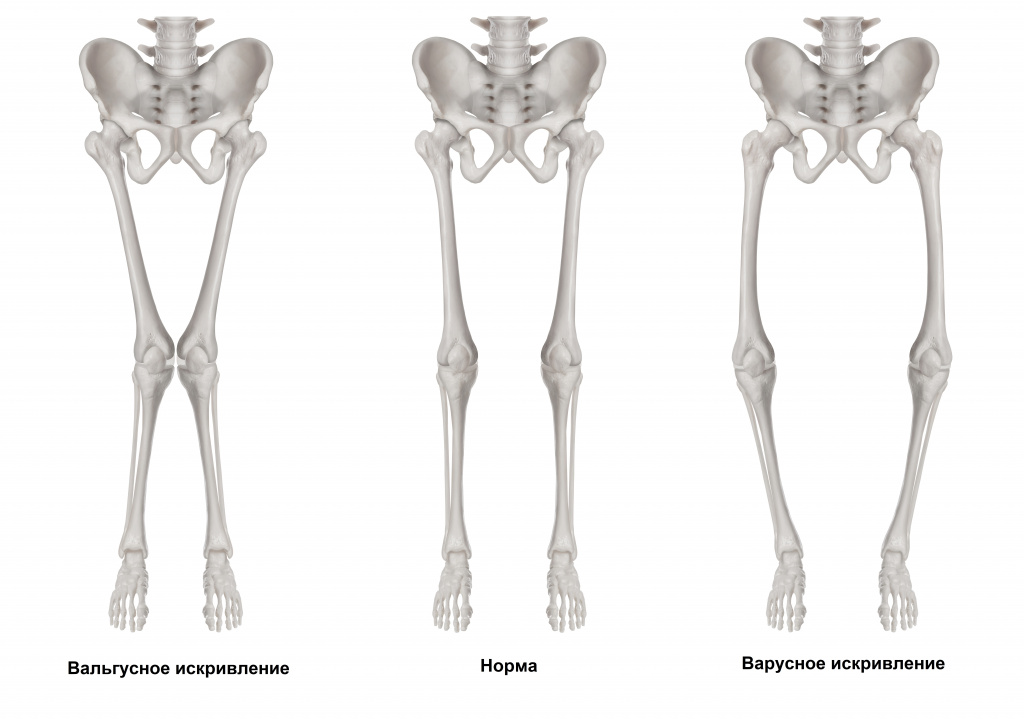 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Перегрузка сустава происходит при снижении тонуса мышц соответствующей нижней конечности из-за дегенеративных мышечных заболеваний, атрофии при длительной неподвижности. Заболевания и повреждения связочного аппарата также приводят к нарушению функции сустава и сопровождаются развитием артроза. Таких же последствий можно ожидать от воспаления синовиальной оболочки сустава. Наконец, снижение способности противостоять опорной нагрузке возникает при генетически обусловленных изменениях тканей сустава, гормональных и метаболических нарушениях.
Классификация заболевания
Первичный гонартроз диагностируется, если дегенеративные изменения, происходящие в коленном суставе, связаны с возрастом пациента.
Вторичный гонартроз возникает после травм, перегрузки сустава или инфекционного заболевания.
При первой степени боль возникает непосредственно во время или сразу после продолжительной ходьбы, при спуске и подъеме по лестнице. В состоянии покоя она уходит, ограничений подвижности сустава не наблюдается.
III стадия характеризуется стойким ограничением движения в суставе из-за формирования контрактур (ограничений амплитуды движений в суставе) и атрофии мышц. На фоне склероза суставных поверхностей появляются зоны некроза и разрежения костной ткани (остеопороз). Отмечаются также обширные костные разрастания, которые приводят к деформации сустава.
В зависимости от локализации различают правосторонний (чаще у спортсменов) и левосторонний (чаще у лиц с ожирением) гонартроз.
При первичном гонартрозе начало заболевания не сопровождается клиническими проявлениями, и пациенты обращаются к врачу уже со склеротическими изменениями в суставе. Первым симптомом, который свидетельствует о заболевании, служит скованность движений по утрам и ноющая боль в ответ на интенсивную нагрузку сустава, чаще в холодную или сырую погоду. После начала ходьбы неприятные симптомы проходят, а боль беспокоит лишь при повышенной нагрузке на сустав (например, во время подъема по лестнице или спуска). Покой и тепло на непродолжительное время устраняют болевой синдром.
Со временем боль усиливается и дает о себе знать при любом движении сустава. Она носит разлитой характер и часто сопровождается незначительным отеком и легким похрустыванием при движении.
При вторичном гонартрозе, который формируется вследствие травмы или инфекционного заболевания, симптомы маскируются основным заболеванием. Может отмечаться боль при смещении надколенника и постукивании по нему. Ослабление связок вокруг сустава сопровождается его излишней подвижностью. В начальном периоде болезни отмечается легкое ограничение амплитуды разгибания, при отсутствии лечения возникают контрактуры и полное нарушение функции сустава. Периодически дает о себе знать воспаление оболочки сустава – синовит, который проявляется болями в покое, припухлостью. Иногда в подколенной ямке могут формироваться жидкостные кисты Бейкера.
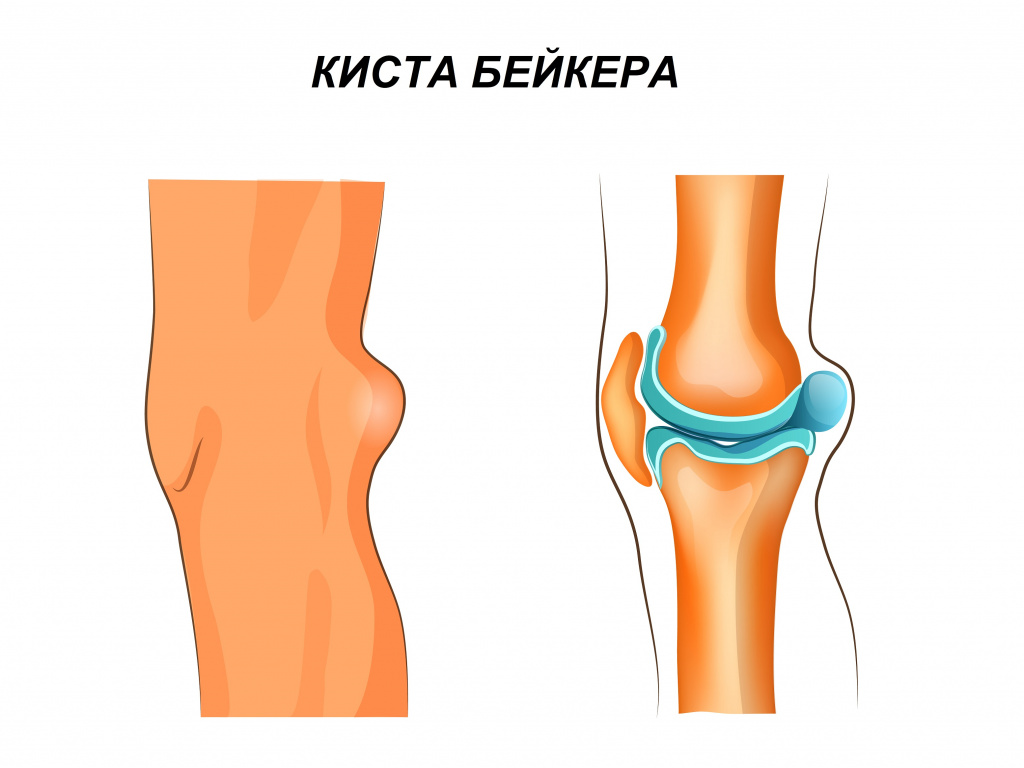 Изображение используется согласно лицензии Shutterstock.
Изображение используется согласно лицензии Shutterstock.Постепенно мышцы бедра и голени атрофируются, что увеличивает нестабильность сустава и чревато его подвывихом (смещением суставных поверхностей друг относительно друга в неправильное положение). Спустя некоторое время пациенты уже не могут полноценно опираться на ногу, начинают хромать и нуждаются в дополнительной опоре в виде трости, а при двустороннем гонартрозе – в ходунках.
Диагностика гонартроза
Гонартроз выявляют на основании клинического и рентгенологического исследований. Рентгенографию коленного сустава выполняют в прямой (передне-задней) и боковой проекциях. На начальных стадиях сужение суставной щели помогает выявить рентгенография в прямой проекции с осевой нагрузкой в положении сгибания под углом 30–45◦ (проекция Розенберга). Однако более точно состояние хряща и окружающих его тканей может показать телерентгенография всей нижней конечности и магнитно-резонансная томография. Иногда по назначению врача выполняют артроскопию – прямой осмотр структур сустава.







